Хламідійна лімфогранульома
| Хламідійна (венерична) лімфогранульома | |
|---|---|
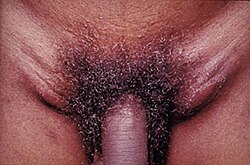 Типове для хвороби збільшення пахових лімфатичних вузлів | |
| Спеціальність | інфекційні хвороби |
| Симптоми | абсцес[1] |
| Причини | Chlamydia trachomatis 434/Bud і C. trachomatis[1] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 1A80 |
| МКХ-10 | GroupA.55 |
| DiseasesDB | 29101 |
| MedlinePlus | 000634 |
| eMedicine | emerg/304 |
| MeSH | D008219 |
| | |
Хламідійна (венерична) лімфогранульома (англ. Chlamydial lymphogranuloma / venereum; синоніми: венерична лімфопатія, пахова лімфогранульома, хвороба Дюрана—Ніколя—Фавра, лімфогранулематоз паховий, кліматичний (тропічний) бубон, четверта венерична хвороба) — інфекційне антропонозне захворювання, яке спричинюють серотипи L1, L2, L3 Chlamydia trachomatis. Передається в основному статевим шляхом, характеризується переважним ураженням лімфатичних вузлів і м'яких тканин урогенітальної області.
Історичні відомості[ред. | ред. код]
Хвороба спочатку була описана в 1833 році Уоллесом. Вона була визначена як окрема клінічна нозологічна форма в 1913 році Дюраном, Ніколя і Фавром.
Актуальність[ред. | ред. код]
Захворювання має невеликі епідемічні осередки в тропічних і субтропічних країнах Африки, Азії та Південної Америки. За даними ВООЗ, воно становить від 2 до 6 % випадків захворювань, що передаються статевим шляхом. У США щорічно реєструють від 500 до 1000 випадків хвороби. Захворюваність в США істотно підвищувалася з 1966 по 1972 рік в результаті поширення хвороби особами, які поверталися з в'єтнамської війни. Інтенсифікація комунікаційних зв'язків збільшує ризик виникнення і поширення хвороби в різних регіонах світу. Частота випадків інфікування C. trachomatis значно менше цього показника для гонореї і сифілісу. Разом із тим C. trachomatis є найпоширенішою інфекційною причиною сліпоти і найпоширенішою бактерією, що передається статевим шляхом. При хламідійній лімфогранульомі існує великий ризик зараження ВІЛ.
Етіологія[ред. | ред. код]
| Хламідійна лімфогранульома | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
 Chlamydia trachomatis (три коричневі клітини)
| ||||||||||||
| Біологічна класифікація | ||||||||||||
| ||||||||||||
| Синоніми | ||||||||||||
* Rickettsia trachomae (sic) Busacca 1935
| ||||||||||||
Посилання
| ||||||||||||
|
Chlamydia trachomatis є бактерією, яка може розмножуватися тільки в клітинах людини. Вона спричинює багато хвороб, які можуть поширюватися різними шляхами. Окрім лімфогранульми це трахома, негонококовий уретрит, цервіцит, сальпінгіт, запальні захворювання тазових органів.
Епідеміологічні особливості[ред. | ред. код]
Резервуаром інфекції є хворі з клінічними проявами, а також особи з безсимптомним перебігом захворювання. У чоловіків ознаки захворювання виявляють дещо раніше, ніж у жінок, які звертаються до лікаря в пізніших стадіях хвороби. Зазвичай передається статевим шляхом, але відомі випадки передачі при нестатевих контактах, через предмети побуту, в результаті випадкового зараження в лабораторних умовах або при хірургічних маніпуляціях.
Фактори ризику зараження при статевому шляху включають:
- відвідування ендемічних районів,
- незахищений сексу,
- проведення анального статевого акту,
- зміна декількох статевих партнерів.
Патогенез[ред. | ред. код]
Збудники проникають через пошкоджену шкіру і слизові оболонки. Неушкоджена шкіра є перешкодою для хламідій. Від місця проникнення збудники по лімфатичних судинах потрапляють у лімфатичні вузли, спричиняючи явища тромболімфангіта, перілімфангіта і перілімфаденіта. В уражених лімфатичних вузлах розвиваються вогнища некрозу, оточені ендотеліальними клітинами, трохи пізніше — поліморфно-ядерними лейкоцитами. Формуються характерні абсцеси. Лімфатичні вузли згуртовуються в конгломерати, абсцедують і прориваються через капсулу вузлів, утворюючи фістули і свищі. Запальний процес прогресує упродовж декількох місяців, приводячи до утворення фіброзної тканини, що зменшує прохідність лімфатичних судин. Тривалий набряк і склерозуючий фіброз призводять до ущільнення, збільшення уражених тканин і органів, гіпоксії і призводять до утворення виразкових дефектів, стриктур, міжорганних свищів. З уражених лімфатичних вузлів збудники систематично потрапляють у кров і поширюються по організму, включаючи центральну нервову систему. Специфічний імунітет не забезпечує елімінації хламідій з організму, що в подальшому спричинює розвиток пізніх проявів захворювання. Хламідії персистируют в уражених тканинах при пізніх проявах захворювання упродовж 10-20 років після первинного інфікування.
Первинний елемент — внутрішньо- або підепідермальна везикула. У верхніх шарах шкіри утворюється інфільтрат, що складається з макрофагів, лімфоцитів, нейтрофілів. Надалі формується гранульома з гігантських і епітеліоїдних клітин. У лімфатичних вузлах виявляється безліч дрібних абсцесів і вогнищ некрозу у вигляді променів, розвиток фіброзної тканини. Навколо вогнищ некрозу визначається зона грануляційної тканини з лімфоцитів, фіброцитів, епітеліальних і гігантських клітин, виражена гіалінізація кровоносних судин аж до їх облітерації з явищами тромбозу і периваскулярних інфільтратів.
Клінічні ознаки[ред. | ред. код]
Інкубаційний період коливається від декількох днів до іноді 3-4 місяців, у середньому — 1-2 тижні. Захворювання може перебігати в гострій або хронічній формі. За клінічними проявами прийнято розрізняти три періоди або стадії:
- первинний — з розвитком на місці проникнення збудника первинних проявів;
- вторинний — ураження регіонарних лімфатичних вузлів на тлі загальної реакції організму;
- третинний — виникає непостійно, при ньому на статевих органах, слизовій оболонці прямої кишки і в періанальній області утворюються запально-набрякові, гіпертрофічні та виразкові процеси з виходом у стеноз і рубцювання.
Первинне ураження (лімфогранулематозний шанкр) розташовується зазвичай у чоловіків на вінцевій борозні, вуздечці або стовбурі пеніса, на крайній плоті, у жінок — на статевих губах, стінках піхви, шийці матки, а також в області прямої кишки. При нестатевому зараженні або рідко при екстрагенітальних формах статевих контактів первинні прояви локалізуються на слизовій оболонці порожнини рота, язиці, мигдаликах, пальцях рук.
Зазвичай спочатку виникають невеликі пухирці, з яких утворюється ерозія або поверхнева виразка округлої форми, з рівними краями, без інфільтрації в підставі, схильна до самостійного загоєння без лікування і утворення рубця упродовж кількох днів. Найчастіше спостерігається одна виразка, рідше їх буває кілька, але може бути і значне число. У ряді випадків первинне ураження проявляється у формі баланіту, тріщини, папули, фолікулітів, ектіми, а при локалізації в сечоводі воно супроводжується виділеннями з уретри. Іноді первинне ураження проглядається хворими внаслідок його ефемерності.
Через нетривалий час (від кількох днів до 2-3 тижнів, рідше до декількох місяців) після появи первинного елемента розвивається найбільш характерний симптом захворювання — ураження регіонарних лімфатичних вузлів. Це є сутністю вторинного періоду. За кілька днів до цього, а іноді й одночасно, можуть виникати загальні явища у вигляді слабкості, втрати апетиту, з ознобом підвищується температура тіла, турбує біль у суглобах. Найчастіше уражаються пахові вузли з однієї або з обох сторін, рідше одночасно з ними або послідовно залучаються стегнові, клубові та лімфатичні вузли малого таза. Тоді ж уражаються значні ділянки лімфатичної системи, що не проявляється клінічно. При нестатевому шляху зараження в процес втягуються підщелепні, шийні, потиличні та пахвові лімфатичні вузли.
Уражені лімфатичні вузли збільшуються, ущільнюються і спаюються між собою, утворюючи масивну горбисту пухлину. Повільно розвивається періаденіт, внаслідок чого вузли втрачають рухливість, спаюються з навколишніми тканинами, а шкіра над ними набуває інтенсивно червоний колір. Іноді пахова зв'язка ділить масу спаяних вузлів на верхню і нижню групи, утворюючи характерний слід борозни. Спочатку вузли болючі, потім стають чутливими лише при натисканні. Процес набуває хронічного перебігу. В одному з уражених вузлів з'являється розм'якшення (флуктуація), шкіра на цій ділянці потоншується, перфорується, утворюється фістульозний хід, що не має тенденції до загоєння, з якого періодично виділяється вершковоподібний гній. Послідовно аналогічний процес розвивається в іншій ділянці вузла і прилеглих вузлах, формується багатокамерна порожнина, утворена сполученими між собою абсцесами. У разі оперативного розкриття уражених вузлів рана тривалий час не заживає. Повільно, протягом багатьох місяців і навіть років, уражені лімфатичні вузли поступово зменшуються. Після загоєння фістульозних ходів залишаються характерні рубчики.
Поява некрозів і абсцесів лімфатичних вузлів нерідко обумовлює тривалу гарячку. Посилюється біль у суглобах, збільшується печінка, селезінка, можливі флебіти, цистити, епідидиміти, сальпінгоофорити, ураження очей (ірит, фліктенулезний кон'юнктивіт, епісклерит, кератит). У ряді випадків виникають лімфангіти з вогнищевим розм'якшенням. Нерідко в цей період з'являються висипання по типу ексудативної і вузлуватої еритеми.
Ураження пахових і аноректальних лімфатичних вузлів, що перебігає хронічно, обумовлене проникненням хламідій, супроводжується рубцевими змінами і може через 1-2 роки привести до значних порушень лімфообігу в області малого тазу (третинний період). У клітковині малого тазу, в підшкірній клітковині, шкірі зовнішніх статевих органів (великі і малі статеві губи, клітор у жінок, пеніс, крайня плоть, мошонка у чоловіків), а також в анальної області на тлі активного запального процесу, лімфостазу і розростання сполучної тканини розвиваються явища слоновости з утворенням папіломатозних розростань, хронічних виразок, абсцесів і фістульозних ходів. Часто спостерігається гіпертрофія слизової оболонки (набряклість, гіперемія, кровоточивість, сукровично-гнійні виділення), прогресуюче кільцеподібне ущільнення і звуження прямої кишки (фіброз, стриктура), що призводять до наростаючої кишкової непрохідності, яка вимагає іноді оперативного втручання (аноректальна форма). Слоновість статевих органів і веррукозне розростання в області промежини у чоловіків спостерігаються рідше. Навпаки, у жінок прогресуючі виразкові та рубцеві зміни вульви і піхви призводять до деформації і слоновості малих та великих статевих губ, клітора. Ці прояви, якіримали назву естіомен, можуть перебігати без ураження прямої кишки або поєднуватися з ним.
При аноректальному синдромі можлива генералізація, що призводить до серйозних уражень центральної нервової системи (серозний менінгіт), серця (ендо- та міокардит), легень (пневмонія), шкіри (вузлувата і багатоформна еритема), очей та інших органів, що розцінюють як ускладнення. Можливе часто утворення ракових пухлин шкіри.
Діагностика[ред. | ред. код]
У крові в розпал хвороби відзначається лейкоцитоз, підвищення ШОЕ. У сироватці крові підвищується вміст імуноглобулінів, особливо IgA і IgG, часто зустрічаються автоімунні фактори (кріоглобуліни, ревматоїдний фактор). Для підтвердження використовують:
- метод бактеріологічного культурального дослідження: використовують лінії клітин Мак-Коя і HeLa-229. Наявність типових цитоплазматических включень визначають забарвленням по методу Романовського-Гимза, йодом або реакцією флюоресценції моноклональних антитіл;
- реакція зв'язування комплементу (РЗК) — високочутлива, але не строго специфічна реакція для цього захворювання. Стає позитивною на 3-4-му тижні після зараження при титрі сироватки 1:64 і більше;
- визначення антигену в імуноферментному аналізі (ІФА) — виявляє наявність хламідійного антигену в патологічному матеріалі. Чутливість методу складає 67-95 %, специфічність досягає 92-97 %;
- мікроімунофлюоресцентний тест (мікро-ІФА) з антигеном — більш чутливий, ніж РЗК. Діагностична цінність виявлення антитіл порівнянна з результатами виявлення хламідій методом посіву матеріалу на культури клітин. Вельми висока чутливість мікро-ІФА-тесту, виявляються титри 1: 512 і більше;
- пряму реакцію імунофлюоресценції (РІФ) — патологічний матеріал наносять у вигляді мазка на предметне стекло, фіксують і забарвлюють моноклональними антитілами, які мічені флюоресцином. У люмінесцентному мікроскопі визначають флюоресцуючі тельца. Чутливість метода досягає 85–90 %;
- шкірно-алергічну пробу Фрея: 0,1 мл антигену вводять підшкірно в середню третину передпліччя. Позитивним результатом вважається поява на місці введення папули або везикули розміром 6-15 мм через 48-72 годин після інокуляції антигену.
Лікування[ред. | ред. код]
Велике значення має терапія, розпочата в період ранніх проявів захворювання. Антибіотики тетрациклінової групи ефективні як на ранніх, так і на пізніх стадіях. Резистентності C. trachomatis серотипів L1, L2, L3 до тетрациклінів і макролідів наразі не описано. При переході хвороби в хронічну форму з розвитком фіброзних та структурних змін статевих органів, що призводять до стерильності, нездатності до статевих зносин, а також до руйнування промежини ефективність специфічної терапії значно знижується. Виникає необхідність у хірургічному коригуючому лікуванні. Призначення нестероїдних протизапальних засобів та місцево теплових фізіотерапевтичних процедур для полегшення болю може бути корисним доповненням лікування.
Профілактика[ред. | ред. код]
Профілактика пахового лімфогранульоматозу не відрізняється від такої при інших венеричних захворюваннях. Істотне значення має виявлення джерел інфекції і контактів, а також раннє специфічне лікування, спостереження за виявленими хворими і санітарно-просвітницька робота. Специфічної профілактики не розроблено.
Примітки[ред. | ред. код]
- ↑ а б Disease Ontology — 2016.
Джерела[ред. | ред. код]
- Степаненко В. І., Чоботарь А. І., Бондарь С. О. Дерматологія і венерологія: підручник — К.:ВСВ «Медицина», 2015. — 336 с. ISBN 978-617-505-384-3
- Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — М. : ГЭОТАР-Медиа, 2013. — 896 с. / С. 316—319 ISBN 978-5-9704-2710-1 (рос.)
- Руководство по инфекционным болезням / Под ред. В. М. Семенова. — М.: МИА, 2008. — 745 с. / С. 310—314 (рос.)
- Jose A Plaza, Victor G Prieto Dermatologic Manifestations of Lymphogranuloma Venereum Updated: May 10, 2018 Medscape. Drugs & Diseases. Dermatology (Chief Editor: Dirk M Elston) [1] (англ.)
- Jesse Tran, Kevin M Boehm Lymphogranuloma Venereum (LGV) in Emergency Medicine Updated: May 23, 2017 Medscape. Drugs & Diseases. Emergency Medicine (Chief Editor: Jeter (Jay) Pritchard Taylor) [2] (англ.)
Посилання[ред. | ред. код]
- Lymphogranuloma Venereum (LGV) CDC. Sexually Transmitted Diseases (STDs). 2015 STD Treatment Guidelines. Diseases Characterized by Genital, Anal, or Perianal Ulcers Page last reviewed: June 4, 2015 [3] (англ.)
- Ceovic R, Gulin SJ. Lymphogranuloma venereum: diagnostic and treatment challenges. Infect Drug Resist. 2015. 8:39-47. [4] (англ.)
- Annual Epidemiological Report for 2016 Lymphogranuloma venereum [5] (англ.)
|
| ||||||||||||||||||||||||||||||||
