Користувач:Ivan Yurochko/Жовтяниця
Жовтяниця- синдром, який характезизується жовтою пігментацією шкіри, конюнктиви (очних білків) та інших мукозних мембран, що пов'язаний з високим вмістом білірубіну. Гіпербілірубінія також спричиняє підвищення вмісту у позаклітинній рідині. Нормальна концентрація білірубіну у плазмі крові в нормі нижча 1.2 мг/дл. Концентрація більша аніж 3 мг/дл призводить до жовтяниці.
Жовтяниця часто є супутнім синдромом різноманітних захворювань печінки, таких як гепатит та рак печінки. Вона також може свідчити про лептоспіроз або обструкцію біліарного каналу, який може бути спричинений жовчним камінням, раком підшлункової залози і , рідко, бути вродженим (біліарна атрезія).
Жовта пігментація шкіри, не пов'язана з з жовтою пізментацією склер та мукозних оболонок спричинена каротенемією - нешкідливим станом, який важливо відрізняти від жовтяниці. Також існує ряд інших причин, які можуть спричинити схожу пігментацію - до прикладу, вживання мепакрину або потрапляння на шкіру фенолів.
Ознаки та симптоми[ред. | ред. код]

Головним симптомом жовтяниці є жовтий колір очних білків та шкіри. В деяких випадках також супутнє темне забарвлення сечі. Значне підвищення білірубіну найлегше визначити у склері, через її високу сприйнятливість до білірубіну, пов'язану з високим вмістом еластину. Наявність склеральної жовтухи індикує рівень білірубіну в сироватці на рівні 3 мг/дЛ. Конюнктива очей є одна з перших тканин, які змінюють колір у випадку гіпербілірубінії. Це деколи називається склеральною жовтухою. Цей термін не є правильним, адже склера не є жовтушною (у ній немає жовчного пігменту), колір ж її спричинений забарвленням кон'юнктиви. Пожовтіння білків очей називається конюнктивальна жовтяниця.[1][2]
Ускладнення[ред. | ред. код]
Гіпербілірубінемія може призводити до накопичення білірубіну у сірій речовині центральної нервової системи, що може спричиняти незворотнє пошкодження, що призводить до стану, відомого як ядерна жовтуха (також відома як керніктерус). В залежності від тяжкості пошкодження, еффекти варіюються від клінічно непомітних до тяжких ушкоджень мозку та навіть смерті. Новонародженні особливо уразливі до гіпербілірубінемічно-спричинених нейрологічних ушкоджень і тому повинні бути особливо уважно обстежені на наявність підвищеного рівня білірубіну у сироватці.
Диференційний діагноз[ред. | ред. код]
Коли патологічний процес впливає на метаболізм, у вигляді, описаному вище, можна діагностувати жовтяницю. Жовтяниця класифікується у трьох категоріях, в залежності від частини фізіологічного механізму, на яку впливає патологія.
| Категорія | Визначення |
|---|---|
| Передпечінкова/ гемолітична |
Ця патологія пов'язана з підвищеним розпадом еритроцитів. З цим пов'язана її друга назва - гемолітична |
| Печінкова/гепатоселюлярна | Патологія пов'язана з паренхіматозними порушеннями печінки. |
| Післяпечінкова/холецистична | Ця патологія пов'язана з порушенням виділенням білірубіну, що в свою чергу пов'язане з обструкцією жовчевидільних шляхів..[3] |
Передпечінкова[ред. | ред. код]
Передпечінкова жовтяниця спричинена усім, що підвищує гемоліз (розпад еритроцитів). Некон'югований (незв'язаний) білірубін утворюється з гему - пігменту, що є частиною гемоглобіну. Підвищений розпід червоних кров'яних тілець спричиняє підвищення кількості незв'язаного білірубіну крові та спричиненого цим відкладання некон'югованого білірубіну у різні тканини, що викликає характерний для жовтяниці колір покривів. Саме з цих причин, у тропічних країнах хворі на малярію мають супутній синдром жовтяницю. Деякі генетичні захворювання, наприклад серповидна анемія, сфероцитоз, таласемія, піруват-кіназна або глюкозо-6-фосфат-дегідрогеназна недостатність може призводити до підвищеного лізису еритроцитів і, як наслідок, жовтяниці. Зазвичай, захворювання нирок, такі як гемолітично-уремічний синдром також можуть призводити до пігментації. Дефекти метаболізму білірубіну також призводять до жовтяниці, до прикладу, синдром Гільберта (генетичне порушення метаболізму білірубіну, яка призводить до жовтяниці середньої тяжкості, що може бути знайденим у близько 5% популяці) та синдром Кріглера-Найара 1 та 2 типу.
У вторинній жовтяниці, яка пов'язана з гемолізом, підвищення продукції білірубіну призводить до підвищення продукції урин-уробіліногену. Білірубін не завжди наявний в сечі, через те, що незв'язаний білірубін є гідрофобним, тому сукупність підвищення урин-уробіліногену з відсутністю незв'язаного білірубіну у сечі допомагає виявити гемолітичну жовтяницю.[citation needed]
Слід пам'ятати, що у новонароджених є, так звана, фізіологічна жовтяниця, що пов'язана з відсутністю необхідної мікрофлори для трансформації білірубіну. Необхідні лабораторні дослідження включають:
- Аналіз сечі: відсутність білірубіну, уробіліноге> 2 одиниць.
- Аналіз плазми крові: підвищений вміст некон'югованого білірубіну.
Печінкова або гепатоцелюлурна[ред. | ред. код]
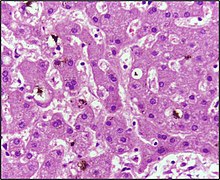
Гепатоцелюлярна(печінкова) жовтяниця може бути спричинена гострим або хронічним гепатитом, токсичним гепатитом, цирозом, гепатитом, спричиненим вживанням ліків та гепатитом, спричиненим вживанням алкоголю. Клітинний некроз ,знижуючи можливість печінки метаболізувати та виділяти білірубін, підвищує вміст некон'югованого білірубіну у крові.
Лабораторні дослідження залежать від причини жовтяниці.
- Аналіз сечі: незв'язаний білірубін присутній, уробілірубін > 2 одиниць, але може і варіюватисьUrine: Conjugated bilirubin present, urobilirubin > 2 units but variable (except in children). Kernicterus is a condition not associated with increased conjugated bilirubin.
- Біохімічний аналіз крові: зменшення кількості альбумінів, через їхнє зв'язування з білірубіном, можливе підвищення глобулінів, через те, що , зазвичай, гепатит є індукований вірусними захворюваннями.
Транспорт білірубіну через гепатоцит може бути пошкоджений на кожному етапі, починаючи від поглинання білірубіну клітиною, закінчуючи транспортом білірубіну у жовчні канальці. В додаток до цього, набухання клітин та едема, через запалення, можуть спричиняти механічну обструкцію інтрагепатичної жовчовивідної сітки. Отже, у випадку гепатоцелюлярної жовтяниці, концентрація кон'югованого та некон'югованого білірубіну підвищується. У випадку гепатоцелюларного захворювання зазвичай порушуються усі кроки метаболізму білірубіну - поглинання, кон'югація та екскреція. Найбільший вплив на рівень білірубіну у крові має виведення жовчі з клітин, тому він є обмежувальним фактором. Саме з цієї причини, кон'югована гіпербілірубінемія є більш поширеною.[4]
Незв'язаний білірубін у цьому випадку входить у гепатоцити і стає зв'язаним як і у випадку нормального метаболізму. Цей зв'язаний білірубін пізніше повертається у кров, через можливе пошкодження жовчних канальців або проходячи у лімфатичну систему. Через це, більшість білірубіну плазми стає кон'югованим і, виходячи разом з сечею надає сечі характерний темний колір.[5]
Післяпечінковий[ред. | ред. код]
Пост-гепатична жовтяниця, також відома як обструктивна жовтяниця, спричинена порушенням виходу жовчу, яка містить кон'югований білірубін через жовчевидільну систему. найбільш поширеною причиною є жовчні камені у загальному жовчному каналі та рак голівки підшлункової залози. Також, група паразитів, відомі як печінковий сисуни, можуть жити у загальній жовчної протоці, також викликаючи обструктивну жовтяницю. Інші причини включають різноманітні захворювання пов'язані з загальною жовчною протокою, до них відносять біліарну атрезію, холангіокарциному, панкреатит, холестаз, пов'язаний з вагітністю та панкреатичний псевдоцистит. Рідкісною причиною обструктивної жовтяниці є синдром Міріцці.[citation needed]
У випадку повної обструкції жовчної протоки уробіліногену не буде в сечі, через те, що білірубін не матиме змоги потрапити у кишківник, де проходить важлива фаза його трансформації, яка власне і спричиняє його трансформацію в уробіліноген. У цьому випадку, наявність зв'язаного білірубіну в сечі без урин-уробіліногену дає змогу припустити обструктивну жовтяницю, як інтрагепатичну так і постгепатичну.[citation needed]
Наявність блідого калу та темної сечі дає змогу ідентифікувати обструктивну жовтяницю, через те, що у випадку звичайного метаболізму кал забарвлюється жовчними пігменту. Слід також розуміти, що світлий кал може бути спричинений як і печінковою так і післяпечінковою жовтяницею.[6]
Зазвичай у цих пацієнтів також підвищений вміст холестеролу, а також наявні скарги на тему сверблячки через відкладення білірубінових солей.[citation needed]
Лише комбінація функціонально-діагностичних тестів печінки дозволяє диференціювати різні види жовтяниці.[citation needed]
| Функціональний тест | Передпечінкова жовтяниця | Печінкова жовтяниця | Післяпечінкова жовтяниця |
|---|---|---|---|
| Загальний білірубін | Нормальний/підвищений | Підвищений | |
| Зв'язаний білірубін | Нормальний | Підвищений | Підвищений |
| Незв'язаний білірубін | Нормальний/підвищений | Підвищений | Нормальний |
| Уробіліноген | Нормальний/підвищений | Знижений | Знижений |
| Колір сечі | Нормальний | Темний | Темний |
| Колір калу | Нормальний | Нормальний/світлий | Світлий |
| Рівень алкалін-фосфатази | Нормальний | Підвищений | |
| Рівень аланін-трансферази та аспартат-трансферази | Підвищений | ||
| Зв'язаний білірубін в сечі | Відсутній | Наявний | |
| Спленомегалія | Наявна | Наявна | Відсутня |
Жовтяниця новонароджених[ред. | ред. код]
Неонатальна жовтяниця зазвичай є безпечною: цей стан стає помітним і новонароджених протягом другого дня після народження і триває до 8 дня, у випадку відсутності ускладнень. Причиною фізіологічної жовтяниці новонароджених є відсутність нормальної мікрофлори, яка перетворює зв'язаний білірубін в уробілірубін. У патофізіологічних випадках ця жовтяниця може бути спричиненою спадковою сфероцитозією, недостатністю глюкозо-6-фосфатази, недостатністю піруват кінази, конфліктом резус-фактора або дитячим пікноцитозом. Вміст білірубіну у плазмі зазвичай нормалізується беж жодних втручань. У випадках, коли рівень білірубіну підвищується, може розвинутись пошкодження мозку, так званий керніктерус, що може призвести до значних дисфункцій. Частота цього ускладнення збільшилась в останні роки, через відсутність впливу достатньої кількості ультрафіолету на новонароджених. У цих випадках рекомендують фототерапію або ж прийняття сонячних ванн. Слід пам'ятати, що кількість білірубіну зменшується при нормальній перистальтиці кишки та сечовиділенні., тому часте годування є особливо важливим.[8]
Патофізіологія[ред. | ред. код]
Жовтяниця сама по собі не є захворюванням, а скоріше ознакою одного з багатьох можливих патологічних процесів, які трапляються в якійсь точці нормального фізіологічного шляху метаболізму білірубіну крові.
Коли еритроцити зношуються після свого життєвого циклу, який приблизно триває 120 днів, або у випадку їхнього пошкодження, їхні мембрани стають слабкими і дуже легко рвуться. Коли еритроцити проходять через ретикулоендотеліальну систему, мембрана рветься, якщо вона є ослабленою. Клітинний вміст, включаючи гемоглобін виділяється в кров. Гемоглобін фагоцитується макрофагами та розділяється ними на гемову і глобінову фракцію. Глобінова фракція, білкова, деградується до амінокислот і не відіграє жодної ролі в жовтяниці. По відношенню до гему відбувається дві реакції. Перша - оксидація, каталізується мікросомальним ферментом гем-оксидазою, в результаті неї утворується білівердин (який має зелений колір), залізу і карбон монокосид. Наступний крок редукції білівердину полягає у його перетворення в білірубін цитоплазматичним білком - білівердин редуктазою. Цей білірубін називають незв'язаним, вільний або некон'югованим. В організмі людини утворюється близько 4 мг білірубіну на кожний кілограм крові кожного дня. Більшість цього білірубіну утворюється в результаті вищеописаного процесу, проте близько 20% усього синтезованого білірубіну пходоять з інших ресурсів розпаду гему, які включають в себе: порушений еритропоез і руйнування інших ге-вмісних протеїнів, таких як міоглобін та цитохроми.[9]
Печінкові реакції[ред. | ред. код]
Незв'язаний білірубін після цього потрапляє у печінку через кров'яне руслі. Через те, що білірубін є ліпофільним він транспортується в крові сполучений з альбумінами. Як тільки він потрапляє в печінки він сполучається з глюкуричною кислотою (утворюючи білірубін диглюкуронід, так званий кон'югований білірубін), який є водорозчинним. Реакція каталізується за допомогою ферменту УДП-глюкуроніл трансферази.
Цей зв'язаний білірубін виділяється з печінки через біліарні та жовчні шляхи як складова жовчі. Кишкові бактерії перетворюють білірубін в уробіліноген. Звідси уробіліноген має два шляхи метаболізму - у одному з них він окиснюється до стеркобіліну і виділяється разом з калом, у другому він поглинається кишковими ендотеліоцитами, транспортується до нирок, окиснюється до уробіліну і виходить разом з сечею. Стеркобілін та уробілін відповідають за забарвлення калу та сечі.[citation needed]
Діагностика[ред. | ред. код]
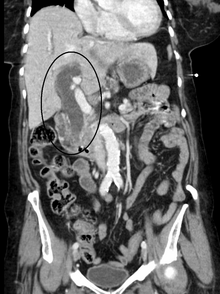
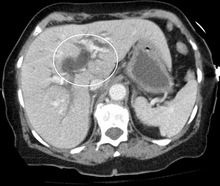
Більшість пацієнтів з жовтяницею мають схожу картину печінкових абнормалій, хоч і можлива значна відмінність. Зазвичай для правильної діагностики жовтяниці достатньо біохімічного аналізу крові, який би показав нам печінкові ферменти, такі як: аміно-трансфераза та алкалін-фозфатаза, також важливо визначити рівень білірубін (який власне і спричиняє жовтяницю) ну і , звичайно, рівень білків плазми крови. Стають також у нагоді визначення рівня гамма-глутаміл-транспептидази та протромбінового часу.[citation needed]
Деякі кісткові та серцеві порушення можуть призводити до підвищення рівня алкалін-фосфатази та амінотрансферази, тому першим кроком диференціації печінкових проблем є визначення гамма-глутаміл-транспептидази, який є підвищеним вийнятково у випадку печінкових дисфункцій. Наступний крок - визначення чи це є холестатична чи печінкова жовтяниця і характерні для них біохімічні зміни. Так, якщо кількість алкалін-фосфатази (10-45) разом з гамма-глутаміл-транспептидази (18-85) підвищується приблизно на такий самий рівень як і аспартат-амінотрансфераза (12-38) разом з аланін амінотрансферазою (10-45), це свідчить про холецистичну проблему. З іншої сторони, якщо алкалін-фосфатаза і гамма-глутаміл-транспептидаза підвищені на значно менший рівень аніж аспартат-амінотрансфераза і аланін-амінотрансфераза, то це свідчить про гепатичну проблему. Окрім цього корисним може стати рівень альбумінів плазми крови - у випадку хронічних захворювань, таких як гепатити та холестази, він буде низький.
Корисним також є співвідношення АCТ(аспартат-амінотрансферази):АЛТ(аланін-амінотрансферази)- свідчить про пошкодження печінки пов'язані з вживанням алкоголю (>10), інші форми пошкоджень печінки (>1) та гепатиту (<1)/ Hsdtym ,skshe,sye dbobq fys; 10*норми свідчуить про неопластичний або інтрагепатичний холестазис. Рівень нижчий аніж цей індикує гепатоцелюлярні причини. Рівень АСТ більший аніж 15*норми зазвичай дозволяє ідентифікувати гостре гепатоцелюлярне пошкодження, якщо ж рівень АСТ нижчий - то це , ймовірніше, обструктивна причина. Кількість АЛП більший у 5 разів аніж норма свідчить про обструкцію, якщо ж вміст АЛП більший у 10 разів - це довзоляє визначити токсичний гепатит або цитомегаловірус. Обидва з цих станів також можуть мати АЛТ і АСТ більший у 20 разів за норму. Підвищення рівня ГГТ (гамма-глутамін-транспептидаза) більше 10 разів за норму свідчить про холестазис, якщо він більшший за норму у 5-10 разів це свідчить на користь вірусного гепатиту. Гострий гепатит матиме ось таку типову картину: підвищення рівня АЛТ та АСТ у 20-30 разів. Слід згадати, що ацетамінофен можу спричинити підняття рівня АЛТ та АСТ більше аніж у 50 разів.
Етіологія[ред. | ред. код]
Англійською - Jaundice походить з французької мови - jaune якою означає жовтий.[1]
References[ред. | ред. код]
- ↑ а б Definition of Icterus. MedicineNet.com. 2011. Процитовано 3 February 2013.
- ↑ Icterus | Define Icterus at Dictionary.com.
- ↑ Shinde, MN Chatterjea, Rana (2012). Textbook of medical biochemistry (вид. 8th). New Delhi: Jaypee Brothers Medical Publications (P) Ltd. с. 672. ISBN 978-93-5025-484-4.
- ↑ Mathew K.G. (2008) Medicine: Prep Manual for Undergraduates, 3/e, Elsevier India, ISBN 8131211541, pp. 296–297
- ↑ Hall, John Edward and Guyton, Arthur C. (2011) Textbook of Medical Physiology, Saunders/Elsevier, p. 841, ISBN 1416045740
- ↑ Beckingham, I J (2001). ABC of diseases of liver, pancreas, and biliary system: Investigation of liver and biliary disease. BMJ. Т. 322, № 7277. с. 33—6. doi:10.1136/bmj.322.7277.33. PMC 1119305. PMID 11141153.
- ↑ Goljan, Edward F. (2007) Rapid Review Pathology, 2nd ed., Elsevier Health Sciences, pp. 368–369, ISBN 032304414X.
- ↑ O'Keefe, Lori (May 2001). Increased vigilance needed to prevent kernicterus in newborns. American Academy of Pediatrics. Т. 18, № 5. с. 231.
- ↑ Pashankar, D.; Schreiber, R. A. (2001). Jaundice in Older Children and Adolescents. Pediatrics in Review. Т. 22, № 7. с. 219—26. doi:10.1542/pir.22-7-219. PMID 11435623.