Жовтяниця новонароджених
| Жовтяниця новонароджених | |
|---|---|
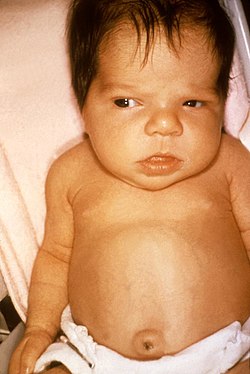 Новонароджена з видимою жовтяницею | |
| Спеціальність | педіатрія |
| Причини | надлишокd |
| Ведення | phototherapy for neonatal jaundiced |
| Класифікація та зовнішні ресурси | |
| МКХ-10 | P58, P59 |
| МКХ-9 | , 774 |
| DiseasesDB | 8881 |
| MedlinePlus | 001559 |
| MeSH | D007567 |
| | |
Жовтян́иця новонар́оджених (фізіологічна гіпербілірубінемія новонароджених, неонатальна жовтяниця лат. icterus neonatorum) — поява жовтяничного забарвлення шкіри і слизових оболонок у дітей в перші дні їх життя. Близько 60% всіх доношених здорових новонароджених у перші дні життя мають більш чи менш виражену жовтяницю (жовтуху).[1]
Жовтяниця виникає через посилене відкладання в шкірі білірубіну, продукту розпаду гемоглобіну. Відкладання, як правило, досягає максимуму на п'яту добу життя, після чого поступово зменшується. Це фізіологічний процес і найчастіше абсолютно нешкідливий. Однак при наявності факторів ризику і значному підвищенні рівня білірубіну виникає ризик потрапляння його з крові в тканини головного мозку і стійкого пошкодження там особливо чутливих структур — базальних ядер (базальних гангліїв). Розвивається ядерну жовтяницю. Щоб запобігти цьому новонародженим зі значно підвищеним рівнем білірубіну проводять сеанси фототерапії світлом з короткими хвилями УФ видимого спектра.
Етіологія[ред. | ред. код]
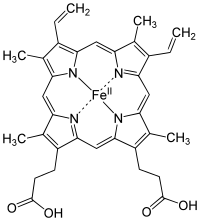
При розпаді кров'яного пігменту зруйнованих еритроцитів, а точніше залізозв'язуючої гем-групи утворюється спочатку білівердин, а з нього вільний, так званий некон'югований білірубін. Ця сполука добре розчиняється в жирах, але погано розчиняється в воді. Для транспортування його в печінку для подальшого перетворення і виведення, білірубін зв'язується з присутніми в крові молекулами альбуміну. У клітинах печінки білірубін під дією ферменту глюкорунілтрансферази зв'язується з глюкуроновою кислотою (глюкорунується) і перетворюється в водорозчинну форму — прямий кон'югований білірубін, який після цього може виділятися з жовчю. У кишечнику виділений кон'югований білірубін частково чи майже повністю декон'югується і знову всмоктується в кров'яне русло. Цей процес отримав назву ентерогепатична циркуляція або кишково-печінкова циркуляція жирних кислот.
У новонароджених тривалість життя еритроцитів знижена, тому утворюється дуже багато продуктів розпаду. Крім цього, через незрілість печінки активність глюкорунілтрансферази знижена. Ці фактори призводять до того, що у перші дні життя утворюється більше білірубіну, ніж печінка може вивести.
Існує припущення, що біологічна роль підвищеної концентрації білірубіну полягає у здатності останнього захоплювати вільні радикали кисню крові. Таким чином посилюється захист новонароджених від захворювань сприятливих до окислювального стресу[2][3].
Фактори ризику[ред. | ред. код]

Всі стани, що викликають посилене руйнування гемоглобіну, можуть сприяти розвитку жовтяниці новонароджених. До них належать: крововиливи (кефалогематома чи родова пухлина, які можуть виникати при пологах), посилений розпад еритроцитів (гемоліз) через несумісність крові матері і дитини (класичний резус-конфлікт (мати резус-негативна, дитина резус-позитивна) останнім часом став рідше зустрічатися через покращення профілактичних заходів, але несумісность крові по системі ABO (мати 0, дитина А чи В) має місце як і раніше), вроджені захворювання, які супроводжуються гемолізом (гемолітичні анемії) такі, як серпоподібноклітинна анемія, мікросфероцитарна анемія, дефіцит глюкозо-6-фосфат дегідрогенази. Дуже важливо встановити чи були прояви в інших дітей в сім'ї жовтяниці новонароджених. Обтяжуючими факторами є недоношеність, супутні інфекції, асфіксія, сповільнене випорожнення кишечника (через збільшення всмоктування розщепленого білірубіну), недостатнє харчування, часте блювання, гіпоальбумінемія.
Ускладнення[ред. | ред. код]
Жовтяниця новонароджених не була б власне проблемою, так як часто цей феномен є нормальним чи фізіологічним явищем. Та існують випадки коли кількість некон'югованого, жиророзчинного білірубіну певищує певну порогову величину і тоді він може подолати гемато-енцефалічний бар'єр і проникнути з кровоносного русла в головний мозок. У мозку знаходяться дуже чутливі до білірубіну так звані базальні ганглії. При їх пошкодженні розвивається ядерна жовтяниця. Рівень критичної концентрації білірубіну точно невстановлений, але достеменно відомо, що він більший за 340 ммоль/л.
Це ускладнення є особливо небезпечне для дітей, у яких гемато-енцефалічний бар'єр функціонує не достатньо добре з якихось інших причин. Серед них: недоношеність, гострі захворювання, що призводять до пошкодження гемато-енцефалічного бар'єру, важке кисневе голодування пов'язане з пологами (асфіксія), які через ті чи інші причини сприяють закисленю організму (ацидози), зниженню рівня глюкози в крові (гіпоглікемія), зниження альбуміну крові (гіпоальбумінемія), шок чи бактеріальні інфекції (сепсис)[4].
Діагноз[ред. | ред. код]
Чіткого розмежування між фізіологічною і патологічною жовтяницею не існує. Фізіологічна жовтяниця може іноді переходити в патологічну. У всіх новонароджених, в яких розвивається видима жовтяниця, потрібно протягом 72 годин після народження провести визначення білірубіну крові. Це можна зробити при обов'язковому заборі крові на скринінг новонароджених.[1] В подальшому звичайні контрольні виміри білірубіну можуть проводитися і безкровним методом шляхом фотометричного вимірюванням концентрації білірубіну в шкірі — транскутальне вимірювання спеціальним мультиспектральним приладом. Особливу увагу слід приділити при виникненні ранньої жовтяниці (Icterus praecox, жовтяниця яка виникла в перші 48 год). Такі діти підлягають ґрунтовному обстежене неонатологом з метою виключення патологій, які можуть ускладнити перебіг жовтяниці новонароджених.
Диференціальний діагноз[ред. | ред. код]
Хоча фізіологічна жовтяниця новонароджених є дуже частим діагнозом, завжди потрібно виключати інші захворювання, які могли б стати причиною жовтого забарвлення шкіри. В першу чергу потрібно точно визначити за рахунок якої фракції білірубіну виникла жовтяниця: конюгованого (прямого) чи неконюгованого (непрямого) білірубіну. Потрібно відзначити, що тільки неконюгований білірубін може бути шкідливим для мозку. Якщо в крові переважає підйом конюгованого білірубіну, то потрібно шукати причину жовтяниці в іншому місці. Це можуть бути в хвороби печінки інфекційного чи спадкового характеру. Крім того може мати місце порушення відтоку жовчі при вродженій закупорці жовчовивідних шляхів (атрезія жовчовивідних шляхів). Якщо ж в аналізі крові переважає неконюгований білірубін, потрібно провести диференціацію між причинами гемолізу. Порушення може виникнути через несумісність крові матері і дитини за групами крові чи резус-фактором або ж причиною є спадкова гемолітична анемія (див. розділ про фактори ризику).
Лікування[ред. | ред. код]
Загальні заходи[ред. | ред. код]
При видимій але не загрозливій жовтяниці новонароджених достатньо додаткового водного навантаження і раннього частого годування (8-12 разів на добу).
Фототерапія[ред. | ред. код]

Всім новонародженим, у яких жовтяниця переходить встановлене порогове значення відповідно до віку мусить проводитися вчасне лікування для попередження ядерної жовтяниці шляхом опромінення блакитним світлом з довжиною хвилі 460 нм. Для доношених здорових немовлят у віці від 72 годин порогове значення становить 340 мкмоль/л.[1] Ці коротко хвильові світлові промені здатні руйнувати подвійні зв'язки неконюгованого білірубіну. При цьому виникає водорозчинний люмірубін, який може без процесу глюкорунування виводитися печінкою з жовчю і нирками з сечею[4]. Для фототерапії поряд зі звичайними лампами є в розпорядженні також фібро-оптичні лампи і лампи приглушеного світла. Як правило, вони встановлюються над ліжком чи кювезом. Відповідно до важкості захворювання лікування може тривати один день чи більше.
Фототерапія має свої побічні дії, тому не потрібно їх використовувати при некритичних значеннях білірубіну, без необхідності. Очі дитини потрібно прикривати спеціальними «окулярами». Крім того може виникнути втрата води і солі через шкіру і що може призвести до запалення кон'юктиви ока (кон'юнктивіту) і шкіри (дерматиту) й до порушень функції терморегуляції. Не останню роль в мінусах фототерапії відіграє факт розлучення мами і дитини.
Замінне переливання крові[ред. | ред. код]
При особливо швидкому і сильному наростанні концентрації білірубіну, наприклад при резус конфлікті, фототерапії може не вистачити для руйнування необхідної кількості білірубіну. У таких випадках може виникнути потреба в замінному переливанні крові. При цьому новонародженим через велику судину, переважно пупкову вену, забирають власну кров і в іншу судину переливають законсервовану кров першої групи резус негативну, до ти пір поки загальний об'єм крові не замінюється один раз. При цьому прискорений розпад власної крові має зупинитися і знизитися подальший підйом концентрації білірубіну.
Прогноз[ред. | ред. код]
Прогноз при жовтяниці новонароджених можна оцінити як дуже добрий. При американському дослідженні дослідили 140 доношених здорових новонароджених і рівнем білірубіну від 425 мкмоль/л до 510 мкмоль/л. Дітям проводилася переважно фототерапія, а у п'яти випадках також і замінне переливання крові. Навпаки в порівняльній групі не змогли встановити автори ніяких залишкових неврологічних пошкодження[5]. Зазвичай фізіологічна жовтяниця у немовлят може тривати до 3 тижнів, класично проходить за 96 годин - після цього мати з немовлям можуть офіційно покинути пологовий.
Див. також[ред. | ред. код]
Примітки[ред. | ред. код]
- ↑ а б в M. Marcinkowski, C. Bührer: AWMF-Leitlinie. Hyperbilirubinämie — Diagnostik und Therapie bei reifen gesunden Neugeborenen. AWMF, Düsseldorf, 2003 [1] [Архівовано 30 вересня 2007 у Wayback Machine.]
- ↑ D. A. Benaron, F. W.Bowen, Variation of initial serum bilirubin rise in newborn infants with type of illness. In: Lancet 1991; 338:78-81 PMID 1676469
- ↑ T. Hegyi, E. Goldie, M. Hiatt, The protective role of bilirubin in oxygen-radical diseases of the preterm infant. In: J. Perinatol. 1994; 14:296-300 PMID 7965225
- ↑ а б M. Berns: Hyperbilirubinämie beim reifen Neugeborenen — Interventionsgrenzen. In: Monatsschrift Kinderheilkunde 2006; 154:835-843
- ↑ T. B. Newman et. al: Outcomes among newborns with total serum bilirubin levels of 25 mg per deciliter or more. In: New England Journal of Medicine 2006; 344:1889-1900 PMID 16672700
Література[ред. | ред. код]
- (рос.)Неонатология : Учебн. пособие: В 2 т. / Н. П. Шабалов. — Т. II. — 3-е изд., испр. и доп. — М. : МЕДпресс-информ, 2004. — 640 с. ISBN 5-98322-033-0 (Т.2, С.?)
|