Хлоропрокаїн
 | |
|---|---|
Хлоропрокаїн
| |
| Систематизована назва за IUPAC | |
| 2-diethylaminoethyl-4-amino-2-chloro-benzoate | |
| Класифікація | |
| ATC-код | N01 |
| PubChem | |
| CAS | |
| DrugBank | DB01161 |
| KEGG | D07678 |
| Торгівельне найменування |
Nesacaine, Nesacaine-MPF |
| Хімічна структура | |
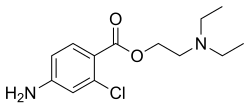
| Формула | C13H19ClN2O2 |
| Мол. маса | 270.76 г/моль |
| Фармакокінетика | |
| Біодоступність | |
| Метаболізм | Плазма крові (псевдохолінестераза) |
| Період напіввиведення | 21 +/- 2 секунд |
| Екскреція | Сеча (залежно від pH та перфузії сечі) |
| Реєстрація лікарського засобу в Україні | |
Хлоропрокаїн (торгова назва Nesacaine, Nesacaine-MPF; часто у формі гідрохлоридної солі, як вищезазначені торгові назви) — місцевий анестетик, що вводиться ін'єкційно під час хірургічних процедур та пологів. Хлоропрокаїн вазодилятатор; це на відміну від кокаїну, який звужує судини. Хлоропрокаїн є естерним анестетиком.[1]
Хлоропрокаїн використовується для регіональної анестезії, включно: спінальної, каудальної та епідуральної.[2][3]
Він також призначений для місцевої анестезії, зокрема для блокад: плечового сплетення, шийного нерва, потиличного нерва, нижньощелепного нерва або верхньощелепного нерва для анестезії зубів, офтальмологічна анестезія з інфраорбітальною нервовою блокадою, ліктьового нерва, паравертебральна блокада, міжреберна нервова блокада, сідничного нерва, зірчастого ганглію, поперекова симпатична.[3]
Він також використовується для акушерської анестезії, включно з блокадою пудендального нерва[en] та парацервікальною блокадою[en].[3]
Хлоропрокаїн був розроблений для задоволення потреби в спінальному анестетику короткої дії, який є надійним та має сприятливий профіль безпеки, щоб підтримати потребу в хірургії одного дня. Ліцензований в Європі для хірургічних процедур тривалістю до 40 хвилин, хлоропрокаїн є місцевим анестетиком ефірного типу з найкоротшою тривалістю дії всіх встановлених місцевих анестетиків. Він має значно меншу тривалість дії, ніж лідокаїн, і значно менш токсичний. Хлоропрокаїн має моторний блок тривалістю 40 хвилин, швидкий час настання 3-5 хвилин (9,6 хв ± 7,3 хв при 40 доза мг; 7,9 хв ± 6,0 хв при 50 мг) і час до амбулаторії 90 хвилин без ускладнень, особливо не маючи тимчасової неврологічної симптоматики.
Ці дані базуються на ретроспективному огляді 672 пацієнтів, придатних для спінальної анестезії при хірургічних процедурах тривалістю менше 60 хвилин із використанням 30-40 мг хлоропрокаїну. Результати показали хорошу хірургічну анестезію, швидкий час початку дії та післяопераційну мобілізацію через 90 хвилин без ускладнень.[4]
Застосування хлоропрокаїну в субарахноїдальному просторі було поставлене під сумнів.[5] На початку 1980-х років було повідомлено про кілька випадків неврологічного дефіциту після ненавмисних інтратекальних ін'єкцій, призначених для епідуральної шляху введення.[6] Ці дози були на порядок вищими, ніж в даний час використовуються для інтратекального доставляння.[7][8][9] Існує також думка, що ці дефіцити також були пов'язані з консервантом бісульфатом натрію[10][11], хоча це також суперечливо.[12][13]
За останні роки було опубліковано кілька досліджень щодо безпечного використання інтратекального хлоропрокаїну при застосуванні відповідної дози та при застосуванні препаратів, що не містять консервантів.[8][14]
Станом на 2021 препарат схвалений для інтратекального використання в США[15] та в Європі.[16]
Місцеві анестетики, пов'язані з амідами, такі як лідокаїн і бупівакаїн, можуть потрапити в їх іонізованій формі на сторону плаценти плоду, тому їх чисте перенесення через плаценту збільшується. Ефірно-зв'язаний місцевий анестетик 2-хлорпрокаїн швидко метаболізується, і плацентарне перенесення обмежується. Оскільки метаболізм 2-хлоропрокаїну у плазмі плода відбувається повільніше, ніж у материнській плазмі, існує можливість потрапляння у іонну пастку. pH плода дещо нижчий, ніж материнський (7,32-7,38), отже, більшість лікарських засобів, що не є неіонізованими, до певної міри опиняються у «іонній пастці» навіть у здорового плода. Хлоропрокаїн (рКа 8,7) є препаратом вибору для епідуральної аналгезії та декомпенсування плода, оскільки він не бере участі в захопленні іонів. Плацентарне проникнення 2-хлоропрокаїну не впливає на ацидоз плода.[17]
Період напіввиведення хлоропрокаїну in vitro становить 21 секунду для матері та 43 секунди для крові плода. У пацієнтів, які є атипово гомозиготними для холінестерази в плазмі, хлоропрокаїн, як правило, функціонує впродовж двох хвилин у циркуляції.[18][19]
Він не застосовується при внутрішньовенній регіонарній анестезії через ризик тромбофлебіту.

Гідрохлоридну сіль 4-аміно-2-хлорбензоїлхлориду отримують реакцією 2-хлор-4-амінобензойної кислоти з тіонілхлоридом. Потім синтез цього препарату здійснюється безпосередньою реакцією продукту останньої стадії з гідрохлоридною сіллю 2-діетиламіноетанолу.
2-Chloroprocaine, Chlorprocaine, Halestyn, 133-16-4, Piocaine, 2-(Diethylamino)ethyl 4-amino-2-chlorobenzoate, Chloroprocainum, Chlorprocainum, Cloroprocaina, UNII-5YVB0POT2H, Benzoic acid, 4-amino-2-chloro-, 2-(diethylamino)ethyl ester, 5YVB0POT2H, Chlor-procaine, 4-amino-2-chlorobenzoic acid 2-(diethylamino)ethyl ester, CHEBI:3636, HSDB 3301, 2-(Diethylaminoethyl)-4-amino-2-chlorobenzoate, BRN 2808071, SCHEMBL6676, 4-14-00-01273 (Beilstein Handbook Reference), GTPL7145, CHEMBL1179047, DTXSID8022799, ZINC1530938, 8010AH, AKOS010575135, DB01161, NCGC00183273-04, FT-0713386, C07877, D07678, SR-01000944416, Q2964133
Chloroprocaine Hci, Clorotekal, Nesacaine ( Ce, MPF)
Chloroprocaine Hydrochloride
- ↑ Chloroprocaine. Drug Bank.
- ↑ Sintetica Limited (9 березня 2017). Ampres 10 mg/ml solution for injection. EMC. Архів оригіналу за 19 серпня 2019. Процитовано 3 травня 2021.
- ↑ а б в Physicians' Desk Reference. chloroprocaine hydrochloride. USA: PDR.net. Архів оригіналу за 19 серпня 2019. Процитовано 3 травня 2021.
- ↑ Palas T (2009). Ampres (chloroprocaine) Summary of Product Characteristics. Perimed. 3 (2): 31—34.
Cloroprocaina in chirurgia ambulatoriale: uno studio osservazionale
- ↑ Drasner K (February 2005). Chloroprocaine spinal anesthesia: back to the future?. Anesthesia & Analgesia. 100 (2): 549—52. doi:10.1213/01.ANE.0000143382.89888.C3.
- ↑ Reisner LS, Hochman BN, Plumer MH (June 1980). Persistent neurologic deficit and adhesive arachnoiditis following intrathecal 2-chloroprocaine injection. Anesthesia and Analgesia. 59 (6): 452—4. PMID 7189987.
- ↑ Förster JG, Kallio H, Rosenberg PH, Harilainen A, Sandelin J, Pitkänen MT (March 2011). Chloroprocaine vs. articaine as spinal anaesthetics for day-case knee arthroscopy. Acta Anaesthesiologica Scandinavica. 55 (3): 273—81. doi:10.1111/j.1399-6576.2010.02325.x. PMID 21039353.
- ↑ а б Förster JG, Rosenberg PH, Harilainen A, Sandelin J, Pitkänen MT (August 2013). Chloroprocaine 40 mg produces shorter spinal block than articaine 40 mg in day-case knee arthroscopy patients. Acta Anaesthesiologica Scandinavica. 57 (7): 911—9. doi:10.1111/aas.12107. PMID 23521140.
- ↑ Lacasse MA, Roy JD, Forget J, Vandenbroucke F, Seal RF, Beaulieu D, McCormack M, Massicotte L (April 2011). Comparison of bupivacaine and 2-chloroprocaine for spinal anesthesia for outpatient surgery: a double-blind randomized trial. Canadian Journal of Anaesthesia. 58 (4): 384—91. doi:10.1007/s12630-010-9450-x. PMID 21203878.
- ↑ Gissen AJ, Datta S, Lambert D (July 1984). The chloroprocaine controversy: II. Is chloroprocaine neurotoxic?. Regional Anesthesia and Pain Medicine. 9 (3): 135—45. doi:10.1136/rapm-00115550-198409030-00004.
- ↑ Wang BC, Li D, Hiller JM, Simon EJ, Budzilovich G, Hillman DE (December 1992). Lumbar subarachnoid ethylenediaminetetraacetate induces hindlimb tetanic contractions in rats: prevention by CaCl2 pretreatment; observation of spinal nerve root degeneration. Anesthesia and Analgesia. 75 (6): 895—9. doi:10.1213/00000539-199212000-00006. PMID 1443708.
- ↑ Taniguchi M, Bollen AW, Drasner K (January 2004). Sodium bisulfite: scapegoat for chloroprocaine neurotoxicity?. Anesthesiology. 100 (1): 85—91. doi:10.1097/00000542-200401000-00016. PMID 14695728.
- ↑ Cabré F, Marín C, Cascante M, Canela EI (April 1990). Occurrence and comparison of sulfite oxidase activity in mammalian tissues. Biochemical Medicine and Metabolic Biology. 43 (2): 159—62. doi:10.1016/0885-4505(90)90021-r. PMID 2346671.
- ↑ Goldblum E, Atchabahian A (May 2013). The use of 2-chloroprocaine for spinal anaesthesia. Acta Anaesthesiologica Scandinavica. 57 (5): 545—52. doi:10.1111/aas.12071. PMID 23320599.
- ↑ Clorotekal: Chloroprocaine Hydrochloride. Drugs@FDA: FDA-Approved Drugs.
- ↑ Rediscovered Local Holds Promise for Spinal Anesthesia. Anesthesiology News. McMahon Publishing. 5 червня 2013.
- ↑ Philipson EH, Kuhnert BR, Syracuse CD (February 1985). Fetal acidosis, 2-chloroprocaine, and epidural anesthesia for cesarean section. American Journal of Obstetrics and Gynecology. 151 (3): 322—4. doi:10.1016/0002-9378(85)90295-9. PMID 3970100.
- ↑ Chestnut: Obstetric Anesthesia, 3rd ed, p333.
- ↑ Hughes: Anesthesia for Obstetrics, 4th ed, p75.