Гарячка денге: відмінності між версіями
| [неперевірена версія] | [неперевірена версія] |
Accedie (обговорення | внесок) м вікіфікація |
Accedie (обговорення | внесок) додаю повну статтю |
||
| Рядок 13: | Рядок 13: | ||
Перші описи лихоманки денге були зроблені 1779 року. На початку 20-го століття науковці дізналися, що хворобу викликає вірус денге, який переносять (або розповсюджують) комарі. |
Перші описи лихоманки денге були зроблені 1779 року. На початку 20-го століття науковці дізналися, що хворобу викликає вірус денге, який переносять (або розповсюджують) комарі. |
||
==Ознаки та симптоми== |
|||
== етіологія == |
|||
[[File:Dengue fever symptoms.svg|thumb|300px|alt=Схема людського тіла зі стрілками, що показують органи, на які впливає на різних етапах лихоманка денге|Зображення з симптомами лихоманки денге]] |
|||
Близько 80% людей (або 8 із 10), інфікованих вірусом денге, не мають симптомів або ж ці симптоми є незначними (як при звичайній лихоманці).<ref name=White10>{{cite journal|author=Whitehorn J, Farrar J|title=Dengue|journal=Br. Med. Bull.|volume=95|pages=161–73|year=2010|pmid=20616106|doi=10.1093/bmb/ldq019}}</ref><ref name=WHOp14/><ref name=Euro10>{{cite journal|author=Reiter P|title=Yellow fever and dengue: a threat to Europe?|journal=Euro Surveil |date=2010-03-11|volume=15|issue=10|page=19509|pmid=20403310|url=http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=19509}}</ref> Приблизно 5% інфікованих людей (5 зі 100) переносять цю хворобу важче. Серед них є й такі, життю яких загрожує ця хвороба.<ref name=White10/><ref name=Euro10/> Симптоми з’являються через 3–14 днів після потрапляння в організм вірусу денге. Найчастіше це відбувається через 4–7 днів.<ref name=Gubler379>Gubler (2010), p. 379.</ref> Таким чином, якщо людина повертається з регіону, де розповсюджена лихоманка денге, і в неї підвищується температура та з’являються інші симптоми більше ніж через 14 днів після повернення, скоріше за все це не денге.<ref name=Peads10/> |
|||
Збудник денге — РНК-[[вірус]]. Відомі 6 серотипів. |
|||
Вірус термолабілен, чутливий до дезінфікуючих засобів, в сироватці крові людини при — 70 ° С і в висушеному вигляді зберігається до 8-10 років. |
|||
Штами, адаптовані до мишей, непатогенні для людини. |
|||
Часто, коли на денге хворіють діти, їхні симптоми такі самі, як при [[застуді]] або [[гастроентериті]] (кишковому грипі; наприклад, [[блювання]] та [[діарея]]).<ref name=India10>{{cite journal|author=Varatharaj A|title=Encephalitis in the clinical spectrum of dengue infection|journal=Neurol. India|volume=58|issue=4|pages=585–91|year=2010|pmid=20739797|doi=10.4103/0028-3886.68655|url=http://www.neurologyindia.com/article.asp?issn=0028-3886;year=2010;volume=58;issue=4;spage=585;epage=591;aulast=Varatharaj}}</ref> Однак вірогідність серйозного перебігу хвороби для дітей вища.<ref name=Peads10/> |
|||
== епідеміологія == |
|||
===Клінічна картина=== |
|||
Джерело інфекції — хвора людина і мавпи, у яких інфекція може протікати латентно. Хворий заразний в період вірусемії. Збудник передається комарами, які стають заразними через 8-14 днів і зберігають заражувальну здатність довічно. У тілі комара вірус розвивається при температурі повітря не нижче +22 °С. Це обумовлює поширення хвороби в жарких країнах між 42° північної і 40° південної широти. У СНД не зустрічається. |
|||
Класичні симптоми лихоманки денге — раптове підвищення температури; головний біль (зазвичай в ділянці очних западин); висипи; біль у м’язах та суглобах. Інша назва хвороби, «кістколамна лихоманка», описує можливу інтенсивність цього болю.<ref name=White10/><ref name=Chen>{{cite journal|author=Chen LH, Wilson ME|title=Dengue and chikungunya infections in travelers|journal=Curr. Opin. Infect. Dis.|volume=23|issue=5|pages=438–44|year=2010|month=October|pmid=20581669|doi=10.1097/QCO.0b013e32833c1d16}}</ref> Лихоманка денге проходить у три етапи: фебрильний синдром, критичний стан та одужання.<ref name=WHOp25>WHO (2009), pp. 25–27.</ref> |
|||
Під час фебрильного етапу в людини зазвичай висока температура (сам прикметник "фебрильний" означає підвищену температуру). Дуже часто вона вища за 40 градусів [[за Цельсієм]] (104 градуси [[за Фаренгейтом]]). У людини також може бути біль в усьому тілі та головний біль. Фебрильний етап триває від двох до семи днів.<ref name=Chen/><ref name=WHOp25/> На цьому етапі у 50–80% людей із симптомами з'являються висипи.<ref name=Chen/><ref name=Fitz2009>{{cite book|author=Wolff K, Johnson RA (eds.)|title=Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology|year=2009|publisher=McGraw-Hill Medical|location=New York|isbn=9780071599757|chapter=Viral Infections of Skin and Mucosa|edition=6th|pages=810–2}}</ref> На перший або другий день висипи можуть виглядати як просте почервоніння шкіри. Пізніше (на 4–7 день) вони стають подібні до кору.<ref name=Fitz2009/><ref name=ER2010>{{cite book|author=Knoop KJ, Stack LB, Storrow A, Thurman RJ (eds.)|title=Atlas of Emergency Medicine|year=2010|publisher=McGraw-Hill Professional|location=New York|isbn=0071496181|chapter=Tropical Medicine|edition=3rd |pages=658–9}}</ref> На шкірі можуть з'являтися невеликі червоні цятки (петехія). Появу таких цяток викликають зруйновані [[капіляри]]. <ref name=WHOp25/> У людини також можуть бути незначні кровотечі [[слизових оболонок]] рота і носа.<ref name=Peads10/><ref name=Chen/> Температура може спадати, а потім повертатися на один-два дні. Однак це відбувається по-різному в різних людей.<ref name=ER2010/><ref name=Gould/> |
|||
== Патогенез == |
|||
Збудник проникає в організм при укусі зараженим комаром. На місці укусу в клітинах ретікулогістіоцітарной системи відбувається розмноження та накопичення вірусу. Вірусемія триває з останніх годин інкубації до 3-5-го дня гарячкового періоду. З кров'ю вірус заноситься в печінку, нирки, м'язи, головний мозок, сполучну тканину і т. д. Клітини, уражені вірусом, піддаються цитолізу з повторним виходом вірусу в кров. При первинному інфікуванні денге виявляється лише в класичній формі, геморагічний варіант хвороби виникає в результаті повторного інфікування. |
|||
У деяких людей захворювання переходить у критичну фазу після зникнення високої температури. Критичний етап зазвичай триває від 1 до 2 днів. <ref name=WHOp25/> Протягом цього етапу у грудній клітині та [[черевній порожнині]] може накопичуватися рідина. Це трапляється через руйнування невеликих кровоносних судин. Рідина продовжує накопичуватися, і більше не [[серцево-судинна система|циркулює]] в організмі. Це означає, що найбільш важливі органи не отримують стільки крові, скільки зазвичай.<ref name=WHOp25/> З цієї причини їхня робота порушується. У людини також можуть бути серйозні кровотечі (зазвичай зі [[шлунково-кишкова система|шлунково-кишкового тракту]].)<ref name=Peads10/><ref name=WHOp25/> |
|||
== Клініка == |
|||
Хвороба протікає в двох формах: класична лихоманка денге і геморагічна лихоманка денге. Інкубаційний період триває 3-15 днів (частіше 5-8). Захворювання починається гостро з ознобу, підйому температури до 39-41° С. З 1-го дня виражений алгіческій синдром, особливо сильна ретроорбітальная головний біль, а також біль у м'язах і суглобах (хода не згинаючи ніг — «Щоголя», «денді»). Можливо припухання і почервоніння дрібних суглобів, бувають нудота і блювота. Виразно гіперемія і одутлість особи, ін'єкція судин склер, загальна еритема («червона лихоманка») і гіперестезія шкіри. Збільшуються периферичні лімфатичні вузли. Спостерігається тахікардія, а з 2-3-го дня хвороби — брадикардія. У крові виявляються лейкопенія, тромбоцитопенія. |
|||
Менше 5% людей із денге страждають на циркуляторний [[шок]], шоковий синдром денге, а також геморагійну лихоманку денге.<ref name=Peads10/> Якщо пацієнт уже раніше хворів на інший тип денге («вторинна інфекція»), вірогідність серйозних проблем зростає.<ref name=Peads10/><ref name=Life10>{{cite journal|author=Rodenhuis-Zybert IA, Wilschut J, Smit JM|title=Dengue virus life cycle: viral and host factors modulating infectivity|journal=Cell. Mol. Life Sci.|volume=67|issue=16|pages=2773–86|year=2010|month=August|pmid=20372965|doi=10.1007/s00018-010-0357-z}}</ref> |
|||
Внутрішні органи істотно не змінені. До 3-4-го дня температура знижується, що супроводжується проливним потом. Стан покращується, але зберігаються міалгії, артралгії, типова хода, різка слабкість («свинцева накидка на плечах»), Через 1-4 дні знову підвищується температура, посилюються основні симптоми хвороби. Друга хвиля протікає легше і триває 2-3 дні. У 80-90% хворих під час другої хвилі або відразу після падіння температури з'являється рясна макуло-папульозне («летюча кір»), уртикарний або скарлатиноподібної («ревматична скарлатина») висип, що супроводжується сверблячкою і залишає висівкоподібному лущення. Загальна тривалість хвороби 6 — 10 днів. Реконвалесценція затягується на 3-8 тижнів (астенізація, біль у суглобах і м'язах). |
|||
Підчас одужання рідина, яка витекла з кровоносних судин, потрапляє назад у кровоток.<ref name=WHOp25/> Стадія одужання зазвичай триває 2–3 дні.<ref name=Peads10/> Людині у цей зазвичай стає набагато краще. Однак вона також може відчувати свербіж та повільне [[серцебиття]].<ref name=Peads10/><ref name=WHOp25/> Протягом цього етапу у людини може бути стан перевантаження рідиною (коли назад до кровотоку потрапляє надто багато рідини). Якщо це вплине на мозок, може статися [[апоплексичний удар]] або виникнути змінений стан свідомості (коли мислення, самоусвідомлення та поведінка людини відрізняються від звичайних).<ref name=Peads10/> |
|||
Геморагічна форма протікає більш важко. Крім описаної клініки під час першого гарячкової хвилі спостерігається різкіша інтоксикація. У більшості хворих збільшуються розміри печінки. З 2-го дня хвороби у різній мірі виражений геморагічний синдром: петехіальний висип, геморагічна пурпура, великі екхімози, кровоточивість ясен, носові, легеневі, шлунково-кишкові кровотечі. У 20-40% хворих розвивається інфекційно-токсичний шок із симптомами пригнічення центральної нервової системи, серцево-судинної недостатності, згущення крові, гіпопротеїнемії, оліго-або анурії. Летальність при класичній лихоманки денге не перевищує 0,1-0,5%, при геморагічної — досягає 5%, а серед дітей — 15-20%. |
|||
===Пов’язані проблеми=== |
|||
== Діагноз == |
|||
Інколи денге може впливати на інші системи організму.<ref name=WHOp25/> Людина може мати лише самі симптоми або разом із класичними симптомами денге.<ref name=India10/> Зниження рівня самоусвідомлення спостерігається у 0,5-6% тяжких випадків. Це може трапитися, коли вірус денге викликає інфекцію мозку. Також це можливо, коли важливі органи (наприклад, печінка) працюють неправильно.<ref name=India10/><ref name=Gould>{{cite journal|author=Gould EA, Solomon T|title=Pathogenic flaviviruses|journal=The Lancet|volume=371|issue=9611|pages=500–9|year=2008|month=February|pmid=18262042|doi=10.1016/S0140-6736(08)60238-X}}</ref> |
|||
При проведенні диференціального діагнозу слід враховувати нозогеографію і характерний симптомокомплекс хвороби — двохвильовому лихоманка, артралгії, міалгії, зовнішній вигляд і хода хворих, висип, лімфаденопатія. Під час епідемічних спалахів діагноз не представляє труднощів. Труднощі виникають при спорадичних захворюваннях. З денге схожа лихоманка паппатачі: початком хвороби, наявністю головного болю і болю в м'язах, сезонністю, місцем розповсюдження. Класичну лихоманку денге відрізняє від паппатачі другу гарячкова хвиля, наявність змін у суглобах, висип, змінена хода, лімфаденопатія. Крім того, паппатачі відрізняється від денге симптомом Тауссіга і завжди наявної |
|||
ін'єкцією судин склер в вигляді трикутника у зовнішніх кутів очей (симптом Піка). |
|||
Щодо пацієнтів із лихоманкою денге також повідомляється про інші [[неврологія|неврологічні]] розлади (розлади, що впливають на мозок і нерви). Наприклад, денге може викликати трансверсивний мієліт та синдром Гійєна-Барре.<ref name=India10/> Хоча це майже ніколи не трапляється, денге також може викликати інфекцію серця та гостру [[печінкову недостатність]].<ref name=Peads10/><ref name=WHOp25/> |
|||
Початкові симптоми малярії — озноб, швидке підвищення температури, головний біль і біль у м'язах, лейкопенія — можуть нагадувати сімптомопатологію перший гарячкової хвилі денге. Однак для малярії характерно раннє збільшення розмірів селезінки і печінки, подальша періодичність характерних гарячкових нападів (3 — і 4-денна малярія), велика тривалість хвороби. Денге від малярії відрізняється також рясної висипом, поліаденітом, типової ходою, зміною тахікардії брадикардією. Діагноз малярії підтверджується паразітоскопіческімі дослідженнями крові (мазок, товста крапля). |
|||
==Причина== |
|||
Двофазне протягом жовтої лихоманки, гострий початок з ознобом, алгіческім синдромом, зовнішній вигляд хворих (червоне одутле особа), лейкопенія створюють схожість з денге. Однак у другій фазі жовтої лихоманки з'являються інтенсивна жовтяниця (з червоно-коричневим відтінком), помірний гепатоліенальний синдром, геморагічний діатез, симптоми ураження нирок. У розмежування з жовтою лихоманкою допомагають характерні для денге сверблячі рясна висипка, Поліаденіт. Останні два симптоми і відсутність жовтяниці — основні відмінні ознаки геморагічних форм денге. Діагноз іноді визначається за допомогою лабораторних досліджень. |
|||
[[File:Dengue.jpg|thumb|alt=Зображення з електронного мікроскопу з вірусом денге|Збільшене у багато разів зображення з вірусом денге (скупчення темних цяток біля центру)]] |
|||
Від грипу лихоманка денге відрізняється сезонністю, пов'язаної з вильотом комарів, відсутністю катаральних явищ, а також зовнішнім виглядом і ходою хворих, наявністю висипу, поліаденіта. |
|||
Лихоманку денге викликає однойменний вірус. У науці, що називає та класифікує віруси, вірус денге є частиною родини ''Flaviviridae'' та [[роду]] ''Flavivirus''. До цієї родини також належать інші віруси, які викликають захворювання у людей — наприклад, [[вірус жовтої лихоманки]], [[вірус лихоманки Західного Нілу]], вірус американського енцефаліту, вірус японського енцефаліту, вірус [[кліщового]] енцефаліту, вірус кіасанурської лихоманки та вірус омської геморагійної лихоманки. <ref name=Gould/> Більшість цих вірусів розповсюджується комарами або кліщами.<ref name=Gould/> |
|||
===Передача хвороби=== |
|||
Наявність висипки при денге викликає необхідність диференціювати її з кором, скарлатину, краснуху. Від цих захворювань денге відрізняють сильний головний, ретроорбітальная біль, біль у м'язах і суглобах, характерна хода. Крім того, на відміну від кору при лихоманці денге відсутні виражені катаральні явища верхніх дихальних шляхів (кашель, нежить) плями Бєльського — Філатова — Коплика, чітка етапність (по днях) висипань. Висипання при кору не супроводжується сверблячкою. |
|||
[[File:Aedes aegypti biting human.jpg|alt=Фотографія зблизька - комар виду ''Aedes aegypti'' кусає людську шкіру|thumb|Комар виду ''[[Aedes aegypti]]'' харчується з людини]] |
|||
Вірус денге передається (або розповсюджується) в основному комарами виду ''Aedes'', зокрема підвидом ''Aedes aegypti'..<ref name=WHOp14>WHO (2009), pp. 14–16.</ref> Ці комарі зазвичай живуть між 35° північної і 35° південної [[широти]], на місцевостях нижче 1000 м над рівнем моря. <ref name=WHOp14/> Кусають вони зазвичай удень. <ref name=WHOp59/> Людина може заразитися від одного укусу.<ref name=Yellow10>{{cite web|url=http://wwwnc.cdc.gov/travel/yellowbook/2010/chapter-5/dengue-fever-dengue-hemorrhagic-fever.aspx|title=Chapter 5 – Dengue Fever (DF) and Dengue Hemorrhagic Fever (DHF)|work=2010 Yellow Book|author=Center for Disease Control and Prevention|accessdate=2010-12-23}}</ref> |
|||
Іноді москіти також можуть заражатися денге від людей. Якщо самка комара вкусить інфіковану людину, то може отримати вірус денге. Спочатку вірус живе в клітинах епітелію [[кишки]]. Через 8-10 днів вірус розповсюджується до [[слинних залоз]], які виробляють [[слину]]. Це означає, що слина, яку виробляє комар, заражена вірусом денге. Тому коли комар кусає людину, його інфікована слина потрапляє до людського організму та може заразити його. Схоже, вірус ніяк не впливає на заражених комарів, залишаючись у їхньому організмі до кінця життя. Найчастіше вірус денге розповсюджується комарами підвиду ''Aedes aegypti'' . Це пояснюється тим, що цей вид любить жити поруч із людьми і харчуватися саме з них, а не з тварин.<ref>Gubler (2010), pp. 377–78.</ref> Він також відкладає яйця в ємності з водою, які використовують люди. |
|||
Від скарлатини денге відрізняється відсутністю яскравою ангіни, вираженою, болі при ковтанні, блідого носогубного трикутника, «малинового» мови. При скарлатині лихоманка не носить двохвильовому характер, у крові лейкоцитоз, а не лейкопенія. |
|||
Денге також може розповсюджуватись через інфіковану кров та [[пересадку органів]].<ref>{{cite journal|author=Wilder-Smith A, Chen LH, Massad E, Wilson ME|title=Threat of Dengue to Blood Safety in Dengue-Endemic Countries|journal=Emerg. Infect. Dis.|volume=15|issue=1|pages=8–11|year=2009|month=January|pmid=19116042|pmc=2660677|doi=10.3201/eid1501.071097|url=http://www.cdc.gov/eid/content/15/1/8.htm}}</ref><ref>{{cite journal|author=Stramer SL, Hollinger FB, Katz LM, ''et al.''|title=Emerging infectious disease agents and their potential threat to transfusion safety|journal=Transfusion|volume=49 Suppl 2|pages=1S–29S|year=2009|month=August|pmid=19686562|doi=10.1111/j.1537-2995.2009.02279.x}}</ref> Якщо людина з денге [[переливання крові|здає кров]] або орган, що потім потрапляють до іншої особи, остання може захворіти на денге, діставши зараження від крові або органу. У деяких країнах – наприклад, Сингапурі – денге зустрічається часто. У цих країнах від 1,6 до 6 переливань крові на кожні 10 000 є причиною зараження денге.<ref>{{cite journal|author=Teo D, Ng LC, Lam S|title=Is dengue a threat to the blood supply?|journal=Transfus Med|volume=19|issue=2|pages=66–77|year=2009|month=April|pmid=19392949|pmc=2713854|doi=10.1111/j.1365-3148.2009.00916.x|url=http://onlinelibrary.wiley.com/doi/10.1111/j.1365-3148.2009.00916.x/full}}</ref>Вірус денге також може передаватися від матері до дитини під час [[вагітності]] або при пологах.<ref name="pmid20130380">{{cite journal|author=Wiwanitkit V |title=Unusual mode of transmission of dengue |journal=Journal of Infection in Developing Countries |volume=4 |issue=1 |pages=51–4|year=2010|month=January |pmid=20130380 |doi=|url=http://www.jidc.org/index.php/journal/article/view/20130380}}</ref> Іншими шляхами денге зазвичай не передається.<ref name=Chen/> |
|||
Лептоспіроз від денге допомагають відрізнити тривалість хвороби, симптоми ураження печінки і нирок, збільшення розмірів селезінки, поява жовтяниці, типовий «склерит», лейкоцитоз в крові, знаходження лептоспір у крові та сечі. |
|||
===Ризики=== |
|||
== Діагностика == |
|||
Немовлята і маленькі діти з лихоманкою денге мають більше шансів серйозно захворіти, ніж дорослі. Діти мають більше шансів серйозно захворіти, якщо вони добре харчуються (якщо вони здорові і добре годовані).<ref name=Peads10/> (Це відрізняється від багатьох інших інфекцій, які, як правило, гірше протікають, у дітей, що [[недоїдання|недоїдають]], нездорові або погано харчуються.) Жінки мають більше шансів серйозно захворіти, ніж чоловіки.<ref name=Guzman10/> Лихоманка денге може бути небезпечною для життя людей з хронічними (довгостроковими) хворобами, такими як [[діабет]] і [[астма]].<ref name=Guzman10>{{cite journal|author=Guzman MG, Halstead SB, Artsob H, ''et al.''|title=Dengue: a continuing global threat|journal=Nat. Rev. Microbiol.|volume=8|issue=12 Suppl|pages=S7–S16|year=2010|month=December|pmid=21079655|doi=10.1038/nrmicro2460|url=http://www.nature.com/nrmicro/journal/v8/n12_supp/full/nrmicro2460.html}}</ref> |
|||
Діагноз лихоманки денге підтверджується виділенням вірусу з крові на новонароджених білих мишах (у перші 48 годин хвороби) і наростанням титру антитіл у парних сироватках в РТГА, РТПГА, РСК і в реакції нейтралізації. |
|||
==Механізм== |
|||
== найвідоміші спалахи == |
|||
Коли комар кусає людину, його слина потрапляє до шкіри людини. Якщо комар має денге, вірус переноситься з його слиною. Таким чином, коли комар кусає людину, вірус проникає до шкіри разом із слиною комара. Вірус прикріплюється і входить до [[ лейкоцит]]ів крові людини. (Лейкоцити мають захищати організм, боротися із загрозами, наприклад, інфекціями). Підчас переміщення лейкоцитів по тілу вірус відтворюється (або розмножується). Лейкоцити реагують, виробляючи багато сигнальних [[білків]] (так званих цитокінів), таких як інтерлейкіни, інтерферони та фактори некрозу пухлин. Ці білки викликають лихоманку, грипоподібні симптоми і сильні болі, які трапляються при денге. |
|||
[[Файл:Dengue06.png|thumb|300px|Поширення Денге 2006 року.<br /><span style="color:red;">Червоним</span>: Ареал епідемії Денге і комара ''Ae. aegypti''<br /><span style="color:#00FFFF">блакинтим</span>: поширення тільки камара ''Ae. aegypti'']] |
|||
Якщо у людини є важка (серйозна) інфекція, вірус розмножується набагато швидше всередині тіла. Оскільки вірусу стає набагато більше, він може вплинути на багато інших органів (такі як [[печінка]] і [[кістковий мозок]]). Рідина з крові просочується через стіни дрібних кровоносних судин до порожнин тіла. Через це менше крові циркулює (або рухається по тілу) в кровоносних судинах. Кров'яний тиск людини стає настільки низьким, що серце не може постачати достатню кількість крові життєвим (найбільш важливим) органам. Крім того, кістковий мозок не в змозі виробити достатньо тромбоцитів, необхідних для належного згортання крові. Без достатньої кількості тромбоцитів у людини найбільш імовірно виникнуть проблеми з кровотечею. Кровотеча є одним із основних ускладнень лихоманки денге (однією з найсерйозніших проблем, які може викликати це захворювання).<ref name=Martina09>{{cite journal|author=Martina BE, Koraka P, Osterhaus AD|title=Dengue Virus Pathogenesis: an Integrated View|journal=Clin. Microbiol. Rev.|volume=22|issue=4|pages=564–81|year=2009|month=October|pmid=19822889|pmc=2772360|doi=10.1128/CMR.00035-09|url=http://cmr.asm.org/cgi/content/full/22/4/564}}</ref> |
|||
Основний ареал лихоманки пов'язаний з тропічними і субтропічними регіонами Землі. У зв'язку з глобальними потепліннями збудника і хворобу реєструють за межами основного ареалу. |
|||
==Діагностика== |
|||
* '''Франція, вересень 2010 р.''' За повідомленням [[Бі-Бі-Сі]] [http://www.bbc.co.uk/russian/rolling_news/2010/09/100913_rn_dengue_france.shtml], на півдні Франції (окол. Ніцци) виявлено один випадок, який не розвинувся у спалах. Було проведено роботу з попередження поширення захворювання, зокрема, щодо застосування протимоскітних сіток і уникнення місць концентрації комарів. |
|||
Як правило, фахівці в області охорони здоров'я діагностують лихоманку денге підчас обслідування хворого і коли дізнаються, що його симптоми відповідають лихоманці денге. Працівники сфери охорони здоров'я скоріше за все зможуть таким чином діагностувати лихоманку денге в регіонах, де вона є найбільш поширеною. <ref name=White10/> Однак, коли лихоманка денге перебуває на ранніх стадіях, може бути важко знайти відмінність між цим захворюванням та іншими вірусними інфекціями (інфекціями, викликаними вірусами).<ref name=Peads10/> Людина, ймовірно, хворіє на денге, якщо у неї жар і два з наступних симптомів: нудота і блювання; висип; узагальнений біль (болі в усьому тілі); мала кількість (або низький рівень) лейкоцитів чи позитивна турнікетна проба. Будь-які попереджувальні симптоми, що супроводжуються лихоманкою, як правило, сигналізують про те, що людина, яка перебуває в районах, де поширена ця хвороба, захворіла на лихоманку денге<ref name=WHOp10/>. |
|||
* '''Пакистан, вересень 2011 р.''' За повідомленням [[УНІАН]] [http://www.unian.net/ukr/news/news-457258.html], восени 2011 року потужний осередок Денге сформувався на північному сході Пакистану. Кількість хворих протягом короткого часу перевищила 5 тисяч осіб. станом на 18.09.2011 р. зареєстровано 5 тис. 344 випадків захворювання денге, близько 25 осіб померли. На думку епідеміологів, спалах був приурочений до сезону дощів, коли різко зростає чисельність москітів, які є рознощиками денге. |
|||
Попереджувальні симптоми зазвичай з'являються, коли хвороба стає серйозною.<ref name=WHOp25/> Турнікетна проба корисна в умовах, коли немає змоги зробити [[лабораторний]] аналіз. Для того, щоб зробити турнікетну пробу, медичний працівник обертає манжету кров'яного тиску навколо руки людини і залишає її на 5 хвилин. Потім медичний працівник підрахує всі невеликі червоні плями на шкірі. Більша кількість плям означатиме, що людина, швидше за все, має лихоманку денге.<ref name=WHOp25/> |
|||
== Профілактика == |
|||
Профілактика — захист від укусів переносників хвороби. |
|||
Може бути важко відрізнити лихоманку денге від чикунгуньї. Чикунгунья є так само вірусною інфекцією, яка має багато з симптомів, характерних для лихоманки денге, і трапляється в тих же частинах світу.<ref name=Chen/> Лихоманка денге може мати такі самі симптоми, що й інші захворювання, такі як [[малярія]],[[лептоспіроз]],[[черевний тиф]] і [[менінгіт|менінгококова інфекція]]. Часто, перш ніж у людини буде діагностована лихоманка денге, медичний працівник зробить аналізи, щоб переконатися, що у неї насправді не має однієї з цих хвороб.<ref name=Peads10/> |
|||
== Джерела == |
|||
* [http://www.infectology.ru/nosology/infectious/viral/denge.aspx Весник инфектологии и паразитологии] {{ref-ru}} |
|||
* [http://www.bbc.co.uk/russian/rolling_news/2010/09/100913_rn_dengue_france.shtml На юге Франции выявлен случай заражения лихорадкой денге. Сайт «Русской службы БиБиСи». Новость от 2010-09-13] {{ref-ru}} |
|||
* [http://www.unian.net/ukr/news/news-457258.html Вірус лихоманки денге стрімко поширюється // УНІАН, 18.09.2011] |
|||
Коли людина хворіє на денге, найперша зміна, яку можна побачити в лабораторних умовах, це мала кількість (або низький рівень) лейкоцитів. Низька кількість тромбоцитів і метаболічний ацидоз також є ознаками лихоманки денге.<ref name=Peads10/> Якщо у людини важка лихоманка денге, також будуть інші зміни, які можна помітити підчас дослідження крові. Важка лихоманка денге викликає витік рідини з кровотоку. Це викликає згущення крові (зменшення плазми — рідкої частини крові — і збільшення кількості [[еритроцитів]]в крові). Це також викликає низький рівень альбуміну в крові.<ref name=Peads10/> |
|||
{{infectious-disease-stub}} |
|||
{{Переробити}} |
|||
Іноді важка лихоманка денге викликає значний плевральний випіт (коли рідина, що витекла, накопичується навколо [[легенів]]) або асцит (коли рідина накопичується в черевній порожнині). Якщо ці симптоми є досить значними, медичний працівник може помітити їх підчас проведення медичного огляду.<ref name=Peads10/> Медичний працівник може поставити ранній діагноз синдрому шоку денге, якщо у нього є під рукою [[ультразвуковий пристрій]] для виявлення рідини в організмі.<ref name=White10/><ref name=Peads10/> Але в багатьох районах, де поширена лихоманка денге, більшість працівників сфери охорони здоров'я та лікарень не мають ультразвукових приборів.<ref name=White10/> |
|||
{{Помилки}} |
|||
{{Вікіфікувати}} |
|||
===Класифікація=== |
|||
У 2009 році [[Всесвітня організація охорони здоров'я]] (ВООЗ), класифікувала або поділила лихоманку денге на дві форми: неускладнену і важку.<ref name=White10/><ref name=WHOp10>WHO (2009), pp. 10–11.</ref> До цього, в 1997 році, ВООЗ ділила хворобу на недиференційовану лихоманку, лихоманку денге і геморагічну лихоманку денге. ВООЗ вирішила, що цю стару класифікацію лихоманки денге необхідно спростити. Вона також вирішила, що старий спосіб був дуже обмежувальним: він не включав у себе всі прояви, якими денге може виявляти себе. Хоча класифікацію денге було офіційно змінено, більш давня класифікація часто використовується до сих пір.<ref name=WHOp10/><ref name=Peads10>{{cite journal|author=Ranjit S, Kissoon N|title=Dengue hemorrhagic fever and shock syndromes|journal=Pediatr. Crit. Med.|year=2010|month=July|pmid=20639791|doi=10.1097/PCC.0b013e3181e911a7|volume=12|pages=90–100|issue=1}}</ref><ref name=WHO97/> |
|||
У старій системі класифікації ВООЗ геморагічна лихоманка денге була розділена на чотири стадії, так звані ступені з I по IV: |
|||
* при лихоманці I ступеня в людини підвищується температура. У неї також можуть виникати синці або у неї може бути позитивна турнікетна проба; |
|||
* у людини з лихоманкою II ступеня кровоточить шкіра та інші частини тіла; |
|||
* у людини з лихоманкою III ступеня проявляються ознаки шоку; |
|||
* у людини з лихоманкою IV ступеня шок настільки сильний, що її кров'яний тиск і серцебиття не можна визначити.<ref name=WHO97>{{cite book|author=WHO|url=http://www.who.int/csr/resources/publications/dengue/012-23.pdf|chapter=Chapter 2: clinical diagnosis|title=Dengue haemorrhagic fever: diagnosis, treatment, prevention and control|edition=2nd|location=Geneva|publisher=World Health Organization|pages=12–23|year=1997|isbn=9241545003}}</ref> Grades III and IV are called "dengue shock syndrome."<ref name=WHOp10/><ref name=WHO97/> |
|||
===Лабораторні аналізи=== |
|||
Лихоманку денге можна діагностувати шляхом проведення [[мікробіологія|мікробіологічних]] лабораторних аналізів.<ref name=WHOp10/> Можна зробити кілька різних аналізів. В одному із них (виділення вірусу) виділяють ізоляти вірусу денге в культурах (або зразках) клітин. В іншому аналізі (виявлення нуклеїнової кислоти) виділяють [[нуклеїнову кислоту]] з вірусу, використовуючи метод [[полімеразної ланцюгової реакції]] (ПЛР). У третьому аналізі (виявлення антигенів) виділяють [[антиген]] з вірусу. Ще в іншому аналізі виявляють наявність у крові [[антитіло|антитіл]], які організм виробляє для боротьби з лихоманкою вірусу денге.<ref name=Guzman10/><ref name=WHOp90>WHO (2009), pp. 90–95.</ref> Аналізи з виділення вірусу і виявлення нуклеїнових кислот мають кращий результат, ніж аналіз на виявлення антигену. Тим не менше, ці аналізи коштують дорожче, тому вони не доступні у багатьох місцях..<ref name=WHOp90/> На ранніх стадіях захворювання денге всі ці аналізи можуть бути негативними (тобто не показувати, що у людини є хвороба).<ref name=Peads10/><ref name=Guzman10/> |
|||
За винятком аналізів на антитіла, ці лабораторні аналізи можуть допомогти діагностувати лихоманку денге лише у гострій (початковій) стадії захворювання. Тим не менш, аналізи на антитіла можуть підтвердити, що у людини є денге на більш пізніх стадіях зараження. Організм виробляє антитіла, які специфічно борються з вірусом денге, через 5–7 днів.<ref name=Chen/><ref name=Guzman10/><ref name=Gubler10>Gubler (2010), p. 380.</ref> |
|||
==Профілактика== |
|||
Не існує зареєстрованих вакцин від вірусу денге.<ref name=White10/> Щоб запобігти зараженню, Всесвітня організація охорони здоров'я (ВООЗ) пропонує контролювати популяцію комарів і захищати людей від укусів комарів.<ref name=WHOp59>WHO (2009), pp. 59–60.</ref><ref name=WHOp137>WHO (2009), p. 137.</ref> |
|||
ВООЗ пропонує програму профілактики лихоманки денге (так звана програма "Комплексного векторного управління"), яка складається з п'яти частин: |
|||
* [[Пропагування|Пропаганда]], соціальна мобілізація та [[законодавство]] (закони) мають бути використані для укріплення організацій та спільнот [[охорони здоров'я]]. |
|||
* Всі верстви суспільства мають співпрацювати. Це включає в себе [[державний сектор]] (тобто уряд), приватний сектор (наприклад, підприємства і [[корпорації]]) та сферу [[охорони здоров'я]]. |
|||
* Всі способи контролю захворювання мають бути інтегровані (або зібрані) в єдиний комплекс з тим, щоб наявні [[ресурси]] мали максимальний можливий ефект. |
|||
* Рішення повинні прийматися на основі фактичних даних. Це допоможе переконатися, що заходи (зроблені для вирішення проблеми лихоманки денге) є єфективними. |
|||
* Регіонам, в яких розповсюджена лихоманка денге, має бути надана допомога з тим, щоб вони могли розвивати власні засоби для самостійної боротьби з хворобою.<ref name=WHOp59/> |
|||
Крім того, ВООЗ пропонує робити конкретні речі, щоб контролювати популяцію комарів і запобігати укусам. Найкращий спосіб контролю комарів підвиду "Aedes aegypti" — це позбутися їхнього середовища проживання.<ref name=WHOp59/> Потрібно спорожнювати відкриті ємності з водою (для того, щоб комарі не могли відкладати яйця в них). Також можна використовувати [[інсектицид]]и або [[біологічний контроль]] для контролю комарів в цих регіонах.<ref name=WHOp59/> Вчені вважають, що розприскування фосфорорганічних інсектицидів або піретроїдів не дає ефекту.<ref name=Euro10/> Слід позбутися сталої води (яка не рухається), оскільки вона приваблює комарів, а також тому, що у людей можуть виникнути проблеми зі здоров'ям, якщо інсектициди накопичуються у сталій воді.<ref name=WHOp59/> Для запобігання укусів комарів можна носити одяг, який повністю прикриває шкіру. Можна використовувати репелент (наприклад, спрей від комах), який допомагає від комарів (найбільшу ефективність має засіб DEET). Також можна використовувати протикомашині сітки підчас відпочинку.<ref name=Yellow10/> |
|||
==Контроль== |
|||
Не існує жодних конкретних методів лікування лихоманки денге.<ref name=White10/> Різні люди потребують різних видів лікування, в залежності від симптомів. Деяким людям може стати краще просто після пиття вдома великої кількості рідини, при цьому необхідний пильний нагляд лікаря, щоб переконатися, що їм стає краще. Іншим потрібні внутрішньовенні вливання та переливання крові.<ref name=WHOp32>WHO (2009), pp. 32–37.</ref> Медичний працівник може приймати рішення про госпіталізацію людини, якщо у неї є серйозні симптоми, особливо якщо вона вже має хронічне захворювання.<ref name=Peads10/> |
|||
Коли інфікованим людям потрібні внутрішньовенні вливання, вони зазвичай потребують їх лише протягом одного-двох днів.<ref name=WHOp32/> Медичний працівник буде збільшувати кількість рідини для того, щоб у цієї людини вироблялась достатня кількість [[сечі]] (0,5–1 мл/кг/год). Кількість рідини також збільшують доти, доки гематокрит (рівень[[заліза]]в крові) та життєво важливі показники не повернутися до норми.<ref name=Peads10/> У зв'язку з ризиком кровотечі, медичні працівники намагаються утримуватися від інвазивних медичних процедур, таких як назогастральна інтубація (введення трубки через ніс людини у живіт), внутрішньом'язові ін'єкції (введення ліків через укол у м'язи) та артеріальні пункції (введення голки в артерію).<ref name=Peads10/> [[Ацетамінофен]](тайленол) можуть призначати від лихоманки і болю. Протизапальні препарату типу [[НПЗП]] (такі як ібупрофен і аспірин) не слід використовувати, тому що вони можуть призвести до виникнення кровотечі.<ref name=WHOp32/> Переливання крові має бути розпочато раніше, якщо показники життєво важливих функцій людини зміняться або вийдуть за межі норми, та якщо зменшується кількість червоних кров'яних тілець у крові.<ref name=WHOp40>WHO (2009), pp. 40–43.</ref> При необхідності у переливанні потрібно вливати цільну кров (яка не була розділена на різні частини) або еритроцитарну масу. Вливання тромбоцитів (виділених із цільної крові) і свіжозамороженої плазми зазвичай не рекомендується.<ref name=WHOp40/> |
|||
Коли людина перебуває в стадії одужання від лихоманки денге, їй зазвичай не будуть більше проводити внутрішньовенних вливань для того, щоб у неї не трапилася гіперволемія.<ref name=Peads10/> Якщо трапилася гіперволемія, але життєво важливі показники людини є стабільними (не змінюються), може бути достатньо просто припинити давати їй більше рідини.<ref name=WHOp40/> Якщо людина більше не в критичній стадії захворювання, їй можна давати петльові діуретики, такі як фуросемід (лазикс). Це допоможе позбавитися зайвої рідини з кровообігу людини.<ref name=WHOp40/> |
|||
==Ймовірність== |
|||
Більшість людей з лихоманкою денге видужують і не мають жодних проблем після цього.<ref name=WHOp10/> За відсутності лікування, від 1 до 5% інфікованих людей (тобто 1–5 зі 100) вмирають від лихоманки денге.<ref name=Peads10/> При хорошому лікуванні помирають менше 1%.<ref name=WHOp10/> Тим не менш, серед людей з важкою формою лихоманки денге смертність становить 26% (26 людей зі 100).<ref name=Peads10/> |
|||
Лихоманка денге поширена більш ніж у 110 країнах.<ref name=Peads10/> Щороку вона вражає від 50 до 100 мільйонів осіб у всьому світі. Вона також викликає до півмільйона випадків госпіталізації<ref name=White10/> і призводить до 12500–25000 смертей по всьому світу щороку.<ref name=India10/><ref>{{cite web|author=WHO media centre|url=http://www.who.int/mediacentre/factsheets/fs117/en/|title=Dengue and dengue haemorrhagic fever|date=March 2009|publisher=World Health Organization|accessdate=2010-12-27}}</ref> |
|||
Денге є найбільш поширеним вірусним захворюванням, яке поширюється [[членистоногими]].<ref name=Life10/> Денге, за оцінками, має тягар захворювання у розмірі близько 1600 втрачених років життя з поправкою на тривалість інвалідності на мільйон населення. Це означає, що на кожен мільйон чоловік лихоманка денге призводить до втрати приблизно 1600 років життя. Це приблизно такий самий тягар захворювання, що його викликають інші дитячі та тропічні хвороби, такі як туберкульоз.<ref name=Guzman10/> Лихоманка денге вважається другою за значущістю тропічною хворобою після [[малярії].<ref name=Peads10/> Всесвітня організація охорони здоров'я також вважає денге однією з 16 занедбаних тропічних хвороб (це означає, що денге не приймають настільки серйозно, як належало б).<ref>{{cite web|author=Neglected Tropical Diseases|url=http://www.who.int/neglected_diseases/diseases/en/|title=Diseases covered by NTD Department|publisher=World Health Organization|accessdate=2010-12-27}}</ref> |
|||
Лихоманка денге все більше поширюється в усьому світі. У 2010 році на лихоманку денге хворіли в 30 разів частіше, ніж у 1960 році.<ref name=WHOp3>WHO (2009), p. 3.</ref> Кілька чинників, як вважається, призводять до зростання захворюваності на денге. Все більше людей живуть в містах. Населення світу (кількість людей у світі) зростає. Все більше людей подорожують на міжнародному рівні (між країнами). Також вважається, що [[глобальне потепління]] грає роль в збільшенні захворюваності на денге.<ref name=White10/> |
|||
Денге трапляється найчастіше біля [[екватору]]. 2,5 мільярда людей живуть в районах, де зустрічається лихоманка денге. 70% цих людей проживають в Азії і Тихоокеанському регіоні.<ref name=WHOp3/> У Сполучених Штатах від 2,9% до 8% людей, які повернулися з подорожі до регіонів, де траплялася лихоманка денге, і у яких була висока температура, були інфіковані під час подорожі.<ref name=Yellow10/> У цій групі людей лихоманка денге є другою найбільш поширеною інфекцією, яка діагностується, після малярії.<ref name=Chen/> |
|||
==Історія== |
|||
Лихоманку денге було вперше описано багато років тому. У китайській медичній енциклопедії династії Цзінь (яка існувала з 265 по 420 р. н.е.) говорилося про людину, яка, ймовірно, мала лихоманку денге. У книзі йшлося про "отруєння води", яке, очевидно, було пов'язано з літаючими комахами.<ref name=EID06/><ref name=Gubler98>{{cite journal|author=Gubler DJ|title=Dengue and Dengue Hemorrhagic Fever|journal=Clin. Microbiol. Rev.|volume=11|issue=3|pages=480–96|year=1998|month=July|pmid=9665979|pmc=88892|url=http://cmr.asm.org/cgi/content/full/11/3/480}}</ref> Існують також письмові звіти з XVII-го століття (1600 роки) про те, що, можливо, мала місце [[епідемія]] лихоманки денге (коли ця хвороба поширювалася дуже швидко протягом короткого часу). Швидше за все ранні повідомлення про епідемії денге датуються 1779 і 1780 роками. У цих повідомленнях йдеться про епідемію, що охопила Азію, Африку і Північну Америку.<ref name=Gubler98/> З цього часу до 1940 року більше значних епідемій не траплялося.<ref name=Gubler98/> |
|||
У 1906 році вчені довели, що люди отримують інфекцію від комарів виду ''Aedes'' . У 1907 році вчені показали, що вірус викликає лихоманку денге. Це було лише друге захворювання, яке, як було показано, викликано вірусом. (Вчені вже довели, що вірус викликає жовту лихоманку).<ref name=Henchal>{{cite journal|author=Henchal EA, Putnak JR|title=The dengue viruses|journal=Clin. Microbiol. Rev.|volume=3|issue=4|pages=376–96|year=1990|month=October|pmid=2224837|pmc=358169|url=http://cmr.asm.org/cgi/reprint/3/4/376|doi=10.1128/CMR.3.4.376}}</ref> Джон Бертон Клеланд (John Burton Cleland) і Джозеф Франклін Сілер (Joseph Franklin Siler) продовжували вивчати вірус денге і з'ясували основну інформацію про те, як поширюється вірус.<ref name=Henchal/> |
|||
Лихоманка денге почала поширюватися набагато швидше підчас і після Другої світової війни. Вважається, що це сталося через те, що війна внесла різноманітні зміни у [[навколишнє середовище]]. Різні типи лихоманки денге також поширювалися у нових регіонах. Вперше люди почали захворювати на геморагічну лихоманку денге. Про цю важку форму захворювання було вперше повідомлено на Філіппінах у 1953 році. До 1970 року геморагічна лихоманка денге стала однією з основних причин смерті у дітей. Вона також почала траплятися у Тихоокеанському регіоні, Північній та Південній Америці.<ref name=Gubler98/> Синдроми геморагічної лихоманки денге та синдром шоку були вперше зафіксовані у Центральній та Південній Америці в 1981 році. У цей час медичні працівники помітили, що люди, які вже перехворіли на лихоманку денге 1 типу, захворювали на денге 2 типу кілька років по тому.<ref name=Gould/> |
|||
===Походження слова=== |
|||
Наразі невідомо, звідки походить слово "денге". Існує думка, що воно походить із [[мова суахілі|суахільскої]] фрази ''Ка-дінга пепо''. У цій фразі йдеться про хворобу, викликану злим духом.<ref name=EID06/> Вважається, що суахільське слово ''дінга'' походить від [[іспанська мова|іспанського]] слова ''денге''. Це слово означає "обережно". Це слово, можливо, використовувалося для опису людини, яка страждає від болю в кістках, викликаного лихоманкою денге; такий біль міг змусити людину ходити обережно.<ref>{{cite web|url=http://www.etymonline.com/index.php?term=dengue|title=Etymology: dengue|year=2001|work=Online Etymology Dictionary|author=Harper D|accessdate=2008-10-05}}</ref> Однак, також можливо, що іспанське слово походить від слова на суахілі, а не навпаки.<ref name=EID06>{{cite journal|author=Anonymous|title=Etymologia: dengue|journal=Emerg. Infec. Dis.|year=2006|volume=12|page=893|url=http://www.cdc.gov/ncidod/eid/vol12no06/pdfs/etymology.pdf|issue=6}}</ref> |
|||
Інші вважають, що назва "денге" походить з [[Вест-Індії]]. У Вест-Індії про рабів, хворих на лихоманку денге, говорили, що вони стоять і ходять, як "денді". Через це, хворобу також називали "лихоманкою денді".<ref>{{cite web|author=Anonymous|url=http://www.medterms.com/script/main/art.asp?articlekey=6620|title=Definition of Dandy fever|work=MedicineNet.com|date=1998-06-15|accessdate=2010-12-25}}</ref><ref name=Hal08>{{cite book|author=Halstead SB|title=Dengue (Tropical Medicine: Science and Practice)|publisher=Imperial College Press|location=River Edge, N.J|year=2008|pages=1–10|isbn=1-84816-228-6|url=http://books.google.com/books?id=6zLd9mFwxwsC&pg=PA1}}</ref> |
|||
Сама назва "лихоманка денге" була вперше використана Бенджаміном Рашем ( Benjamin Rush), лікарем, і [[Батьки-засновники Сполучених Штатів|"батьком-засновником"]] США. У 1789 році Раш використовав назву "лихоманка денге" у звіті про епідемію лихоманки денге у 1780 році у Філадельфії. У своїй доповіді Раш в основному використовував більш офіційну назву "жовчна ремітентна лихоманка".<ref name=Barrett09/><ref>{{cite book|author=Rush AB|year=1789|chapter=An account of the bilious remitting fever, as it appeared in Philadelphia in the summer and autumn of the year 1780|title=Medical enquiries and observations|pages=104–117|publisher=Prichard and Hall|location=Philadelphia}}</ref> Термін "лихоманка денге" набув широкого використання лише після 1828 року.<ref name=Hal08/> До цього різні люди називали це захворювання по-різному. Наприклад, лихоманку денге також називали "лихоманкою розбитого серця" і "ла денге".<ref name=Hal08/> Інші назви також використовувалися для важкої лихоманки денге: наприклад, "інфекційна тромбоцитопенічна пурпура", "філіппінська", "тайська" і "сінгапурська геморагічна лихоманка".<ref name=Hal08/> |
|||
==Дослідження== |
|||
Вчені продовжують проводити [[дослідження]] про засоби профілактики і лікування лихоманки денге. Також вчені працюють над контролем комарів,<ref name=WHOp71>WHO (2009), p. 71.</ref> створенням вакцини і розробкою препаратів для боротьби з вірусом.<ref name=WHOp137>WHO (2009) p. 137–146.</ref> |
|||
Багато простих засобів було впроваджено для контролю комарів. Деякі з них мали добрий ефект. Наприклад, у сталу воду можна запустити [[Гуппі|гуппі]]]] (''Poecilia reticulata'') або [[веслоногих раків]] для того, щоб вони поїдали [[Личинка|личинки]] (яйця) комарів.<ref name=WHOp71/> |
|||
Вчені продовжують працювати над створенням вакцини для захисту людей від усіх чотирьох типів денге.<ref name=WHOp137/> Деякі вчені побоюються, що вакцина може збільшити ризик розвитку важкої хвороби через антитілозалежну активацію (ADE).<ref name=Webster>{{cite journal|author=Webster DP, Farrar J, Rowland-Jones S|title=Progress towards a dengue vaccine|journal=Lancet Infect Dis|volume=9|issue=11|pages=678–87|year=2009|month=November|pmid=19850226|doi=10.1016/S1473-3099(09)70254-3}}</ref> Найкраща вакцина повинна мати кілька різних властивостей. По-перше, вона повинна бути безпечною. По-друге, вона має діяти після однієї або двох ін'єкцій (або уколів). По-третє, вона має захищати від усіх типів вірусу денге. По-четверте, вона не повинна викликати ADE. По-п'яте, вона має бути такою, щоб її можна було легко транспортувати (переміщувати) та зберігати (тримати доти, доки вона не знадобиться). По-шосте, це має бути недорогий і витратоефективний засіб (вартий витрат).<ref name=Webster/> Кілька вакцин були випробувані в 2009 році.<ref name=Guzman10/><ref name=Barrett09>{{cite book|author=Barrett AD, Stanberry LR|title=Vaccines for biodefense and emerging and neglected diseases|publisher=Academic|location=San Diego|year=2009|pages=287–323|isbn=0-12-369408-6|url=http://books.google.co.uk/books?id=6Nu058ZNa1MC&pg=PA289}}</ref><ref name=Webster/> Вчені сподіваються, що перша вакцина (або перші вакцини) стануть комерційно доступними (з'являться у продажу) до 2015 року.<ref name=WHOp137/>fi |
|||
Вчені також продовжують роботу зі створення противірусних препаратів для лікування нападів лихоманки денге і профілактики серйозних ускладнень у людей.<ref name=Sampath>{{cite journal|author=Sampath A, Padmanabhan R|title=Molecular targets for flavivirus drug discovery|journal=Antiviral Res.|volume=81|issue=1|pages=6–15|year=2009|month=January|pmid=18796313|pmc=2647018|doi=10.1016/j.antiviral.2008.08.004}}</ref><ref name=Noble>{{cite journal|author=Noble CG, Chen YL, Dong H, ''et al.''|title=Strategies for development of Dengue virus inhibitors|journal=Antiviral Res.|volume=85|issue=3|pages=450–62|year=2010|month=March|pmid=20060421|doi=10.1016/j.antiviral.2009.12.011}}</ref> Вони також працюють для з'ясування того, як саме структуровані білки вірусу. Це допоможе створити ліки, які мають добрий ефект для лікування лихоманки денге..<ref name=Noble/> |
|||
==Примітки== |
|||
{{Reflist|2}} |
|||
==Посилання== |
|||
{{Refbegin}} |
|||
* <span id="refGubler2010" class="citation">{{cite book|author=Gubler DJ|editor=Mahy BWJ, Van Regenmortel MHV|title=Desk Encyclopedia of Human and Medical Virology|chapter=Dengue viruses|publisher=Academic Press|location=Boston|year=2010|isbn=0-12-375147-0|url=http://books.google.com/books?id=nsh48WKIbhQC&pg=PA372 | pages=372–82}}</span> |
|||
* <span id="refWHO2009" class="citation">{{cite book|author=WHO|url=http://whqlibdoc.who.int/publications/2009/9789241547871_eng.pdf|title=Dengue Guidelines for Diagnosis, Treatment, Prevention and Control|location=Geneva|publisher=World Health Organization|year=2009|isbn=9241547871}}</span> |
|||
{{Refend}} |
|||
[[Категорія:Терморегуляція]] |
[[Категорія:Терморегуляція]] |
||
Версія за 20:07, 6 жовтня 2012
Лихоманка денге — інфекція, яку викликає вірус денге. Розповсюджують вірус денге комарі. Лихоманка денге також відома як «кістколамна» лихоманка, оскільки хворі відчувають такий біль, що їм здається, ніби в них ламаються кістки. Деякі симптоми лихоманки денге — висока температура; головний біль; висипання на шкірі, схожі на кір; біль у м’язах і суглобах. У деяких випадках лихоманка денге може перейти в одну з двох форм, небезпечних для життя. Перша - геморагійна лихоманка денге, що викликає кровотечу, руйнування кровоносних судин (які переносять кров в організмі) та низький рівень тромбоцитів (завдяки яким згортається кров). Друга форма – шоковий синдром денге, який спричиняє небезпечну низький кров’яний тиск.
Існує чотири різних типів вірусу денге. Якщо людина перенесла зараження одним із них, вона зазвичай захищена від цього типу до кінця життя. Однак захист проти трьох інших типів вірусу триває недовго. Якщо пізніше до організму потрапить один із решти трьох типів, вірогідний серйозний перебіг хвороби.
Вакцина проти вірусу денге відсутня. Є лише кілька способів попередження лихоманки денге. Це — захист від комарів та запобігання укусів. Науковці також пропонують зменшення ареалів комарів, а також кількості самих комарів. Коли людина захворює на лихоманку денге, вона одужує, якщо п'є достатньо рідини - у випадку, коли хвороба має легку або середню форму. Якщо перебіг хвороби важкий, людина може потребувати внутрішньовенного вливання рідини (вливання рідини через вену за допомогою голки або трубки) або переливання крові (отримання крові від іншої людини).
З 1960-х рр. багато людей захворіли на лихоманку денге. Це захворювання стало глобальною проблемою з часів Другої світової війни. Воно зустрічається у понад 110 країнах. Кожного року хворіють приблизно 50-100 млн. осіб.
Наразі йде робота над розробленням вакцини та медикаментів для безпосереднього лікування вірусу. Люди також різними способами намагаються позбутися комарів.
Перші описи лихоманки денге були зроблені 1779 року. На початку 20-го століття науковці дізналися, що хворобу викликає вірус денге, який переносять (або розповсюджують) комарі.
Ознаки та симптоми
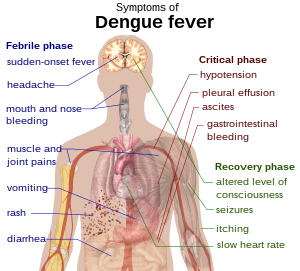
Близько 80% людей (або 8 із 10), інфікованих вірусом денге, не мають симптомів або ж ці симптоми є незначними (як при звичайній лихоманці).[1][2][3] Приблизно 5% інфікованих людей (5 зі 100) переносять цю хворобу важче. Серед них є й такі, життю яких загрожує ця хвороба.[1][3] Симптоми з’являються через 3–14 днів після потрапляння в організм вірусу денге. Найчастіше це відбувається через 4–7 днів.[4] Таким чином, якщо людина повертається з регіону, де розповсюджена лихоманка денге, і в неї підвищується температура та з’являються інші симптоми більше ніж через 14 днів після повернення, скоріше за все це не денге.[5]
Часто, коли на денге хворіють діти, їхні симптоми такі самі, як при застуді або гастроентериті (кишковому грипі; наприклад, блювання та діарея).[6] Однак вірогідність серйозного перебігу хвороби для дітей вища.[5]
Клінічна картина
Класичні симптоми лихоманки денге — раптове підвищення температури; головний біль (зазвичай в ділянці очних западин); висипи; біль у м’язах та суглобах. Інша назва хвороби, «кістколамна лихоманка», описує можливу інтенсивність цього болю.[1][7] Лихоманка денге проходить у три етапи: фебрильний синдром, критичний стан та одужання.[8]
Під час фебрильного етапу в людини зазвичай висока температура (сам прикметник "фебрильний" означає підвищену температуру). Дуже часто вона вища за 40 градусів за Цельсієм (104 градуси за Фаренгейтом). У людини також може бути біль в усьому тілі та головний біль. Фебрильний етап триває від двох до семи днів.[7][8] На цьому етапі у 50–80% людей із симптомами з'являються висипи.[7][9] На перший або другий день висипи можуть виглядати як просте почервоніння шкіри. Пізніше (на 4–7 день) вони стають подібні до кору.[9][10] На шкірі можуть з'являтися невеликі червоні цятки (петехія). Появу таких цяток викликають зруйновані капіляри. [8] У людини також можуть бути незначні кровотечі слизових оболонок рота і носа.[5][7] Температура може спадати, а потім повертатися на один-два дні. Однак це відбувається по-різному в різних людей.[10][11]
У деяких людей захворювання переходить у критичну фазу після зникнення високої температури. Критичний етап зазвичай триває від 1 до 2 днів. [8] Протягом цього етапу у грудній клітині та черевній порожнині може накопичуватися рідина. Це трапляється через руйнування невеликих кровоносних судин. Рідина продовжує накопичуватися, і більше не циркулює в організмі. Це означає, що найбільш важливі органи не отримують стільки крові, скільки зазвичай.[8] З цієї причини їхня робота порушується. У людини також можуть бути серйозні кровотечі (зазвичай зі шлунково-кишкового тракту.)[5][8]
Менше 5% людей із денге страждають на циркуляторний шок, шоковий синдром денге, а також геморагійну лихоманку денге.[5] Якщо пацієнт уже раніше хворів на інший тип денге («вторинна інфекція»), вірогідність серйозних проблем зростає.[5][12]
Підчас одужання рідина, яка витекла з кровоносних судин, потрапляє назад у кровоток.[8] Стадія одужання зазвичай триває 2–3 дні.[5] Людині у цей зазвичай стає набагато краще. Однак вона також може відчувати свербіж та повільне серцебиття.[5][8] Протягом цього етапу у людини може бути стан перевантаження рідиною (коли назад до кровотоку потрапляє надто багато рідини). Якщо це вплине на мозок, може статися апоплексичний удар або виникнути змінений стан свідомості (коли мислення, самоусвідомлення та поведінка людини відрізняються від звичайних).[5]
Пов’язані проблеми
Інколи денге може впливати на інші системи організму.[8] Людина може мати лише самі симптоми або разом із класичними симптомами денге.[6] Зниження рівня самоусвідомлення спостерігається у 0,5-6% тяжких випадків. Це може трапитися, коли вірус денге викликає інфекцію мозку. Також це можливо, коли важливі органи (наприклад, печінка) працюють неправильно.[6][11]
Щодо пацієнтів із лихоманкою денге також повідомляється про інші неврологічні розлади (розлади, що впливають на мозок і нерви). Наприклад, денге може викликати трансверсивний мієліт та синдром Гійєна-Барре.[6] Хоча це майже ніколи не трапляється, денге також може викликати інфекцію серця та гостру печінкову недостатність.[5][8]
Причина
Лихоманку денге викликає однойменний вірус. У науці, що називає та класифікує віруси, вірус денге є частиною родини Flaviviridae та роду Flavivirus. До цієї родини також належать інші віруси, які викликають захворювання у людей — наприклад, вірус жовтої лихоманки, вірус лихоманки Західного Нілу, вірус американського енцефаліту, вірус японського енцефаліту, вірус кліщового енцефаліту, вірус кіасанурської лихоманки та вірус омської геморагійної лихоманки. [11] Більшість цих вірусів розповсюджується комарами або кліщами.[11]
Передача хвороби

Вірус денге передається (або розповсюджується) в основному комарами виду Aedes, зокрема підвидом Aedes aegypti'..[2] Ці комарі зазвичай живуть між 35° північної і 35° південної широти, на місцевостях нижче 1000 м над рівнем моря. [2] Кусають вони зазвичай удень. [13] Людина може заразитися від одного укусу.[14]
Іноді москіти також можуть заражатися денге від людей. Якщо самка комара вкусить інфіковану людину, то може отримати вірус денге. Спочатку вірус живе в клітинах епітелію кишки. Через 8-10 днів вірус розповсюджується до слинних залоз, які виробляють слину. Це означає, що слина, яку виробляє комар, заражена вірусом денге. Тому коли комар кусає людину, його інфікована слина потрапляє до людського організму та може заразити його. Схоже, вірус ніяк не впливає на заражених комарів, залишаючись у їхньому організмі до кінця життя. Найчастіше вірус денге розповсюджується комарами підвиду Aedes aegypti . Це пояснюється тим, що цей вид любить жити поруч із людьми і харчуватися саме з них, а не з тварин.[15] Він також відкладає яйця в ємності з водою, які використовують люди.
Денге також може розповсюджуватись через інфіковану кров та пересадку органів.[16][17] Якщо людина з денге здає кров або орган, що потім потрапляють до іншої особи, остання може захворіти на денге, діставши зараження від крові або органу. У деяких країнах – наприклад, Сингапурі – денге зустрічається часто. У цих країнах від 1,6 до 6 переливань крові на кожні 10 000 є причиною зараження денге.[18]Вірус денге також може передаватися від матері до дитини під час вагітності або при пологах.[19] Іншими шляхами денге зазвичай не передається.[7]
Ризики
Немовлята і маленькі діти з лихоманкою денге мають більше шансів серйозно захворіти, ніж дорослі. Діти мають більше шансів серйозно захворіти, якщо вони добре харчуються (якщо вони здорові і добре годовані).[5] (Це відрізняється від багатьох інших інфекцій, які, як правило, гірше протікають, у дітей, що недоїдають, нездорові або погано харчуються.) Жінки мають більше шансів серйозно захворіти, ніж чоловіки.[20] Лихоманка денге може бути небезпечною для життя людей з хронічними (довгостроковими) хворобами, такими як діабет і астма.[20]
Механізм
Коли комар кусає людину, його слина потрапляє до шкіри людини. Якщо комар має денге, вірус переноситься з його слиною. Таким чином, коли комар кусає людину, вірус проникає до шкіри разом із слиною комара. Вірус прикріплюється і входить до лейкоцитів крові людини. (Лейкоцити мають захищати організм, боротися із загрозами, наприклад, інфекціями). Підчас переміщення лейкоцитів по тілу вірус відтворюється (або розмножується). Лейкоцити реагують, виробляючи багато сигнальних білків (так званих цитокінів), таких як інтерлейкіни, інтерферони та фактори некрозу пухлин. Ці білки викликають лихоманку, грипоподібні симптоми і сильні болі, які трапляються при денге.
Якщо у людини є важка (серйозна) інфекція, вірус розмножується набагато швидше всередині тіла. Оскільки вірусу стає набагато більше, він може вплинути на багато інших органів (такі як печінка і кістковий мозок). Рідина з крові просочується через стіни дрібних кровоносних судин до порожнин тіла. Через це менше крові циркулює (або рухається по тілу) в кровоносних судинах. Кров'яний тиск людини стає настільки низьким, що серце не може постачати достатню кількість крові життєвим (найбільш важливим) органам. Крім того, кістковий мозок не в змозі виробити достатньо тромбоцитів, необхідних для належного згортання крові. Без достатньої кількості тромбоцитів у людини найбільш імовірно виникнуть проблеми з кровотечею. Кровотеча є одним із основних ускладнень лихоманки денге (однією з найсерйозніших проблем, які може викликати це захворювання).[21]
Діагностика
Як правило, фахівці в області охорони здоров'я діагностують лихоманку денге підчас обслідування хворого і коли дізнаються, що його симптоми відповідають лихоманці денге. Працівники сфери охорони здоров'я скоріше за все зможуть таким чином діагностувати лихоманку денге в регіонах, де вона є найбільш поширеною. [1] Однак, коли лихоманка денге перебуває на ранніх стадіях, може бути важко знайти відмінність між цим захворюванням та іншими вірусними інфекціями (інфекціями, викликаними вірусами).[5] Людина, ймовірно, хворіє на денге, якщо у неї жар і два з наступних симптомів: нудота і блювання; висип; узагальнений біль (болі в усьому тілі); мала кількість (або низький рівень) лейкоцитів чи позитивна турнікетна проба. Будь-які попереджувальні симптоми, що супроводжуються лихоманкою, як правило, сигналізують про те, що людина, яка перебуває в районах, де поширена ця хвороба, захворіла на лихоманку денге[22].
Попереджувальні симптоми зазвичай з'являються, коли хвороба стає серйозною.[8] Турнікетна проба корисна в умовах, коли немає змоги зробити лабораторний аналіз. Для того, щоб зробити турнікетну пробу, медичний працівник обертає манжету кров'яного тиску навколо руки людини і залишає її на 5 хвилин. Потім медичний працівник підрахує всі невеликі червоні плями на шкірі. Більша кількість плям означатиме, що людина, швидше за все, має лихоманку денге.[8]
Може бути важко відрізнити лихоманку денге від чикунгуньї. Чикунгунья є так само вірусною інфекцією, яка має багато з симптомів, характерних для лихоманки денге, і трапляється в тих же частинах світу.[7] Лихоманка денге може мати такі самі симптоми, що й інші захворювання, такі як малярія,лептоспіроз,черевний тиф і менінгококова інфекція. Часто, перш ніж у людини буде діагностована лихоманка денге, медичний працівник зробить аналізи, щоб переконатися, що у неї насправді не має однієї з цих хвороб.[5]
Коли людина хворіє на денге, найперша зміна, яку можна побачити в лабораторних умовах, це мала кількість (або низький рівень) лейкоцитів. Низька кількість тромбоцитів і метаболічний ацидоз також є ознаками лихоманки денге.[5] Якщо у людини важка лихоманка денге, також будуть інші зміни, які можна помітити підчас дослідження крові. Важка лихоманка денге викликає витік рідини з кровотоку. Це викликає згущення крові (зменшення плазми — рідкої частини крові — і збільшення кількості еритроцитівв крові). Це також викликає низький рівень альбуміну в крові.[5]
Іноді важка лихоманка денге викликає значний плевральний випіт (коли рідина, що витекла, накопичується навколо легенів) або асцит (коли рідина накопичується в черевній порожнині). Якщо ці симптоми є досить значними, медичний працівник може помітити їх підчас проведення медичного огляду.[5] Медичний працівник може поставити ранній діагноз синдрому шоку денге, якщо у нього є під рукою ультразвуковий пристрій для виявлення рідини в організмі.[1][5] Але в багатьох районах, де поширена лихоманка денге, більшість працівників сфери охорони здоров'я та лікарень не мають ультразвукових приборів.[1]
Класифікація
У 2009 році Всесвітня організація охорони здоров'я (ВООЗ), класифікувала або поділила лихоманку денге на дві форми: неускладнену і важку.[1][22] До цього, в 1997 році, ВООЗ ділила хворобу на недиференційовану лихоманку, лихоманку денге і геморагічну лихоманку денге. ВООЗ вирішила, що цю стару класифікацію лихоманки денге необхідно спростити. Вона також вирішила, що старий спосіб був дуже обмежувальним: він не включав у себе всі прояви, якими денге може виявляти себе. Хоча класифікацію денге було офіційно змінено, більш давня класифікація часто використовується до сих пір.[22][5][23]
У старій системі класифікації ВООЗ геморагічна лихоманка денге була розділена на чотири стадії, так звані ступені з I по IV:
- при лихоманці I ступеня в людини підвищується температура. У неї також можуть виникати синці або у неї може бути позитивна турнікетна проба;
- у людини з лихоманкою II ступеня кровоточить шкіра та інші частини тіла;
- у людини з лихоманкою III ступеня проявляються ознаки шоку;
- у людини з лихоманкою IV ступеня шок настільки сильний, що її кров'яний тиск і серцебиття не можна визначити.[23] Grades III and IV are called "dengue shock syndrome."[22][23]
Лабораторні аналізи
Лихоманку денге можна діагностувати шляхом проведення мікробіологічних лабораторних аналізів.[22] Можна зробити кілька різних аналізів. В одному із них (виділення вірусу) виділяють ізоляти вірусу денге в культурах (або зразках) клітин. В іншому аналізі (виявлення нуклеїнової кислоти) виділяють нуклеїнову кислоту з вірусу, використовуючи метод полімеразної ланцюгової реакції (ПЛР). У третьому аналізі (виявлення антигенів) виділяють антиген з вірусу. Ще в іншому аналізі виявляють наявність у крові антитіл, які організм виробляє для боротьби з лихоманкою вірусу денге.[20][24] Аналізи з виділення вірусу і виявлення нуклеїнових кислот мають кращий результат, ніж аналіз на виявлення антигену. Тим не менше, ці аналізи коштують дорожче, тому вони не доступні у багатьох місцях..[24] На ранніх стадіях захворювання денге всі ці аналізи можуть бути негативними (тобто не показувати, що у людини є хвороба).[5][20]
За винятком аналізів на антитіла, ці лабораторні аналізи можуть допомогти діагностувати лихоманку денге лише у гострій (початковій) стадії захворювання. Тим не менш, аналізи на антитіла можуть підтвердити, що у людини є денге на більш пізніх стадіях зараження. Організм виробляє антитіла, які специфічно борються з вірусом денге, через 5–7 днів.[7][20][25]
Профілактика
Не існує зареєстрованих вакцин від вірусу денге.[1] Щоб запобігти зараженню, Всесвітня організація охорони здоров'я (ВООЗ) пропонує контролювати популяцію комарів і захищати людей від укусів комарів.[13][26]
ВООЗ пропонує програму профілактики лихоманки денге (так звана програма "Комплексного векторного управління"), яка складається з п'яти частин:
- Пропаганда, соціальна мобілізація та законодавство (закони) мають бути використані для укріплення організацій та спільнот охорони здоров'я.
- Всі верстви суспільства мають співпрацювати. Це включає в себе державний сектор (тобто уряд), приватний сектор (наприклад, підприємства і корпорації) та сферу охорони здоров'я.
- Всі способи контролю захворювання мають бути інтегровані (або зібрані) в єдиний комплекс з тим, щоб наявні ресурси мали максимальний можливий ефект.
- Рішення повинні прийматися на основі фактичних даних. Це допоможе переконатися, що заходи (зроблені для вирішення проблеми лихоманки денге) є єфективними.
- Регіонам, в яких розповсюджена лихоманка денге, має бути надана допомога з тим, щоб вони могли розвивати власні засоби для самостійної боротьби з хворобою.[13]
Крім того, ВООЗ пропонує робити конкретні речі, щоб контролювати популяцію комарів і запобігати укусам. Найкращий спосіб контролю комарів підвиду "Aedes aegypti" — це позбутися їхнього середовища проживання.[13] Потрібно спорожнювати відкриті ємності з водою (для того, щоб комарі не могли відкладати яйця в них). Також можна використовувати інсектициди або біологічний контроль для контролю комарів в цих регіонах.[13] Вчені вважають, що розприскування фосфорорганічних інсектицидів або піретроїдів не дає ефекту.[3] Слід позбутися сталої води (яка не рухається), оскільки вона приваблює комарів, а також тому, що у людей можуть виникнути проблеми зі здоров'ям, якщо інсектициди накопичуються у сталій воді.[13] Для запобігання укусів комарів можна носити одяг, який повністю прикриває шкіру. Можна використовувати репелент (наприклад, спрей від комах), який допомагає від комарів (найбільшу ефективність має засіб DEET). Також можна використовувати протикомашині сітки підчас відпочинку.[14]
Контроль
Не існує жодних конкретних методів лікування лихоманки денге.[1] Різні люди потребують різних видів лікування, в залежності від симптомів. Деяким людям може стати краще просто після пиття вдома великої кількості рідини, при цьому необхідний пильний нагляд лікаря, щоб переконатися, що їм стає краще. Іншим потрібні внутрішньовенні вливання та переливання крові.[27] Медичний працівник може приймати рішення про госпіталізацію людини, якщо у неї є серйозні симптоми, особливо якщо вона вже має хронічне захворювання.[5]
Коли інфікованим людям потрібні внутрішньовенні вливання, вони зазвичай потребують їх лише протягом одного-двох днів.[27] Медичний працівник буде збільшувати кількість рідини для того, щоб у цієї людини вироблялась достатня кількість сечі (0,5–1 мл/кг/год). Кількість рідини також збільшують доти, доки гематокрит (рівеньзалізав крові) та життєво важливі показники не повернутися до норми.[5] У зв'язку з ризиком кровотечі, медичні працівники намагаються утримуватися від інвазивних медичних процедур, таких як назогастральна інтубація (введення трубки через ніс людини у живіт), внутрішньом'язові ін'єкції (введення ліків через укол у м'язи) та артеріальні пункції (введення голки в артерію).[5] Ацетамінофен(тайленол) можуть призначати від лихоманки і болю. Протизапальні препарату типу НПЗП (такі як ібупрофен і аспірин) не слід використовувати, тому що вони можуть призвести до виникнення кровотечі.[27] Переливання крові має бути розпочато раніше, якщо показники життєво важливих функцій людини зміняться або вийдуть за межі норми, та якщо зменшується кількість червоних кров'яних тілець у крові.[28] При необхідності у переливанні потрібно вливати цільну кров (яка не була розділена на різні частини) або еритроцитарну масу. Вливання тромбоцитів (виділених із цільної крові) і свіжозамороженої плазми зазвичай не рекомендується.[28]
Коли людина перебуває в стадії одужання від лихоманки денге, їй зазвичай не будуть більше проводити внутрішньовенних вливань для того, щоб у неї не трапилася гіперволемія.[5] Якщо трапилася гіперволемія, але життєво важливі показники людини є стабільними (не змінюються), може бути достатньо просто припинити давати їй більше рідини.[28] Якщо людина більше не в критичній стадії захворювання, їй можна давати петльові діуретики, такі як фуросемід (лазикс). Це допоможе позбавитися зайвої рідини з кровообігу людини.[28]
Ймовірність
Більшість людей з лихоманкою денге видужують і не мають жодних проблем після цього.[22] За відсутності лікування, від 1 до 5% інфікованих людей (тобто 1–5 зі 100) вмирають від лихоманки денге.[5] При хорошому лікуванні помирають менше 1%.[22] Тим не менш, серед людей з важкою формою лихоманки денге смертність становить 26% (26 людей зі 100).[5]
Лихоманка денге поширена більш ніж у 110 країнах.[5] Щороку вона вражає від 50 до 100 мільйонів осіб у всьому світі. Вона також викликає до півмільйона випадків госпіталізації[1] і призводить до 12500–25000 смертей по всьому світу щороку.[6][29]
Денге є найбільш поширеним вірусним захворюванням, яке поширюється членистоногими.[12] Денге, за оцінками, має тягар захворювання у розмірі близько 1600 втрачених років життя з поправкою на тривалість інвалідності на мільйон населення. Це означає, що на кожен мільйон чоловік лихоманка денге призводить до втрати приблизно 1600 років життя. Це приблизно такий самий тягар захворювання, що його викликають інші дитячі та тропічні хвороби, такі як туберкульоз.[20] Лихоманка денге вважається другою за значущістю тропічною хворобою після [[малярії].[5] Всесвітня організація охорони здоров'я також вважає денге однією з 16 занедбаних тропічних хвороб (це означає, що денге не приймають настільки серйозно, як належало б).[30]
Лихоманка денге все більше поширюється в усьому світі. У 2010 році на лихоманку денге хворіли в 30 разів частіше, ніж у 1960 році.[31] Кілька чинників, як вважається, призводять до зростання захворюваності на денге. Все більше людей живуть в містах. Населення світу (кількість людей у світі) зростає. Все більше людей подорожують на міжнародному рівні (між країнами). Також вважається, що глобальне потепління грає роль в збільшенні захворюваності на денге.[1]
Денге трапляється найчастіше біля екватору. 2,5 мільярда людей живуть в районах, де зустрічається лихоманка денге. 70% цих людей проживають в Азії і Тихоокеанському регіоні.[31] У Сполучених Штатах від 2,9% до 8% людей, які повернулися з подорожі до регіонів, де траплялася лихоманка денге, і у яких була висока температура, були інфіковані під час подорожі.[14] У цій групі людей лихоманка денге є другою найбільш поширеною інфекцією, яка діагностується, після малярії.[7]
Історія
Лихоманку денге було вперше описано багато років тому. У китайській медичній енциклопедії династії Цзінь (яка існувала з 265 по 420 р. н.е.) говорилося про людину, яка, ймовірно, мала лихоманку денге. У книзі йшлося про "отруєння води", яке, очевидно, було пов'язано з літаючими комахами.[32][33] Існують також письмові звіти з XVII-го століття (1600 роки) про те, що, можливо, мала місце епідемія лихоманки денге (коли ця хвороба поширювалася дуже швидко протягом короткого часу). Швидше за все ранні повідомлення про епідемії денге датуються 1779 і 1780 роками. У цих повідомленнях йдеться про епідемію, що охопила Азію, Африку і Північну Америку.[33] З цього часу до 1940 року більше значних епідемій не траплялося.[33]
У 1906 році вчені довели, що люди отримують інфекцію від комарів виду Aedes . У 1907 році вчені показали, що вірус викликає лихоманку денге. Це було лише друге захворювання, яке, як було показано, викликано вірусом. (Вчені вже довели, що вірус викликає жовту лихоманку).[34] Джон Бертон Клеланд (John Burton Cleland) і Джозеф Франклін Сілер (Joseph Franklin Siler) продовжували вивчати вірус денге і з'ясували основну інформацію про те, як поширюється вірус.[34]
Лихоманка денге почала поширюватися набагато швидше підчас і після Другої світової війни. Вважається, що це сталося через те, що війна внесла різноманітні зміни у навколишнє середовище. Різні типи лихоманки денге також поширювалися у нових регіонах. Вперше люди почали захворювати на геморагічну лихоманку денге. Про цю важку форму захворювання було вперше повідомлено на Філіппінах у 1953 році. До 1970 року геморагічна лихоманка денге стала однією з основних причин смерті у дітей. Вона також почала траплятися у Тихоокеанському регіоні, Північній та Південній Америці.[33] Синдроми геморагічної лихоманки денге та синдром шоку були вперше зафіксовані у Центральній та Південній Америці в 1981 році. У цей час медичні працівники помітили, що люди, які вже перехворіли на лихоманку денге 1 типу, захворювали на денге 2 типу кілька років по тому.[11]
Походження слова
Наразі невідомо, звідки походить слово "денге". Існує думка, що воно походить із суахільскої фрази Ка-дінга пепо. У цій фразі йдеться про хворобу, викликану злим духом.[32] Вважається, що суахільське слово дінга походить від іспанського слова денге. Це слово означає "обережно". Це слово, можливо, використовувалося для опису людини, яка страждає від болю в кістках, викликаного лихоманкою денге; такий біль міг змусити людину ходити обережно.[35] Однак, також можливо, що іспанське слово походить від слова на суахілі, а не навпаки.[32]
Інші вважають, що назва "денге" походить з Вест-Індії. У Вест-Індії про рабів, хворих на лихоманку денге, говорили, що вони стоять і ходять, як "денді". Через це, хворобу також називали "лихоманкою денді".[36][37]
Сама назва "лихоманка денге" була вперше використана Бенджаміном Рашем ( Benjamin Rush), лікарем, і "батьком-засновником" США. У 1789 році Раш використовав назву "лихоманка денге" у звіті про епідемію лихоманки денге у 1780 році у Філадельфії. У своїй доповіді Раш в основному використовував більш офіційну назву "жовчна ремітентна лихоманка".[38][39] Термін "лихоманка денге" набув широкого використання лише після 1828 року.[37] До цього різні люди називали це захворювання по-різному. Наприклад, лихоманку денге також називали "лихоманкою розбитого серця" і "ла денге".[37] Інші назви також використовувалися для важкої лихоманки денге: наприклад, "інфекційна тромбоцитопенічна пурпура", "філіппінська", "тайська" і "сінгапурська геморагічна лихоманка".[37]
Дослідження
Вчені продовжують проводити дослідження про засоби профілактики і лікування лихоманки денге. Також вчені працюють над контролем комарів,[40] створенням вакцини і розробкою препаратів для боротьби з вірусом.[26]
Багато простих засобів було впроваджено для контролю комарів. Деякі з них мали добрий ефект. Наприклад, у сталу воду можна запустити гуппі]] (Poecilia reticulata) або веслоногих раків для того, щоб вони поїдали личинки (яйця) комарів.[40]
Вчені продовжують працювати над створенням вакцини для захисту людей від усіх чотирьох типів денге.[26] Деякі вчені побоюються, що вакцина може збільшити ризик розвитку важкої хвороби через антитілозалежну активацію (ADE).[41] Найкраща вакцина повинна мати кілька різних властивостей. По-перше, вона повинна бути безпечною. По-друге, вона має діяти після однієї або двох ін'єкцій (або уколів). По-третє, вона має захищати від усіх типів вірусу денге. По-четверте, вона не повинна викликати ADE. По-п'яте, вона має бути такою, щоб її можна було легко транспортувати (переміщувати) та зберігати (тримати доти, доки вона не знадобиться). По-шосте, це має бути недорогий і витратоефективний засіб (вартий витрат).[41] Кілька вакцин були випробувані в 2009 році.[20][38][41] Вчені сподіваються, що перша вакцина (або перші вакцини) стануть комерційно доступними (з'являться у продажу) до 2015 року.[26]fi
Вчені також продовжують роботу зі створення противірусних препаратів для лікування нападів лихоманки денге і профілактики серйозних ускладнень у людей.[42][43] Вони також працюють для з'ясування того, як саме структуровані білки вірусу. Це допоможе створити ліки, які мають добрий ефект для лікування лихоманки денге..[43]
Примітки
- ↑ а б в г д е ж и к л м Whitehorn J, Farrar J (2010). Dengue. Br. Med. Bull. 95: 161—73. doi:10.1093/bmb/ldq019. PMID 20616106.
- ↑ а б в WHO (2009), pp. 14–16.
- ↑ а б в Reiter P (11 березня 2010). Yellow fever and dengue: a threat to Europe?. Euro Surveil. 15 (10): 19509. PMID 20403310.
- ↑ Gubler (2010), p. 379.
- ↑ а б в г д е ж и к л м н п р с т у ф х ц ш щ ю я аа аб ав Ranjit S, Kissoon N (July 2010). Dengue hemorrhagic fever and shock syndromes. Pediatr. Crit. Med. 12 (1): 90—100. doi:10.1097/PCC.0b013e3181e911a7. PMID 20639791.
- ↑ а б в г д Varatharaj A (2010). Encephalitis in the clinical spectrum of dengue infection. Neurol. India. 58 (4): 585—91. doi:10.4103/0028-3886.68655. PMID 20739797.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ а б в г д е ж и Chen LH, Wilson ME (October 2010). Dengue and chikungunya infections in travelers. Curr. Opin. Infect. Dis. 23 (5): 438—44. doi:10.1097/QCO.0b013e32833c1d16. PMID 20581669.
- ↑ а б в г д е ж и к л м н WHO (2009), pp. 25–27.
- ↑ а б Wolff K, Johnson RA (eds.) (2009). Viral Infections of Skin and Mucosa. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology (вид. 6th). New York: McGraw-Hill Medical. с. 810—2. ISBN 9780071599757.
- ↑ а б Knoop KJ, Stack LB, Storrow A, Thurman RJ (eds.) (2010). Tropical Medicine. Atlas of Emergency Medicine (вид. 3rd). New York: McGraw-Hill Professional. с. 658—9. ISBN 0071496181.
- ↑ а б в г д Gould EA, Solomon T (February 2008). Pathogenic flaviviruses. The Lancet. 371 (9611): 500—9. doi:10.1016/S0140-6736(08)60238-X. PMID 18262042.
- ↑ а б Rodenhuis-Zybert IA, Wilschut J, Smit JM (August 2010). Dengue virus life cycle: viral and host factors modulating infectivity. Cell. Mol. Life Sci. 67 (16): 2773—86. doi:10.1007/s00018-010-0357-z. PMID 20372965.
- ↑ а б в г д е WHO (2009), pp. 59–60.
- ↑ а б в Center for Disease Control and Prevention. Chapter 5 – Dengue Fever (DF) and Dengue Hemorrhagic Fever (DHF). 2010 Yellow Book. Процитовано 23 грудня 2010.
- ↑ Gubler (2010), pp. 377–78.
- ↑ Wilder-Smith A, Chen LH, Massad E, Wilson ME (January 2009). Threat of Dengue to Blood Safety in Dengue-Endemic Countries. Emerg. Infect. Dis. 15 (1): 8—11. doi:10.3201/eid1501.071097. PMC 2660677. PMID 19116042.
- ↑ Stramer SL, Hollinger FB, Katz LM та ін. (August 2009). Emerging infectious disease agents and their potential threat to transfusion safety. Transfusion. 49 Suppl 2: 1S—29S. doi:10.1111/j.1537-2995.2009.02279.x. PMID 19686562.
{{cite journal}}: Явне використання «та ін.» у:|author=(довідка) - ↑ Teo D, Ng LC, Lam S (April 2009). Is dengue a threat to the blood supply?. Transfus Med. 19 (2): 66—77. doi:10.1111/j.1365-3148.2009.00916.x. PMC 2713854. PMID 19392949.
- ↑ Wiwanitkit V (January 2010). Unusual mode of transmission of dengue. Journal of Infection in Developing Countries. 4 (1): 51—4. PMID 20130380.
- ↑ а б в г д е ж Guzman MG, Halstead SB, Artsob H та ін. (December 2010). Dengue: a continuing global threat. Nat. Rev. Microbiol. 8 (12 Suppl): S7—S16. doi:10.1038/nrmicro2460. PMID 21079655.
{{cite journal}}: Явне використання «та ін.» у:|author=(довідка) - ↑ Martina BE, Koraka P, Osterhaus AD (October 2009). Dengue Virus Pathogenesis: an Integrated View. Clin. Microbiol. Rev. 22 (4): 564—81. doi:10.1128/CMR.00035-09. PMC 2772360. PMID 19822889.
- ↑ а б в г д е ж WHO (2009), pp. 10–11.
- ↑ а б в WHO (1997). Chapter 2: clinical diagnosis. Dengue haemorrhagic fever: diagnosis, treatment, prevention and control (PDF) (вид. 2nd). Geneva: World Health Organization. с. 12—23. ISBN 9241545003.
- ↑ а б WHO (2009), pp. 90–95.
- ↑ Gubler (2010), p. 380.
- ↑ а б в г WHO (2009), p. 137. Помилка цитування: Некоректний тег
<ref>; назва «WHOp137» визначена кілька разів з різним вмістом - ↑ а б в WHO (2009), pp. 32–37.
- ↑ а б в г WHO (2009), pp. 40–43.
- ↑ WHO media centre (March 2009). Dengue and dengue haemorrhagic fever. World Health Organization. Процитовано 27 грудня 2010.
- ↑ Neglected Tropical Diseases. Diseases covered by NTD Department. World Health Organization. Процитовано 27 грудня 2010.
- ↑ а б WHO (2009), p. 3.
- ↑ а б в Anonymous (2006). Etymologia: dengue (PDF). Emerg. Infec. Dis. 12 (6): 893.
- ↑ а б в г Gubler DJ (July 1998). Dengue and Dengue Hemorrhagic Fever. Clin. Microbiol. Rev. 11 (3): 480—96. PMC 88892. PMID 9665979.
- ↑ а б Henchal EA, Putnak JR (October 1990). The dengue viruses. Clin. Microbiol. Rev. 3 (4): 376—96. doi:10.1128/CMR.3.4.376. PMC 358169. PMID 2224837.
- ↑ Harper D (2001). Etymology: dengue. Online Etymology Dictionary. Процитовано 5 жовтня 2008.
- ↑ Anonymous (15 червня 1998). Definition of Dandy fever. MedicineNet.com. Процитовано 25 грудня 2010.
- ↑ а б в г Halstead SB (2008). Dengue (Tropical Medicine: Science and Practice). River Edge, N.J: Imperial College Press. с. 1—10. ISBN 1-84816-228-6.
- ↑ а б Barrett AD, Stanberry LR (2009). Vaccines for biodefense and emerging and neglected diseases. San Diego: Academic. с. 287—323. ISBN 0-12-369408-6.
- ↑ Rush AB (1789). An account of the bilious remitting fever, as it appeared in Philadelphia in the summer and autumn of the year 1780. Medical enquiries and observations. Philadelphia: Prichard and Hall. с. 104—117.
- ↑ а б WHO (2009), p. 71.
- ↑ а б в Webster DP, Farrar J, Rowland-Jones S (November 2009). Progress towards a dengue vaccine. Lancet Infect Dis. 9 (11): 678—87. doi:10.1016/S1473-3099(09)70254-3. PMID 19850226.
- ↑ Sampath A, Padmanabhan R (January 2009). Molecular targets for flavivirus drug discovery. Antiviral Res. 81 (1): 6—15. doi:10.1016/j.antiviral.2008.08.004. PMC 2647018. PMID 18796313.
- ↑ а б Noble CG, Chen YL, Dong H та ін. (March 2010). Strategies for development of Dengue virus inhibitors. Antiviral Res. 85 (3): 450—62. doi:10.1016/j.antiviral.2009.12.011. PMID 20060421.
{{cite journal}}: Явне використання «та ін.» у:|author=(довідка)
Посилання
- Gubler DJ (2010). Dengue viruses. У Mahy BWJ, Van Regenmortel MHV (ред.). Desk Encyclopedia of Human and Medical Virology. Boston: Academic Press. с. 372—82. ISBN 0-12-375147-0.
- WHO (2009). Dengue Guidelines for Diagnosis, Treatment, Prevention and Control (PDF). Geneva: World Health Organization. ISBN 9241547871.