Рак шлунка
| Рак шлунка | |
|---|---|
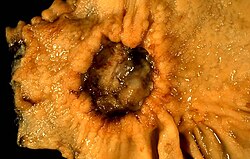 Виразкове утворення шлунка, за даними біопсії — аденокарцинома | |
| Спеціальність | онкологія і гастроентерологія |
| Препарати | Флоксуридин[1], метотрексат[1], доцетаксел[1], іринотекан[1], цисплатин[1], іфосфамід[1] і 5-фторурацил[1] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 2B72 |
| МКХ-10 | C16 |
| МКХ-9 | 151 |
| OMIM | 137215 |
| DiseasesDB | 12445 |
| eMedicine | med/845 |
| MeSH | D013274 |
| | |
Рак шлунку — злоякісна пухлина, що походить з епітелію слизової оболонки шлунка. Є одним з найпоширеніших онкологічних захворювань. Може розвиватись у будь-якому відділі шлунку і поширюватись на інші органи, особливо стравохід, легені й печінку. Від раку шлунка у світі щороку помирає до 800 000 людей (станом на 2008 рік).[2]
Епідеміологія[ред. | ред. код]
Рак шлунка займає четверте місце в світі серед злоякісних утворень, 2002 року діагностовано 930 000 випадків захворювання.[3] Це захворювання має високий показник смертності (понад 700 000 на рік), що робить його другим у структурі онкологічної смертності після раку легень. Частіше рак шлунка виникає у чоловіків.[3]
Захворювання широко поширено в Кореї, Японії, Великій Британії, Південній Америці та Ісландії. В Кореї рак шлунка займає перше місце в структурі онкологічної захворюваності (20,8 %) та друге місце за смертністю.
Метастази виникають у 80—90 % хворих раком шлунка, шестимісячна живучість становить 65 % у разі ранньої діагностики захворювання та менше 15 % — на пізніх стадіях процесу. В середньому найвища живучість за наявності раку шлунка відзначається в Японії — 53 %, в інших країнах вона не перевищує 15—20%.[4]
В одному випадку з 50 у пацієнтів, що звертаються зі скаргами на диспепсію, виявляється рак шлунка.[5]
Етіологія[ред. | ред. код]
Серед факторів, що сприяють розвитку раку шлунка, називаються особливості дієти й фактори навколишнього середовища, куріння, інфекційний та генетичний фактори.[4]
Доведено залежність частоти виникнення раку шлунка від нестачі вживання аскорбінової кислоти, надлишкового споживання солі, маринованих, пересмажених, копчених продуктів, гострої їжі, тваринного масла. Серед причин раку шлунка називається зловживання алкоголем, особливо горілкою. Відзначається прямий кореляційний зв'язок частоти виникнення раку шлунка із вмістом у ґрунті міді, молібдену, кобальту та зворотний — цинку й мангану.[4]
Важливим фактором розвитку раку шлунка є дуоденогастральний рефлюкс, що призводить до хронічного рефлюкс-гастриту. Так, ризик раку шлунка збільшується за 5—10 років після операцій на шлунка, особливо після резекції за Більрот II у модифікації Гофмейстера-Фінстерера, що сприяють розвитку рефлюксу.
Є переконливі дані про залежність раку шлунка від інфікованості Helicobacter pylori. Вважається статистично доведеним, що у інфікованих цією бактерією підвищений ризик розвитку раку шлунка (відносний коефіцієнт 2,5). 1994 року Міжнародним агентством з вивчення раку (IACR) ВООЗ H. Pylori віднесено до канцерогенів 1 групи. Ця бактерія спричиняє гістологічні зміни, що призводять до розвитку раку — атрофію слизової оболонки, кишкову метаплазію та дисплазію епітелію. Більшості випадків раку шлунка передує тривалий передраковий процес, що включає низку подій: хронічний гастрит — мультифокальна атрофія — кишкова метаплазія — інтраепітеліальна неоплазія (докладніше — Helicobacter pylori).
Разом із тим, є відомості, що суперечать інфекційній теорії — так, в ендемічних за Helicobacter pylori районах північної Нігерії рак шлунка розвивається рідко. Також звертає на себе увагу різниця в частоті виникнення раку шлунка у чоловіків та жінок за рівної інфікованості хелікобактером серед обох статей.[4]
Симптоми[ред. | ред. код]
Рак шлунка на ранніх стадіях, як правило, має невиражені клінічні прояви та неспецифічні симптоми (диспепсія, зниження апетиту). Інші симптоми раку шлунка (так званий синдром «малих ознак») — астенія, відраза до м'ясної їжі, анемія, втрата ваги, «шлунковий дискомфорт» частіше спостерігається при поширених формах процесу. Раннє насичення, відчуття переповнення шлунка після вживання малої кількості їжі найбільш характерно для ендофітного раку, за якого шлунок стає ригідним, таким що не розтягується їжею.[4] Для раку кардії характерна дисфагія; рак пілоричного відділу може порушувати евакуацію вмісту шлунка, призводячи до блювання.
На пізніх стадіях додаються болі в епігастрії, блювання, кровотечі під час виразки й розпаду пухлини (зміна фекалій — мелена, блювання «кавовою гущею» чи кров'ю). Характер болю може свідчити про поширення на сусідні органи: підперезуючі болі характерні для поширення пухлини у підшлункову залозу, схожі зі стенокардією — в діафрагму, здуття живота, гуркіт у животі, затримка випорожнення — в поперечну ободочну кишку.
Макроскопічна картина[ред. | ред. код]
Класифікацією раку шлунка за макроскопічною формою росту, що застосовується найчастіше є класифікація за Bormann (1926):{{Джерело?}}
- Поліпоїдний рак — солітарна пухлина вдається у просвіт шлунка, добре відмежована від здорових тканин, не має виразок. Зустрічається у 5 % випадків раку шлунка. Прогноз відносно сприятливий.
- Виразкова карцинома чи «Рак-виразка» — виразковий рак із блюдцеподібно припіднятими й чітко окресленими краями. Візуально слабо відрізняється від виразки шлунка, для достовірної диференціальної діагностики необхідно гістологічне дослідження, бажано з кількох ділянок виразки. Відзначається відносно доброякісним протіканням, становить 35 % випадків.
- Частково виразкова карцинома з припіднятими краями та частковим інфільтративним проростанням глибоких шарів шлунка, без чіткого відмежування від здорових тканин. Відзначається раннім метастазуванням.
- Дифузно-інфільтративний рак (скірр) — зростає ендофітно, інфільтруючи підслизовий шар, захоплює значну ділянку шлунка. Макроскопічно погано розпізнається під час гастроскопії. Дифузне проростання стінки шлунка часто призводить до порушення його моторики й виникнення відповідних диспепсичних скарг.
Останні дві форми раку особливо агресивно протікають, дуже рано дають метастази та мають надзвичайно поганий прогноз.
Гістологічні типи[ред. | ред. код]

- Класифікація ВООЗ
- Аденокарцинома (залозистий рак):
- Папілярна;
- Тубулярна;
- Муцинозна;
- Аденокарцинома (залозистий рак):
Кожен тип поділяється за ступенем диференціації на високо-, помірно- й низькодиференційовану аденокарциному.
- Персневидноклітковий рак;
- Залозисто-плоскоклітковий рак;
- Плоскоклітковий рак;
- Дрібноклітковий рак та
- Недиференційований рак.
- Класифікація за Лауреном:
- Кишковий тип;
- Дифузний тип.
Локалізація пухлини[ред. | ред. код]
- Антральний та пілоричний відділи — 60-70 % випадків;
- Мала кривизна тіла шлунка — 10-15 %;
- Кардія — 8-10 %;
- Передня та задня стінки тіла шлунка — 2-5 %.
Класифікація за системою TNM[ред. | ред. код]
T — первинна пухлина
- Tx — недостатньо даних для оцінки первинної пухлини;
- Tis — carcinoma in situ, уражена тільки слизова оболонка без проростання базальної мембрани;
- T0 — первинна пухлина не визначається;
- T1 — ураження слизової оболонки та підслизової основи шлунка;
- T2 — ураження м'язового шару та субсерозного (Т2а — інфільтрація м'язової пластинки, Т2b — інфільтрація субсерозного шару);
- T3 — ураження всіх шарів, включаючи серозний;
- T4 — поширення за межі шлунка;
N — метастази в регіонарні лімфатичні вузли
- Nx — недостатньо даних для оцінки ураженості лімфовузлів;
- N0 — лімфовузли не уражені;
- N1 — уражені лімфовузли не далі 3 см від пухлини за малою чи великою кривизною;
- N2 — метастазами уражені більш віддалені вузли;
M — віддалені метастази
- Mx — недостатньо даних для визначення віддалених метастазів;
- M0 — немає ознак віддалених метастазів;
- M1 — є віддалені метастази.
Метастазування[ред. | ред. код]
Імплантаційне метастазування[ред. | ред. код]
Для раку шлунка характерні метастази у вигляді канцероматозу плеври, перикарду, діафрагми, черевини, сальнику.
Лімфогенне метастазування[ред. | ред. код]
Метастази раку шлунка виявляються в регіонарних лімфатичних вузлах: за ходом лівої та правої шлункових артерій, правої та лівої шлунково-сальникових, селезінкової — регіонарних вузлах першого етапу лімфовідтоку; черевних вузлах (другого етапу лімфовідтоку); парааортальних, паракавальних тощо.
Виділяють специфічні форми лімфогенного метастазування:
- Метастази Вірхова («Вірхівські вузли») — ураження лімфатичних вузлів лівої надключичної області, між ніжками грудино-ключично-сосцевидного м'язу;
- Метастази Шніцлера — у параректальні лімфовузли;
- Метастази Айріша — в пахвові лімфовузли;
- Метастаз сестри Марії Джозеф — у пупок за ходом кругової зв'язки печінки;
- Метастази Крукенберга — в яєчники.
Перші два види можна виявити пальпаторно та під час УЗД; для підтвердження використовується пункціонарна біопсія. Рак Крукенберга виявляється при УЗД й лапароскопії, може бути здійснена лапароскопічна УЗД й пункція.[6]
Зазначені види метастазів свідчать про пізню стадію раку, коли резектабельність пухлини є сумнівною.
Гематогенне метастазування[ред. | ред. код]
Найчастіше відбувається метастазування до печінки, за ходом воротної вени; при цьому печінка стає пухирчастою, розвивається портальна гіпертензія, печінково-клітинна недостатність. Можливі метастази в легені та інші органи (нирки, кістки, головний мозок, рідше в наднирники й підшлункову залозу).
Діагностика[ред. | ред. код]
Методами діагностики раку шлунка є:
- гастроскопія — діагностичний метод вибору (завдяки можливості не тільки візуалізувати змінені ділянки слизової шлунка, але й здійснювати біопсію тканини для подальшої оцінки)
- рентгеноскопія шлунка з пероральним введенням контрастного препарату (сульфат барію). Один з основних методів визначення локалізації та довжини ураження стінки шлунка. Найважливішими рентгенологічними ознаками раку шлунка є:
- наявність дефекту наповнення чи ніші в межах тіні шлунка
- втрата еластичності й розтяжності шлункової стінки
- локальна відсутність чи зменшення перистальтики в районі пухлини
- зміна рельєфу слизової оболонки в місці розташування пухлини
- зміна форми й розмірів шлунка
- ультразвукове дослідження — УЗД органів черевної порожнини, зачеревного простору та лімфатичних колекторів шийно-надключичної області — обов'язковий метод обстеження хворих на рак шлунка, що застосовується для виявлення метастазів.
- комп'ютерна томографія у деяких випадках дозволяє виявити рак шлунка, однак основною метою дослідження є оцінка поширеності злоякісного процесу, наявності метастазів.
- лапароскопія не стільки допомагає в діагностиці раку (що можливо тільки на пізніх стадіях), скільки використовується для визначення стадії захворювання та виявлення дрібних субкапсулярних метастазів у печінці й на паріетальній черевині, не видимих на УЗД й КТ. Тим самим лапароскопія зводить до мінімуму кількість експлоративних лапаротомій.
- онкомаркери високоспецифічні (95 %), проте малочутливі. Найпоширеніші онкомаркери СА72.4, РЕА та СА19.9 за чуттєвістю варіюють у 40-50 % випадків та збільшуються при метастазах на 10-20 %.
Диференціальна діагностика[ред. | ред. код]
Слід проводити з гастритом, виразковою хворобою, доброякісними пухлинами (поліпами, лейоміомою, фібромою), іншими злоякісними пухлинами — MALT-лімфомою, саркомами (лейоміосаркома, фібросаркома), гастроінтестинальною стромальною пухлиною (GIST) шлунка. Клінічна картина початкових виліковних стадій раку шлунка мало відрізняється від проявів більшості захворювань системи травлення, тому головне значення в диференційній діагностиці належить ендоскопії з гістологічним дослідженням біоптату зі стінки шлунка.
Лікування[ред. | ред. код]
Нині основний та практично єдиний метод радикального лікування раку шлунка — хірургічна операція. Резекція шлунка також забезпечує і краще паліативне лікування: усувається причина болю, дисфагії та кровотеч, зменшується кількість пухлинних клітин в організмі, що сприяє збільшенню тривалості життя та значному полегшенню стану хворого. Променевий вплив та хіміотерапія мають допоміжне значення.
Зазвичай видаляється весь шлунок (гастректомія). Показанням до неї слугує розташування пухлини вище кута шлунка, субтотальне чи тотальне ураження шлунка.
Рідше здійснюється (на ранніх стадіях хвороби) його резекція (як правило, субтотальна): під час раку антрального відділу — дистальна, під час раку кардіального та субкардіального відділів I–II стадій — проксимальна. Окрім цього здійснюється видалення великого й малого сальника, регіонарних лімфатичних вузлів; за необхідності частково чи цілком видаляються інші органи: яєчники при метастазах Крукенберга, хвіст підшлункової залози, селезінка, ліва доля чи сегмент печінки, поперечна ободочна кишка, ліва нирка й наднирник, ділянка діафрагми тощо.
Під час раку шлунка показано видалення лімфатичних вузлів. За обсягом розрізнюють такі види лімфодісекції:
- D0 — лімфовузли не видаляються;
- D1 — резекція вузлів, розташованих вздовж малої та великої кривизни, супра- й інфрапілоричних, малого й великого сальників;
- D2 — видалення вищезазначених вузлів та вузлів другого рівня;
- D3 — те ж + резекція лімфовузлів за ходом черевного ствола;
- D4 — включає видалення тих же вузлів, що при D3, з видаленням парааортальних вузлів;
- Dn — резекція всіх регіонарних лімфатичних вузлів, видалення уражених пухлиною шлунка органів.
Радикальність операції забезпечують варіанти D2-D4.
Диспансеризація[ред. | ред. код]
Для ранньої діагностики раку велике значення має диспансеризація осіб, що мають підвищений ризик розвитку цього захворювання. До групи спостереження мають бути включені хворі, старші за 40 років та мають такі захворювання:
- виразкова хвороба шлунка
- поліпи шлунка
- неепітеліальні пухлини шлунка
- хронічний атрофічний гастрит з кишковою метаплазією
- хворі, які зазнали резекції шлунка
За цими пацієнтами необхідно вести активне спостереження зі щорічним ендоскопічним і рентгенологічним контролем та дослідженням калу на приховану кров кожні 6 місяців.
Література[ред. | ред. код]
- В. С. Савельев, Н. А. Кузнецов. Хирургические болезни. Том 1. Москва. 2006 г. (рос.)
- М. И. Кузин, Н. М. Кузин, О. С. Шкроб и др.; под редакцией М. И. Кузина. Хирургические болезни. М.: Медицина, 2002. — 784 с.: ил. — ISBN 5-225-00920-4 (рос.)
- Хирургические болезни: учебник / под редакцией А. Ф. Черноусова. М.: ГЭОТАР-МЕДИА, 2010. — 664 с.: ил. + CD — ISBN 978-5-9704-1278-7 (рос.)
- С. С. Харнас, В. В. Левкин, Г. Х. Мусаев. Рак желудка: клиника, диагностика, лечение(рос.)[недоступне посилання з липня 2019]
- Курс лекций по патологической анатомии. Частный курс. Часть II, книги 1,2. / Под ред. академика РАН и РАМН, профессора М. А. Пальцева — М.: ООО "Издательский дом «Русский врач», 2003. — 210 с. (рос.)
Примітки[ред. | ред. код]
- ↑ а б в г д е ж NDF-RT
- ↑ Cancer. Всесвітня організація охорони здоров'я. February 2011. Процитовано 16 жовтня 2012. (англ.)
- ↑ а б Parkin DM, Bray F, Ferlay J, Pisani P. Global cancer statistics, 2002. CA Cancer J Clin 2005;55:74-108(англ.)
- ↑ а б в г д В. Ю. Сельчук, М. П. Никулин — Рак желудка (рос.)
- ↑ Stomach cancer symptoms : Cancer Research UK : CancerHelp UK
- ↑ http://www.rosoncoweb.ru/journals/practical_oncology/arh007/02.pdf[недоступне посилання]
Посилання[ред. | ред. код]
- Аденокарцинома шлунка, хромоендоскопія — відеопосібник
- Як утворюється та лікується рак — відео Tokar.ua
|