Синдром Стівенса — Джонсона
| Синдром Стівенса — Джонсона | |
|---|---|
 Пацієнт із синдромом Стівенса — Джонсона | |
| Спеціальність | дерматологія |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | EB13.0 |
| МКХ-10 | L51.1 |
| OMIM | 608579 |
| DiseasesDB | 4450 |
| MedlinePlus | 000851 |
| eMedicine | emerg/555 |
| MeSH | D013262 |
| SNOMED CT | 73442001 |
| | |
Синдром Стівенса — Джонсона (англ. Stevens-Johnson syndrome) — тяжке імунокомплексне захворювання, що характеризується утворенням пухирів (булл) на слизових оболонках порожнини рота, горла, очей, статевих органів та інших ділянках шкіри і слизових оболонок, причиною якого є реакція організму на різноманітні фактори, що мають біологічне або хімічне походження[1]. Захворювання названо на честь авторів, які вперше описали цей синдром у 1922 році[2]. Раніше вважали, що синдром є тяжким варіантом перебігу багатоформної ексудативної еритеми, але на сьогодні є переконливі докази того, що це є різні захворювання, і скоріше синдром Стівенса-Джонсона ближчий, але не тотожній, синдрому Лаєлла.[3]
Етіологія та фактори ризику
Причини розвитку синдрому Стівенса — Джонсона поділяють на чотири підгрупи:
- Алергічна реакція на лікарські засоби. Алергія виникає переважно після введення терапевтичної дози препарату. Найчастіше реакція виникає після застосування антибіотиків (частіше пеніцилінової групи, а також макроліди, фторхінолони, хлорамфенікол, ко-тримоксазол) (~55%), нестероїдні протизапальні препарати (~25%), сульфаніламідні препарати (~10%), вітаміни та інші метаболічні засоби (~8%), місцеві анестетики, протисудомні засоби, барбітурати, вакцини, а також героїн.[4]
- Інфекції. Найчастіше причиною синдрому Стівенса — Джонсона серед вірусів є герпесвіруси, збудники кору, вірусних гепатитів, епідемічного паротиту, деяких ГРВІ. Серед бактерій часто спричинюють синдром Стівенса — Джонсона збудники туберкульозу, гонореї, туляремії, бруцельозу, сальмонельозу, а також єрсинії, мікоплазми. Причинами синдрому Стівенса — Джонсона можуть бути й грибкові інфекції (зокрема гістоплазмоз, кокцидіомікоз, трихофітія).[4][5]
- Онкологічні захворювання. Найчастіше причиною синдрому Стівенса — Джонсона серед онкологічних захворювань є карциноми та лімфоми.[5][6]
- У багатьох хворих не вдається встановити причину виникнення синдрому Стівенса — Джонсона. Такі випадки відносять до ідіопатичної форми синдрому Стівенса — Джонсона. За даними медичної літератури, від 25 до 50% випадків синдрому Стівенса — Джонсона можна класифікувати як ідіопатичні.[5]
Проводяться дослідження імовірності генетичних причин розвитку синдрому Стівенса — Джонсона. Ймовірно, що у результаті генетичних порушень в організмі пригнічується його природний захист, що призводить до ураження не тільки шкіри, а й кровоносних судин. Саме ці явища обумовлюють усі клінічні прояви синдрому Стівенса — Джонсона. Етіологія синдрому Стівенса — Джонсона відрізняється по віковій структурі. У дітей частіше синдром Стівенса — Джонсона виникає на фоні вірусних інфекцій. У дорослих синдром Стівенса — Джонсона виникає частіше при вживанні медикаментів, а також на тлі онкологічних захворювань.[5]
Патогенез
Патогенез синдрому Стівенса — Джонсона на сьогодні до кінця не прояснений. Важливу роль відводять розвитку у патогенезі захворювання імунокомплексних реакцій гіперчутливості ІІІ типу, хоча відкладання імунних комплексів у шкірі є неспецифічним і непостійним явищем. Вважають також, що у розвитку синдрому Стівенса — Джонсона беруть участь імуноопосередковані цитотоксичні реакції, які руйнують кератоцити, що виділяють чужорідні антигени. При синдромі Стівенса — Джонсона у шкірі підвищується рівень цитокіну — фактору некрозу пухлин, що стимулює апоптоз клітин епідермісу, або самостійно, або опосередковано через стимуляцію цитотоксичних Т-лімфоцитів. Апоптоз кератоцитів призводить до відшарування епідермісу від дерми, що обумлює клінічні прояви синдрому Стівенса — Джонсона і тяжкість його перебігу.[5]
Клінічні прояви

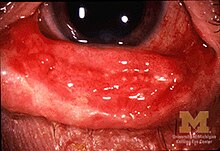
Синдром Стівенса — Джонсона частіше спостерігають у осіб молодого та середнього віку (20—40 років) та у дітей (але рідко — у дітей віком до 3 місяців)[6], частіше у чоловіків. Синдром Стівенса — Джонсона розвивається у хворих завжди раптово та зі швидким розвитком симптоматики. Спочатку відзначається загальна слабість, підвищення температури до 40° С, головний біль, тахікардія, артралгії, міалгії. Хворого може турбувати біль у горлі, кашель, діарея і блювання.[5] Ураження шкіри та слизових оболонок виникають раптово, максимально через добу.[6] Свербіж шкіри при синдромі Стівенса — Джонсона нехарактерний.[5] Ураження шкіри можна спостерігати на різних ділянках, але найбільш характерним симптомом є поява висипань на розгинальних поверхнях передпліч і гомілок, тилу китиць й стоп, обличчі, статевих органах, слизових оболонках.[4] Спочатку на шкірі з'являються плями, що перетворюються у папули, везикули та булли, іноді в уртикарні елементи або зливну еритему. Центральна зона висипань має вигляд пухирців, геморагій або некрозу; іноді у центрі висипань розміщений пухир із серозним або геморагічним вмістом. Пізніше висипання перетворюються у булли, під якими відшаровується епідерміс, що створює умови для швидкого інфікування шкіри.[5] Ураження слизової оболонки ротової порожнини характеризується появою пухирів великих розмірів, дефектів шкіри, що покриті плівками сіро-білого кольору, кірок із згустків запечених тканин і тріщин слизової оболонки. Спостерігають також ураження червоної облямівки губ. Ураження очей переважно перебігає у вигляді кон'юнктивіту, але після приєднання вторинної бактеріальної інфекції перебіг захворювання погіршується, можуть з'явитися дефекти і виразки кон'юнктиви, до захворювання може приєднатися вторинний кератит та іридоцикліт. При ураженні порожнини носа спостерігається риніт та носові кровотечі. Ерозивне ураження слизових оболонок сечостатевої системи може призводити до розвитку стриктур уретри у чоловіків та кровотеч із сечового міхура і вульвовагінітів у жінок.[4] У результаті генералізованого ураження слизової оболонки ротової порожнини та губ хворі, особливо діти, не можуть розмовляти й приймати їжу, що приводить до їх виснаження. Синдром Стівенса — Джонсона характеризується також появою гарячки, тахікардії, гіпотензії, у тяжких випадках — порушенням свідомості, судомами і комою. До симтомів захворювання може приєднатися гостра ниркова недостатність, пневмонія, інші вторинні бактеріальні інфекції, гостра печінкова недостатність. Летальність при синдромі Стівенса — Джонсона сягає 5—10%. Найчастішою причиною смерті хворих із синдромом Стівенса — Джонсона є сепсис.[5]
Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Лікування
Лікування синдрому Стівенса — Джонсона включає корекцію гіповолемії, проведення дезинтоксикації, попередження розвитку ускладнень, а також усунення дії та попередження повторного контакту із алергеном. Хворому відміняють усі препарати, крім необхідних за життєвими показаннями. У першу чергу хворому призначають гіпоалергенну дієту з винятком цитрусових, горіхів, риби, м'яса птиці, шоколаду, кави, спецій. У харчуванні хворих рекомендована протерта їжа та рясне інтенсивне пиття. Хворим, які не можуть самостійно вживати їжу, призначають парентеральне харчування. Проводять інфузійну терапію у великих об'ємах (до 6 літрів на добу) — розчини електролітів, сольові розчини, плазмозамінники. Застосовують парентерально глюкокортикоїди (ГКС) (з перерахунку на преднізолон 60—240 мг/добу).[4] Сучасні дослідження рекомендують застосування ГКС у дуже великих дозах не триваліше від 3-х діб (пульс-терапія), а тривале застосування гормональних препаратів при синдромі Стівенса — Джонсона погіршує прогноз захворювання.[5] Важливим моментом у догляді за хворими є обробка шкіри та слизових оболонок дезинфікуючими розчинами. Шкіру обробляють сольовими розчинами або розчином перекису водню. Порожнину рота обробляють дезинфікуючими розчинами на кшталт фураціліну.. Слизові оболонки сечостатевих органів обробляють дезинфікуючими розчинами, солкосериловою маззю або мазями із ГКС. На поверхню шкіри та слизових оболонок також наносять мазі з ГКС для місцевого застосування або комбіновані препарати, що включають ГКС і антибіотики. Обробку кон'юнктиви проводять очними краплями або очними гелями.[4] Для профілактики вторинних бактеріальних ускладнень застосовуються антибіотики. Застосування антибактеріальної терапії коригується визначенням чутливості мікрофлори. При виявленні метицилінрезистентного стафілокока застосовують лінезолід або ванкоміцин, при виявленні грамнегативної флори рекомендовано гентаміцин або цефтазидим.[5] Для профілактики повторних алергічних проявів та при проявах свербежу шкіри хворим призначають з певною обережністю антигістамінні препарати — клемастин, фенкарол, диметинден, цетиризин тощо. При вираженому больовому синдромі можуть застосовувати наркотичні анальгетики (морфін, фентаніл)[5]. Обов'язково використовують екстракоропоральну детоксикацію — плазмоферез, рідше — гемосорбцію. Найсучаснішим методом є введення імуноглобулінів, що містять природні анти-Fas-антитіла, які запобігають апоптозу кератоцитів.[5]
Примітки
- ↑ Clinical dermatology, fifth edition. Thomas P. Habif. Mosby, 2010.
- ↑ Ward KE, Archambault R, Mersfelder TL (2010). «Severe adverse skin reactions to nonsteroidal antiinflammatory drugs: A review of the literature». American Journal of Health-System Pharmacy 67 (3): 206–213. doi:10.2146/ajhp080603. PMID 20101062 (англ.)
- ↑ Dermatology, third edition, 2-volume set, edited by Jean L Bolognia MD, Joseph L Jorizzo MD, Julie V Schaffer, . Elsevier, 2012.
- ↑ а б в г д е http://www.lvrach.ru/2006/04/4533749 (рос.)
- ↑ а б в г д е ж и к л м н п http://www.mednovosti.by/journal.aspx?article=313 (рос.)
- ↑ а б в http://mdovidka.com/sindrom-stivensa-dzhonsona.html
Джерела
- Rook's Textbook of dermatology, eighth edition, edited by Tony Burns, Stephen Breathnach, Neil Cox and Christopher Griffiths in four volumes. Willey-Blackwell, 2010.
- Pediatric dermatology, fourth edition, 2-volume set, edited by Lawrence A. Schachner, Ronald C. Hansen. Mosby, 2011.
- Синдром Стівенса — Джонсона на сайті alergy.ru (рос.)
- Синдром Стівенса — Джонсона на сайті i-medic.com.ua