Ехінококоз
| Ехінококоз | |
|---|---|
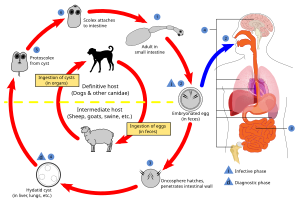 Життєвий цикл ехінокока | |
| Спеціальність | інфекційні хвороби і гельмінтолог[d] |
| Симптоми | біль у животі, гепатомегалія, схуднення, печія, нудота, блювання, кашель і кровохаркання |
| Причини | Ехінокок і E. granulosus |
| Метод діагностики | рентгенографія, рентгенографія грудної кліткиd, КТ, ультразвукове дослідження, МРТ, біопсія і ІФА |
| Ведення | хірургічна операція і Ендоскопічна хірургія |
| Препарати | альбендазол[1] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 1F73 |
| МКХ-10 | B67 |
| DiseasesDB | 4048 |
| eMedicine | med/629 med/1046 |
| MeSH | D004443 |
| | |
Ехінококо́з (лат. echinococcosis) — біогельмінтоз, який спричинює у людей личинкова стадія ціп'яка Echinococcus granulosus та характеризується хронічним перебігом з розвитком у печінці, іноді в легенях та інших органах, солітарних або множинних кистозних утворень. У тварин паразитує статевозріла форма цього гельмінта.
У світовій медичній літературі та МКХ 10-го перегляду в збірному терміні «Ехінококоз» (В.67) об'єднують 2 захворювання, що спричинюють різні види гельмінтів роду Echinococcus: гідатидозний ехінококоз чи просто ехінококоз (збудник — личинкова стадія Echinococcus granulosus) та альвеолярний ехінококоз (збудники — личинкові стадії Echinococcus multilocularis, Echinococcus vogeli та Echinococcus oligarthrus, які мають помітні відмінності в епідеміології, клінічних особливостях, діагностиці та лікуванні). В Україні ці інвазії традиційно називаються «ехінококоз» та «альвеококоз»
Історичні факти[ред. | ред. код]
Згадки про ехінококоз зустрічаються в працях Гіппократа, що описав ураження печінки як «печінка, що наповнена водою». 1782 року німецький зоолог, пастор Йоганн Геце описав морфологію ехінококової кісти, вказавши на те, що сколекси всередині неї нагадують такі у теніїд, та відніс інвазію до цестод. Термін «ехінокок» вперше був введений німецьким натуралістом К. А. Рудольфі в 1801 році. 1853 року німецький фізіолог та зоолог К. фон Сіболд продемонстрував, що ехінококовий міхур є личинковою стадією стрічкового гельмінта. Він згодував такого міхура, якого знайшов у овечій печінці, собаці і, через певний час, знайшов у собачому кишечнику статевозрілу особину. 1863 року німецький патолог Р. Найнун заразив собаку ехінококом, згодувавши їй ехінококову кісту з людської печінки, встановивши, таким чином, що личинкові стадії в овець та людей належать одному виду. У 1860-х роках французький лікар К. Дівайн вперше проаналізував перебіг ехінококозу у людей, зауваживши, що найчастіше паразитарні кісти локалізуються в них у печінці та легенях. 1869 року ісландський лікар Д. Х'яльтелін ґрунтовно описав клінічні симптоми при ехінококозі, відзначивши, що вони залежать практично не від людини, а від місця локалізації паразитарної кісти, її розмірів, й засвідчивши те, що навіть при великих розмірах, але особливій локалізації хворі дуже часто не помічають своєї хвороби. 1912 року італійський лікар Т. Кацоні запропонував шкірний тест для діагностики ехінококозу.
Актуальність[ред. | ред. код]
Збудник є космополітичним гельмінтом, ендемічні регіони існують на кожному континенті. Ехінококоз поширений у регіонах з розвиненим пасовищним скотарством (Центральна і Південна Америка, Близький Схід, Північна Африка, деякі країни південніше Сахари, Австралія, Нова Зеландія, Південно-Східна і Східна Європа, Росія, Закавказзя, Середня Азія, Китай). Часто реєструється в Україні. Останніми роками відзначається тенденція до поширення ехінококозу на нові території, раніше вільні від цієї інвазії. Щорічні показники захворюваності на 100 000 жителів варіюються в широких межах, від менш ніж 1 випадку (країни Західної Європи) до 220 (деякі райони Кенії). Також вважається, що щорічно в світі хворіють на ехінококоз до 1 млн людей. Згідно з даними ВООЗ у ендемічних регіонах рівень людської захворюваності на ехінококоз може досягати більше 50 на 100 000 людських років[2].
Етіологія[ред. | ред. код]
Збудник ехінококозу належить до роду Echinococcus, родини Taeniidae, класу Cestoidea, типу Plathelminthes. Життєвий цикл Echinococcus granulosus перебігає зі зміною двох хазяїв. Статевозрілі форми гельмінта (ехінококові ціп'яки) паразитують у тонкій кишці м'ясоїдних тварин — родин псових та котячих (собака, вовк, шакал, рись, куниця, тхір, гієна чи лисиця). Проміжними хазяями ехінокока (ехінококовий міхур) є вівці, буйволи, верблюди, коні, північні олені, свиня, деякі сумчасті, білки, зайці, а також люди.
Паразит завдовжки 2,2 — 5,4 мм, завширшки 0,25 — 0,8 мм, складається з грушоподібної голівки (сколексу) і 3—4 проглотид (які іноді називають члениками). Остання проглотида являє собою матку, яка містить від 400 до 800 запліднених яєць. Всередині дозрілого яйця розвивається шестигачковий зародок (онкосфера). Паразит прикріплюється до слизової оболонки кишки остаточного хазяїна за допомогою 4 присосок і гачків. Живлення паразита відбувається через поверхню тіла вмістом кишки. Тривалість його життя в кишках собак 5—6 місяців, інколи більше року. Голівка озброєна чотирма присосками і втяжним хоботком із подвійним ралом гачків. Після дозрівання яєць остання проглотида ехінокока відділяється і разом з випорожненнями потрапляє у довкілля. Для дальшого розвитку яйця повинні потрапити у травний канал проміжного хазяїна. Зараз відомо 47 видів ссавців, які є проміжними хазяями ехінокока.
Личинкова стадія, що зростає, розвивається і живе в організмі людини десятки років, представлена кістою округлої або овальної форми, яка заповнена рідиною. Утворюється ехінокок — кіста, що містить вторинні (дочірні) та третинні (внучаті) пухирці, в яких, в свою чергу, розміщуються по декілька сколексів. Зовнішня (гіалінова) оболонка кисти складається з безлічі концентричних пластин, що не містять клітин, зсередини вона вистелена зародковим шаром.
Виявлено 9 генотипів E. granulosus. Загальною їх ознакою (за винятком левиного генотипу) є те, що собаки слугують остаточними хазяями, але генотипи демонструють декілька відмінностей у географічному розподілі, морфології дорослих особин і метацестод, часу дозрівання у кінцевих хазяях, органної локалізації метацестод і виробництві протосколекса. Слід підкреслити, що щонайменше сім з дев'яти генотипів E. granulosus є заразними для людини. У глобальному масштабі більшість випадків у людей припадає на овечий генотип E. granulosus. Разом з тим не виключається, що буйволячий та конячий генотипи є окремими видами ехінокока.
Епідеміологічні особливості[ред. | ред. код]
Основне джерело інвазії — собаки, іноді — інші представники сімейства псових і котячих. Зрілі членики паразита і онкосфери виділяються з фекаліями інвазованих тварин. Проміжний хазяїн, у тому числі людина, заражається через рот при контакті з інвазованими собаками, а також через забруднені яйцями паразита предмети побуту, ягоди, землю, траву. Яйця дуже стійкі в зовнішньому середовищі, зберігаючись навіть взимку протягом 6 місяців. Собаки інвазуються ехінококом при поїданні внутрішніх органів тварин (проміжних хазяїв), уражених кистами паразита (наприклад, печінки вівці). Людина — біологічний тупик і в поширенні інвазії участі не бере. Ехінококоз є професійною хворобою пастухів, власників нартових собак, стригалів овець, вовна яких буває забруднена яйцями паразита.
Поширення[ред. | ред. код]
Основну роль у підтриманні кругообігу ехінокока відіграють собаки і сільськогосподарські тварини (вівці, свині, велика рогата худоба). Зараження ехінококом овець і великої рогатої худоби відбувається переважно на пасовищах внаслідок поїдання разом з травою члеників і яєць ехінокока, які розсіюються вартовими собаками. Попадання яєць ехінокока в організм свиней відбувається при випасі їх на подвір'ях населеного пункту, при поїданні ними фекалій заражених блукаючих та дворових собак.
Собаки уражаються ехінококозом при поїданні печінки, легень та інших органів хворих на нього сільськогосподарських тварин. Яйця ехінокока здатні тривалий час зберігатись у навколишньому середовищі.
Онкосфери не втрачають заразності упродовж 1 місяця в ґрунті у затінку при температурі 10 °C — 26 °C. У сіні при температурі від мінус 2 °C до мінус 20°С вони залишаються життєздатними протягом 1—6 міс. На поверхні ґрунту на сонці при температурі від 18 °C до 50 °C онкосфери знезаражуються через 1—2 доби, у воді при температурі від плюс 18 °C — до мінус 20 °C — гинуть через 12 діб.
Зрілі проглотиди ехінокока, виділені з кишок собаки, здатні розповзатись на значні відстані. Яйця, звільнені під час руху члеників, прикріпляються до стеблин трави і довгий час зберігають заразність. Активний рух зрілих члеників ехінокока з прямої кишки спричинює у собаки сильний свербіж навколо заднього проходу, примушуючи лизати це місце, що призводить до забруднення шерсті яйцями. При близькому контакті з таким собакою у побуті (погладжуванні, цілуванні тощо) людина забруднює руки яйцями ехінокока і може занести їх через рот у свій організм.
Яйця ехінокока забруднюють вовну в овець на пасовищі, коли лежать на зараженій ними траві. Це створює небезпеку зараження людей, які доглядають овець, особливо під час стрижки їх.
Патогенез[ред. | ред. код]
У кишках людини з яєць ехінококів звільняються онкосфери, які проникають в стінку кишечника, де більшість личинок затримується і заглиблюється в слизову оболонку тонкої кишки. Потім онкосфера проникає через лімфатичні і венозні судини в систему ворітної вени, внаслідок цього більшість зародків ехінокока заносяться з течією крові насамперед у печінку, де вони в більшості випадків затримуються і розвиваються в ехінококові кисти. Інші зародки долають печінковий бар'єр через нижню порожнисту вену і правий шлуночок серця потрапляють у легені, де частина онкосфер затримується. У капілярах легенів, частина потрапляє у велике коло кровообігу і може бути занесена в решту органів і тканин проміжного хазяїна. Тому частіше за інші органи ехінокок уражає печінку (в 44-85 % випадків), легені (10 % випадків), значно рідше нирки, селезінку, головний мозок, м'язи, тощо. Можлива комбінація уражень, часто поєднання кіст у печінці та легенях.
Приблизно через 5 днів після прийому яєць метацестод являє собою невеликий везикул (діаметром від 60 до 70 мкм), що складається з внутрішнього клітинного (зародковий шар) і зовнішнього безклітинного шарів. Ця кіста (ендоциста) поступово розширюється і індукує гранулематозну реакцію хазяїна, після чого відбувається фіброзна реакція тканини і утворення зовнішнього шару сполучної тканини (перицист). Розмір кіст в організмі людини дуже варіює і зазвичай коливається в межах від 1 до 15 см, але також можуть утворюватися значно більші кісти (> 20 см у діаметрі). Перетворення онкосфери в кісту триває в тканинах близько 10 місяців, до цього часу навколо кісти формується чітко видна фіброзна капсула. В ураженому органі може розвиватися одна кіста (солітарні ураження) або кілька (множинний ехінококоз). Ехінококова кіста зростає експансивно, відсуваючи і здавлюючи тканини хазяїна, які атрофуються і некротизуються. Сенсибілізуючий вплив мають паразитарні антигени, особливо виражений при множинному ехінококозі. Цей процес лежить в основі анафілактичного шоку, що виникає при розриві кисти. Внаслідок розриву первинної кісти вторинні та третинні можуть засіяти інші органи та тканини, як це відбувається при метастазуванні злоякісних пухлин.

Сформована ехінококова киста має складну будову. Всередині зазвичай заповнюється прозорою рідиною (гідратидна рідина), зовні вона вкрита щільною багатошаровою оболонкою. Під цією оболонкою розміщується тонка внутрішня зародкова оболонка, з якої утворюються капсули зі сколексами, дочірні кисти. Внаслідок реактивних процесів, що виникають у тканинах, навколо паразита утворюється фіброзна капсула, яка закриває ззовні ехінококову кисту. Між фіброзною капсулою і хітиновою оболонкою є простір (щілина), через який відбувається обмін речовин між кистою і її носієм. З крові хазяїна паразит отримує необхідні для розвитку поживні речовинні і виводить в його організм продукти обміну речовин. Росте ехінококова киста повільно, живе в організмі хазяїна десятиріччями. Загибель кисти може настати при розриві її оболонки, проникненні в неї мікроорганізмів, хімічних речовин тощо. Природна загибель (від старості) паразита буває рідко. Шкідлива дія паразита полягає в отруєнні організму людини продуктами його обміну і механічному тиску ехінококової кисти на навколишні тканини й органи. Ступінь тяжкості перебігу ехінококозу залежить від місця розвитку (локалізації) і розміру кисти.
Клінічні прояви[ред. | ред. код]
У МКХ 10-го перегляду включено:
- Інвазія печінки, яку спричинює Echinococcus granulosus (В67.0)
- Інвазія легенів, яку спричинює Echinococcus granulosus (В67.1)
- Інвазія кісток, яку спричинює Echinococcus granulosus (В67.2)
- Інвазія іншої локалізації і множинний ехінококоз, яку спричинює Echinococcus granulosus (В67.3)
- Інвазія, яку спричинює Echinococcus granulosus, не уточнена (В67.4)
- Ехінококоз печінки, не уточнений (В67.8)
- Ехінококоз інших органів та не уточнений (В67.9)
Перші ознаки ехінококозу можуть з'явитися за кілька років і навіть десятиліть після зараження. Хвороба в неускладнених випадках має прихований перебіг і може бути виявлена випадково (при флюорографії, ультразвуковому дослідженні, магнітно-резонансній томографії, комп'ютерній томографії) або при цілеспрямованому обстеженні (в осередках) при відсутності клінічних проявів (доклінічна стадія ехінококозу). У клінічно виражених стадіях перебіг ехінококозу залежить від локалізації кіст, їхніх розмірів, швидкості розвитку, ускладнень, варіантів поєднаного ураження органів, реактивності організму хазяїна. Вагітність, тяжкі інтеркурентні захворювання, імунодефіцитні стани, аліментарні порушення сприяють більш тяжкому перебігу хвороби, швидкому зростанню кіст, схильності до розривів і дисемінації збудника. У інвазованих, які не є корінними жителями осередків інвазії, частіше спостерігається тяжкий перебіг захворювання. При локалізації кісти в печінці біль може бути схожим з таким при холециститі. Відзначається схуднення, зниження апетиту, печія, відрижка, блювання. Прояви ехінококозу легень також визначаються локалізацією кісти. Навіть невелика кіста, розташована поблизу плеври, рано виявляє себе больовим синдромом, а при локалізації у бронхіальному стовбурі клінічні симптоми проявляються кашлем, кровохарканням. Іноді зустрічаються ехінококоз головного мозку, середостіння, молочної залози, кишечника, вкрай рідко — кісток, підшкірної клітковини.
Ехінококоз печінки[ред. | ред. код]


При ехінококозі печінки часто тривалий час проявів немає, іноді хворі скаржаться на ниючий або свердлячий біль у правому підребер'ї, під грудьми, в правому плечі, спині. Пізніше з'являється біль (коліки) в нижніх бокових відділах грудної клітки, утруднене дихання. Ехінокок у печінці росте повільно і прояви хвороби виникають переважно в період, коли кіста досягає значних розмірів. Ехінококоз печінки може ускладнюватись нагноєнням, а також прориванням кисти в сусідні тканини та органи. Найчастіше ехінококову кисту прориває в очеревину. Це призводить до осіменіння сколексами очеревини і розвитку в ній багатьох ехінококових кист.
Ехінококоз легень[ред. | ред. код]

Ехінококоз легень тривалий час перебігає без ознак хвороби. Проявляється захворювання відчуттям тяжкості в грудях, сухим тривалим кашлем, кровохарканням, потім спостерігається вип'ячування відповідної половини грудної клітини, задишка. Проривання ехінококового пухиря з легень найчастіше відбувається в бронхи. Тоді виникають блювання, болючий судорожний кашель, кровохаркання, під час яких можливе видалення через рот вмісту кисти. У цьому разі хворий одужує. При прориванні в плевру з'являться сильний біль у боці, розвивається плеврит. Проривання ехінококової кисти в сусідні тканини і органи веде до тяжких ускладнень і навіть до смерті.
Ускладнення[ред. | ред. код]
Нерідкі нагноєння кисти, що супроводжуються посиленням болю, гарячкою, гіперлейкоцитозом. Можливі холангіти, розкриття кисти в черевну й плевральну порожнину з розвитком перитоніту, плевриту, бронхо-печінкових, плевро-печінкових нориць. Здавлювання жовчних проток призводить до холестатичної жовтяниці, іноді — до біліарного цирозу печінки. При здавлюванні судин портальної системи виникає портальна гіпертензія з розвитком асциту. Ураження легень може ускладнюватися повторними легеневими кровотечами, серцевою недостатністю. Найбільш тяжким ускладненням є розрив кисти, який супроводжується різким больовим синдромом та проявами алергічної реакції різного ступеня виразності, аж до розвитку анафілактичного шоку. Прогноз для життя часто несприятливий.
Діагностика[ред. | ред. код]
Виявляється непостійна еозинофілія (до 15 %), підвищення ШОЕ. При біохімічному дослідженні виявляється диспротеїнемія зі зниженням альбумінів, протромбіну і зростанням γ-глобулінів, збільшуються показники тимолової проби, С-реактивного білка. При значному кістозі печінки дещо підвищена активність амінотрансфераз, більше — активність лужної фосфатази.
Променеві (рентгенологічні, ультразвукові), радіоізотопні (сканування, сцінтіографія) методи обстеження і, особливо, комп'ютерна та магнітно-резонансна томографія дозволяють оцінити локалізацію, поширеність процесу, наявність поширення кіст у різні органи. При рентгенологічному дослідженні легень неускладнена ехінококова кіста виявляється у вигляді округлої тіні з чіткими контурами. При прориві кісти в бронх і її частковому дренуванні видно округлу тінь з рівнем рідини, іноді, двоконтурні стінки, відшарування хітиновою оболонки. Кальцифіковані кісти виявляються у вигляді округлої тіні з щільною стінкою. УЗД дозволяє виявити ехінококові кисти печінки у вигляді ехонегативних утворень з чіткими контурами, оцінити вміст (наявність перегородок, вторинних та третинних міхурців, суспензії), визначити розміри, топографію, а також ускладнення (відшарування оболонок кисти, запальна інфільтрація навколо та ін.). 2003 року ВООЗ запропонувала стандартизовану класифікаційну схему ультразвукових змін, покликану сприяти досягненню єдиних стандартів діагностики та лікування. Ця класифікація мала важливі наслідки для прогнозування клінічного прийняття рішень. Згідно з нею СЕ1 і СЕ2 — активні кісти, що містять життєздатні особини. CE3 поділяється на CE3a (відірвана ендоциста) і CE3b (основна кіста з дочірніми). КТ та МРТ — найбільш інформативні методи діагностики, що дозволяють чітко виявити вогнища ураження, їхній характер, розміри, топографію, наявність ускладнень (розпад, кальцифікація, проростання до сусідніх органів, великих судин тощо). Лапароскопія має обмежене значення.
Тонкоголкова аспіраційна біопсія печінкової кісти, що виконується під ультразвуковим контролем і протигельмінтним захистом, є в цілому безпечною і діагностично корисною для диференціації ехінококозу, гепатокарциноми або абсцесу. Це може бути доцільним у випадках, коли не виявляються антитіла проти ехінококу чи киста має невідповідний вигляд при застосуванні променевих методів дослідження. Дочірні везикули часто численні й можуть бути знайдені навіть у інфікованих бактеріями та / або дегенеруючих ехінококових кістах.
Специфічна діагностика[ред. | ред. код]
Проводяться дослідження фрагментів гельмінтів у харкотинні, дуоденальному вмісті, калі у випадку прориву кіст у просвіт порожнистих органів, операційного або секційного матеріалу. Використовують імуноферментний аналіз (ІФА) з дослідженням різного класу антитіл з метою як діагностики інвазії, так й контролю успішності лікування, при обстеженні населення в осередках хвороби. Але залежно від використовуваної тест-системи та інших параметрів, приблизно 10 % пацієнтів з печінковим ехінококозом і 40 % з легеневим не виробляють сироваткових антитіл IgG і виявляють хибнонегативні результати. При ехінококозі головного мозку або очей, при кальцинації кісти часто відсутній титр антитіл або він низький. У дітей до 15 років вироблення антитіл слабке. Для виявлення антитіл до ехінококозу не існує стандартного, високочутливого та специфічного серологічного тесту. Часто спостерігаються перехресні серологічні реакції, спричинені нецестодними гельмінтами.
Лікування[ред. | ред. код]
| Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
При неускладненому ехінококозі печінки можливе медикаментозне лікування, препаратом вибору є альбендазол. Показаннями для призначення альбендазолу при ехінококозі є: розрив кісти, протирецидивне лікування після видалення кісти, невеликі кісти (до 5 см), у тому числі множинні, наявність протипоказань для оперативного лікування. Препарат застосовують в дозі 10 мг/кг протягом 4 тижнів, загалом до 3-5 курсів з невеликими перервами між ними. Протирецидивне лікування після видалення кісти передбачає призначення 2-4 курсів альбендазолу. Інтервал між курсами в цій ситуації становить 2-4 тижні. В інших випадках терапію проводять протягом 18 місяців і більше (9-10 курсів і більше).
При рецидиві або поширеному процесі показано оперативне лікування. Одиночна кіста може бути вилучена або дренована під контролем УЗД з введенням всередину її 95 % етилового спирту з мебендазолом. Так саме введення спирту всередину кісти слід робити тоді, коли ехінококова кіста за даними УЗД під дією альбендазола загинула, але не скоротилася і зберегла свої розміри.
Ні хірургічне втручання, ні консервативна терапія загалом не ефективні для кісткового, особливо хребцевого, ехінококозу. Хірургічне лікування ехінококозу серця можуть бути ризикованими, і є дуже мало досвіду використання альбендазолу при цій локалізації.
Іноді після знешкодження і видалення ехінококової кісти будь-де може розвинутися одна або кілька нових кіст в інших органах. Можливо це відбувається тому, що зростання деяких кіст може пригнічуватися наявністю основної кісти.
Профілактика[ред. | ред. код]
Ретельне дотримання правил особистої гігієни при утриманні собак, догляді за тваринами. Проводиться планова дегельмінтизація собак, вибракування і знищення інвазованих туш домашніх тварин. Здійснюється планова диспансеризація контингентів підвищеного ризику в ендемічних районах. Хворі на ехінококоз після оперативного і/або протигельмінтного лікування залишаються під наглядом лікаря не менше 5 років. Контрольне обстеження проводять 1-2 рази на рік, воно включає рентгенологічне дослідження легенів, УЗД органів черевної порожнини, ІФА. Наразі створено вакцину для проведення специфічної профілактики ехінококозу у проміжних хазяїв (вівці, велика рогата худоба).
ВООЗ працює над затвердженням у 2020 році ефективної програми боротьби з ехінококозом.
Див. також[ред. | ред. код]
Примітки[ред. | ред. код]
- ↑ NDF-RT
- ↑ англ. In endemic regions, human incidence rates for cystic echinococcosis can reach more than 50 per 100 000 person-years WHO. Fact Sheets. Echinococcosis. Key facts. 24 May 2019 [1] [Архівовано 17 квітня 2019 у Wayback Machine.]
Джерела[ред. | ред. код]
- Інфекційні хвороби (підручник) (за ред. О. А. Голубовської). — Київ: ВСВ «Медицина» (2 видання, доповнене і перероблене). — 2018. — 688 С. + 12 с. кольор. вкл. (О. А. Голубовська, М. А. Андрейчин, А. В. Шкурба та ін.) ISBN 978-617-505-675-2 / С. 199—202
- Возіанова Ж. І. Інфекційні і паразитарні хвороби: В 3 т. — К.:"Здоров'я", 2008. — Т.1.; 2—е вид., перероб. і доп. — 884 с. ISBN 978-966-463-012-9 / С. 782—790
- А. М. Бронштейн, А. К. Токмалаев. Паразитарные болезни человека. Протозоозы и гельминтозы. — Москва. Изд-во Российского Университета Дружбы Народов. — 2004 г. — 206 с. ISBN 5-209-01361-8 (рос.)
- Паразитарные болезни человека (Шабловская Е. А., Падченко И. К., Мельник М. Н. и др.). — К.:Здоров'я, 1984. — 160 с. (рос.)
- А. М. Зюков за участі Б. Я. Падалки. Гострі інфекційні хвороби та гельмінтози людини. — 2е вид., доп. — Державне медичне видавництво УРСР. Київ. — 1947 р.— 394 с./ С. 373—376
- В. О. Булгаков. О. П. Данько. «Хвороби, що передаються від тварини людям.» Київ. «Здоров'я». 1989.
- Golubovska O., Shkurba A., Kondratiuk L. Case Report of Combined Echinococcosis: Diagnostic and Treatment Peculiarities. Клиническая инфектология и паразитология (международный научно-практический журнал). 2019. том 8, № 2. С. 254-258 (англ.)
- Enrico Brunetti, Carlo Filice Echinococcosis Hydatid Cyst. Updated: Dec 05, 2018 Medscape. Drugs & Diseases. Infectious Diseases (Chief Editor: Burke A Cunha) [2] (англ.)
- WHO. Fact Sheets. Echinococcosis. Key facts. 24 May 2019 [3] [Архівовано 17 квітня 2019 у Wayback Machine.] (англ.)
- Johannes Eckert, Peter Deplazes Biological, Epidemiological, and Clinical Aspects of Echinococcosis, a Zoonosis of Increasing Concern Clin Microbiol Rev. 2004 Jan; 17(1): 107—135. (англ.)
Посилання[ред. | ред. код]
| Вікісховище має мультимедійні дані за темою: Category:Echinococcus |
- CDC Parasites — Echinococcosis (англ.)
- WHO. Echinococcosis [Архівовано 16 березня 2014 у Wayback Machine.] (англ.)
- Ехінококоз (англ.) [недоступне посилання]
- Ехінококоз
- Ехінококоз печінки
- Народна медицина. Симптоми, лікування та профілактики ехінококозу
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|