Забуті хвороби: відмінності між версіями
| [перевірена версія] | [перевірена версія] |
Шкурба Андрій Вікторович перейменував сторінку з Забуті хвороби на Забуті тропічні хвороби: так згідно ВООЗ та міжнародних консенсу... |
почав редакцію згідно правильності перекладу та нових даних медицини. Прошу, поки не зніму шаблон про редагування, нічого не робити. |
||
| Рядок 1: | Рядок 1: | ||
{{Пишу|[[Користувач:Шкурба Андрій Вікторович|АВШ]] ([[Обговорення користувача:Шкурба Андрій Вікторович|обговорення]]) 17:42, 12 червня 2016 (UTC)}} |
|||
#ПЕРЕНАПРАВЛЕННЯ [[Забуті тропічні хвороби]] |
|||
[[Файл:Chagoma.jpg|thumb|Хлопець з [[Панама (місто)|Панами]] з [[Хвороба Шагаса|хворобою Шагаса]]. Вона проявляється у вигляді гострої інфекції з припухлістю одного ока (шагома).]] |
|||
'''Забу́ті тропі́чні хворо́би''' ({{lang-en|neglected tropical diseases}}) — група різноманітних з медичної точки зору [[Тропічні хвороби|тропічних інфекційних хвороб]], особливо поширених у популяціях, що мають низький рівень доходів і обмежені територією деяких районів [[Африка|Африки]], [[Азія|Азії]], [[Північна Америка|Північної]] та [[Південна Америка|Південної]] Америки. Їх спричинюють різні патогенні мікроорганізми, таки як [[Вірус|віруси]], [[бактерії]], [[гельмінти]] і [[найпростіші]]. Різні організації визначають список захворювань по-різному. [[Всесвітня організація охорони здоров'я|Всесвітня організація охорони здоров'я (ВООЗ)]] вважає, що такими слід визнати 17 окремих або груп [[Інфекційні захворювання|інфекційних хвороб]].<ref name="WHO - neglected tropical disease">WHO. Media centre WHO urges governments to increase investment to tackle neglected tropical disease [http://www.who.int/mediacentre/news/releases/2015/neglected-tropical-diseases/en/]</ref> У країнах Африки на південь від Сахари ці захворювання мають такий самий вплив, як [[малярія]] і [[туберкульоз]].<ref>{{cite journal |author=Hotez PJ, Kamath A |title=Neglected Tropical Diseases in Sub-Saharan Africa: Review of Their Prevalence, Distribution, and Disease Burden |journal=PLoS Negl Trop Dis |volume=3 |issue=8 |pages=e412 |year=2009 |doi=10.1371/journal.pntd.0000412 |pmid=19707588 |editor1-last=Cappello |editor1-first=Michael |pmc=2727001}}</ref> Деякі з цих хвороб мають профілактичні заходи або засоби лікування, доступні в розвинених країнах світу, але недоступні в менш забезпечених районах. У деяких випадках лікування є відносно недорогим. Наприклад, для лікування деяких [[Шистосомоз|шистосомоз]]ів необхідно 0,20 доларів на одну дитину на рік.<ref>{{cite web|url=http://www.npr.org/templates/story/story.php?storyId=7806977 |title=Making the Case to Fight Schistosomiasis|publisher=[[National Public Radio]]|accessdate=2008-12-01}}</ref> Проте, контроль забутих хвороб, за оцінками, буде потребувати фінансування в розмірі від 2 до 3 млрд доларів протягом найближчих п'яти-семи років.<ref>{{cite journal |author=Hotez PJ |title=How To Cure 1 Billion People? — Defeat Neglected Tropical diseases |journal=[[Scientific America]] |volume=302 |issue=1 |pages=90–4, 96 |date=January 2010 |pmid=20063641 |url=http://www.scientificamerican.com/article/a-plan-to-defeat-neglected-tropical-diseases/ |doi=10.1038/scientificamerican0110-90}}</ref> |
|||
Ці захворювання контрастують з трьома великими захворюваннями ([[Вірус імунодефіциту людини|ВІЛ]] / [[СНІД]], [[туберкульоз]] та [[малярія]]), які зазвичай отримують більше фінансування для наукових досліджень та лікування. Забуті хвороби також можуть зробити ВІЛ / СНІД та туберкульоз більш смертоносними.<ref>{{cite web|publisher=SciDev.Net|title=Beat neglected diseases to fight HIV, TB and malaria| author=Mike Shanahan|date=31 January 2006 |url=http://www.scidev.net/News/index.cfm?fuseaction=readNews&itemid=2629&language=1}}</ref> Тим не менш, деякі фармацевтичні компанії взяли на себе зобов'язання пожертвувати всі необхідні ліки, і масову дегельмінтизацію успішно провели в ряді країн.<ref>{{cite journal |author=Reddy M, Gill SS, Kalkar SR, Wu W, Anderson PJ, Rochon PA |title=Oral drug therapy for multiple neglected tropical diseases: a systematic review |journal=JAMA |volume=298 |issue=16 |pages=1911–24 |date=October 2007 |doi=10.1001/jama.298.16.1911 |pmid=17954542 |url=http://jama.jamanetwork.com/article.aspx?doi=10.1001/jama.298.16.1911 |ref={{harvid|Reddy|Gill|2007}}}}</ref> Однак такі дії за відсутності попередження заражень не мають тривалого успіху. |
|||
Сімнадцять забутих тропічних хвороб є пріоритетними для [[Всесвітня організація охорони здоров'я|ВООЗ]]. Ці хвороби поширені в 149 країнах, на які припадає понад 1,4 млрд людей (в тому числі понад 500 мільйонів дітей)<ref>http://www.dndi.org/</ref>, вони збіднюють економіку країн, що розвиваються на мільярди доларів щороку.<ref name="who.int">http://www.who.int/neglected_diseases/about/en/</ref> Кількість смертей, викликаних забутими хворобами, зменшилася від 204000 в 1990 році до 142000 у 2013 році.<ref name=GBD204>{{cite journal|last1=GBD 2013 Mortality and Causes of Death|first1=Collaborators|title=Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013.|journal=Lancet|date=17 December 2014|pmid=25530442|doi=10.1016/S0140-6736(14)61682-2|volume=385|issue=9963|pages=117–71|pmc=4340604}}</ref> Із 17, 2 планується викорінити ([[дракункульоз]] — до 2015 року<ref>Поки не здійснено.</ref>, [[фрамбезія]] — до 2020), ще 4 — ліквідувати ([[Трахома|осліплююча трахома]], [[африканський трипаносомоз]] людини, [[лепра]], лімфатичний філяріоз — до 2020).<ref name="who.int"/> Станом на кінець 2015 року, було зафіксовано лише 22 випадки [[Дракункульоз|дракункульозу]].<ref>{{cite web|title=Guinea Worm Disease: Worldwide Case Totals|url=http://www.cartercenter.org/health/guinea_worm/case-totals.html|website=The Carter Center|accessdate=15 January 2016}}</ref> |
|||
== Список хвороб == |
|||
Існують деякі суперечки між ВООЗ, основним центром контролю та моніторингу захворювань і експертами з інфекційних захворювань щодо того, які захворювання варто класифікувати як забуті тропічні хвороби. ВООЗ вважає, що цей список мають скласти 17 окремих або груп інфекційних хвороб — [[гарячка денге]], [[сказ]], [[трахома]], [[виразка Бурулі]], [[фрамбезія]], [[проказа]], [[хвороба Шагаса]], [[сонна хвороба]], [[лейшманіоз]]и, [[теніази]] та [[цистицеркоз]], [[дракункульоз]] (хвороба, яку спричинює ришта), [[ехінококоз]], породжені вживанням їжі трематодози ([[клонорхоз]], [[опісторхоз]], який спричинює ''Opisthorchis viverrini'', [[фасціольоз]]), [[лімфатичні філяріїдози]], [[онхоцеркоз]] (річкова сліпота), [[шистосомоз]]и, [[міцетома]] (мадурська стопа), [[гельмінтози]], які спричинюють [[Гельмінти#Класифікація гельмінтів, що спричинюють захворювання у людей, за особливостями життєвого циклу|геогельмінти]] ([[анкілостомоз]], [[стронгілоїдоз]], [[аскаридоз]], [[трихоцефальоз]], тощо).<ref name="WHO - neglected tropical disease" /><br/>А от Стів Фізі, дослідник забутих тропічних хвороб, відзначає лише 13 забутих тропічних хвороб: [[виразка Бурулі]], [[хвороба Шагаса]], [[дракункульоз]], [[анкілостомоз]], [[африканський трипаносомоз]] людини, [[лейшманіоз]]и, [[проказа]], [[лімфатичні філяріїдози]], [[онхоцеркоз]], [[шистосомоз]]и, [[трахома]], [[аскаридоз]], [[трихоцефальоз]].<ref name=":0">{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/20007668|title=Neglected tropical diseases|last=Feasey|first=Nick|last2=Wansbrough-Jones|first2=Mark|last3=Mabey|first3=David C. W.|last4=Solomon|first4=Anthony W.|date=2010-01-01|pages=179–200|work=British Medical Bulletin|volume=93|doi=10.1093/bmb/ldp046|issn=1471-8391|pmid=20007668|accessdate=2016-03-24}}</ref><br/>А. Фенвік визнає 12 «основних» забутих тропічних хвороб : [[аскаридоз]], [[виразка Бурулі]], [[хвороба Шагаса]], [[дракункульоз]], [[африканський трипаносомоз]] людини, [[лейшманіоз]], [[лепра]], лімфатичний філяріоз, [[онхоцеркоз]], [[шистосомоз]], [[трахома]] і [[трихоцефальоз]].<ref name=":1">{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/22325616|title=The global burden of neglected tropical diseases|last=Fenwick|first=A.|date=2012-03-01|pages=233–236|work=Public Health|volume=126|doi=10.1016/j.puhe.2011.11.015|issn=1476-5616|pmid=22325616|issue=3|accessdate=2016-03-24}}</ref> |
|||
Ці захворювання є результатом впливу чотирьох різних типів причинних патогенів: (I) [[Найпростіші|найпростіших]] (хвороба Шагаса, африканський трипаносомоз людини, лейшманіоз); (II) [[Бактерії|бактерій]] (виразка Бурулі, проказа, трахома); (III) [[Гельмінти|гельмінтів]] (цистицеркоз / теніази, дракункульоз, ехінококоз, лімфатичний філаріоз, онхоцеркоз, шистосомоз); (IV) [[Вірус|вірусів]] (денге і чикунгунья, сказ). |
|||
Всесвітня організація охорони здоров'я ([[Всесвітня організація охорони здоров'я|ВООЗ]]) визнає сімнадцять захворювань, перелічених нижче, забутими тропічними хворобами.<ref>{{Cite web|url=http://www.who.int/neglected_diseases/diseases/en/|title=World Health Organization|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> |
|||
=== Виразка Бурулі === |
|||
Поширеність [[Виразка Бурулі|виразки Бурулі]] невідома.<ref name=":0" /> Ризик смертності є низьким, хоча вторинні інфекції можуть призвести до смерті.<ref name=":2">{{Cite web|url=http://www.who.int/buruli/en/|title=Buruli Ulcer|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Захворювання спричиняє каліцтво, інвалідність і ураження шкіри, яких можна запобігти шляхом раннього лікування.<ref name=":2" /> Захворювання викликане бактеріями<ref name=":2" />, лікується антибіотиками і хірургічним втручанням.<ref name=":2" /> Виразка Бурулі поширена в Африці, Азії і Латинській Америці.<ref>{{Cite web|url=http://www.who.int/buruli/country/en/|title=Buruli ulcer endemic countries|website=www.who.int|accessdate=2016-03-24}}</ref> Симптоми: набряки і ураження шкіри.<ref name=":2" /> |
|||
{{Докладніше1|[[Виразка Бурулі]]}} |
|||
=== Гарячка денге і чикунгунья === |
|||
50-100 млн випадків інфікування [[Гарячка денге|вірусом денге]] реєструють щорічно.<ref name=":5">{{Cite web|url=http://www.who.int/denguecontrol/human/en/|title="Dengue Control"|website=www.who.int|accessdate=2016-03-24}}</ref> Гарячка денге, як правило, не є смертельною, але інфікований одним з чотирьох серотипів вірусу денге може пізніше стати більш вразливим перед зараженням іншими серотипами, що може призвести до ураження потенційно смертельною хворобою — тяжкою гарячкою денге.<ref name=":5" /> Гарячку денге спричинює флававірус і поширюється вона, в основному, через укус комара ''A.аegypti''.<ref name=":5" /> Ніякого лікування від класичної гарячки денге або тяжкої гарячки денге станом на 2016 рік не існує.<ref name=":5" /> |
|||
{{Докладніше1|[[Гарячка денге]]}} |
|||
Чикунгунья — вірусне захворювання, яке спричинює тогавірус. Симптоми можуть бути сплутані з денге і включають гарячку, висип, біль в суглобах і набряк. Вірус передають комарі ''А.albopictus'' і ''A.аegypti''. Захворювання зустрічається переважно в Африці і Азії.<ref>{{Cite web|url=http://www.who.int/denguecontrol/arbo-viral/other_arboviral_chikungunya/en/|title=Chikungunya|website=www.who.int|accessdate=2016-03-24}}</ref> |
|||
=== Дракункульоз === |
|||
У 2014 році зафіксовано 126 випадків [[дракункульоз]]у, в той час як у 2012 році було зафіксовано 512 випадків,<ref name=":6">{{Cite web|url=http://www.who.int/dracunculiasis/en/|title=Dracunculiasis (Guinea-worm disease)|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> а у 1986 — 3500000.<ref>{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/20449943|title=Dracunculiasis eradication - global surveillance summary, 2009|date=2010-05-07|pages=166–176|work=Relevé Épidémiologique Hebdomadaire / Section D'hygiène Du Secrétariat De La Société Des Nations = Weekly Epidemiological Record / Health Section of the Secretariat of the League of Nations|volume=85|issn=0049-8114|pmid=20449943|issue=19|accessdate=2016-03-24}}</ref> Хвороба не смертельна, але може призвести до місяців бездіяльності.<ref name=":6" /> Вона викликана вживанням води, забрудненої водяними блохами, що заражені ріштою.<ref name=":6" /> Її, зазвичай, лікують добровольці із ВООЗ, які промивають та перев'язують рани, спричинені хробаками, а також повертаються протягом дня, щоб витягнути хробака ще на кілька [[Дюйм|дюймів]].<ref name=":6" /> Приблизно через рік після зараження формується болючий пухир, і один або декілька черв'яків виходять назовні. Черви можуть бути до 1 метра завдовжки.<ref name=":6" /> Дракункульозу можна уникнути шляхом фільтрації води, негайного виявлення і запобігання поширення хвороби, обробки ставків з ларвіцидами. Програма ліквідації скоротила поширення.<ref name=":6" /> Станом на 2014 рік, залишилося чотири [[Ендемік|ендемічних]] країни: [[Чад]], [[Ефіопія]], [[Малі]] і [[Південний Судан]].<ref name=":6" /> |
|||
{{Докладніше1|[[Дракункульоз]]}} |
|||
=== Ехінококоз === |
|||
Шанси захворіти на [[ехінококоз]] вище в сільській місцевості, і є більше мільйона людей, інфікованих на даний момент.<ref>{{Cite web|url=http://www.who.int/echinococcosis/en/|title=Echinococcosis|website=www.who.int|accessdate=2016-03-24}}</ref> Альвеолярний ехінококоз смертельний, якщо його не лікувати.<ref name=":7">{{Cite web|url=http://www.who.int/echinococcosis/symptoms/en/|title=Signs, symptoms and treatment of echinococcosis|website=www.who.int|accessdate=2016-03-24}}</ref> Він викликаний паразитами в фекаліях тварин.<ref name=":8">{{Cite web|url=http://www.who.int/echinococcosis/transmission/en/|title=Transmission of echinococcosis|website=www.who.int|accessdate=2016-03-24}}</ref> Ехінококоз можна лікувати як шляхом хірургічного втручання, так і медикаментами.<ref name=":7" /> Є два види захворювання: кістозний і альвеолярний. Обидві версії мають безсимптомний інкубаційний період протягом декількох років. У кістозний версії, [[Кіста|кісти]] печінки викликають болі в животі, нудоту і блювання; [[Кіста|кісти]] в легенях викликають хронічний кашель, біль у грудях і задишку. У випадку зараження альвеолярним ехінококозом, первинна [[кіста]] розвивається, як правило, в печінці і є причиною втрати ваги, болю в животі, загального поганого самопочуття, а також симптомів печінкової недостатності.<ref name=":7" /> Хворобу можна попередити шляхом дегельмінтизації собак, санітарної обробки, належної утилізації екскрементів тварин і [[Вакцинація|вакцинації]] великої рогатої худоби.<ref name=":9">{{Cite web|url=http://www.who.int/echinococcosis/control/en/|title=Surveillance, prevention and control of echinococcosis|website=www.who.int|accessdate=2016-03-24}}</ref> Кістозний ехінококоз поширений у східній частині [[Середземномор'я]], Північної Африки, Південної та Східної Європи, південній частині Південної Америки та Центральній Азії. Альвеолярний ехінококоз (альвеококоз) виявляють у західній і північній частині Китаю, Росії, Європи, на півночі Північної Америки.<ref name=":8" /> Захворювання може бути діагностоване за допомогою методів візуалізації та [[Серологія|серологічних]] тестів.<ref name=":9" /> |
|||
{{Докладніше1|[[Ехінококоз]]}} |
|||
=== Фрамбезія === |
|||
Дані про поширеність [[Фрамбезія|фрамбезії]] обмежені, хоча відомо, що вона, в першу чергу, вражає дітей.<ref name=":10">{{Cite web|url=http://www.who.int/yaws/en/|title=Yaws|website=www.who.int|accessdate=2016-03-24}}</ref> Ризик смертності дуже низький, але захворювання виникає повторно і призводить до інвалідності за відсутності лікування.<ref name=":10" /> Це хронічна бактеріальна інфекція, що передається через контакт шкіри, і викликана трепонемами.<ref name=":10" /> Вона лікується антибіотиками.<ref name=":10" /> Її можна запобігти шляхом поліпшення гігієни та санітарії.<ref name=":10" /> Найбільш поширеним симптомом є ураження шкіри.<ref name=":10" /> Вона найбільш поширена в теплих, вологих, тропічних районах Північної і Південної Америки, Африки, Азії і [[Тихий океан|Тихого океану]].<ref name=":10" /> |
|||
{{Докладніше1|[[Фрамбезія]]}} |
|||
=== Спричинені вживанням їжі трематодози === |
|||
Інвазії, які спричинюють [[трематоди]] та передаються через їжу, включають [[клонорхоз]], [[опісторхоз]], [[фасціольоз]]. Ці інфекції, в першу чергу, впливають на домашніх і диких тварин, але передаються й людині. Вони потрапляють в організм при вживанні в їжу таких продуктів харчування, як сира риба, заражена личинками паразитів. Вважають, що принаймні 40 млн чоловік заражені.<ref>{{Cite web|url=http://www.who.int/foodborne_trematode_infections/infections_more/en/|title=Foodborne trematode infections|website=www.who.int|accessdate=2016-03-24}}</ref> |
|||
{{Докладніше1|[[Опісторхоз]]}}{{Докладніше1|[[Клонорхоз]]}}{{Докладніше1|[[Фасціольоз]]}} |
|||
=== Сонна хвороба === |
|||
[[Африканський трипаносомоз]] також відомий як африканська сонна хвороба. Є паразитарною хворобою, що входить до групи [[Трипаносомози|трипаносомозів]]. Зафіксовано менше, ніж 10000 випадків в даний час.<ref>{{Cite web|url=http://www.who.int/neglected_diseases/integrated_media/integrated_media_hat_june_2010/en/index.html|title=Human African trypanosomiasis: number of new cases drops to historically low level in 50 years|website=www.who.int|accessdate=2016-03-24}}</ref> Хвороба завжди закінчується смертю, якщо її не лікувати. Африканський трипаносомоз людини поширюються<ref name=":4" /> через укус [[Муха цеце|мухи цеце]]. Існуючі форми лікування є високотоксичними і неефективними. Найбільш поширеними симптомами є лихоманка, головний біль, збільшення [[Лімфатичний вузол|лімфатичних вузлів]], порушення режиму сну, зміни особистості, зниження [[Когнітивний розвиток|когнітивних функцій]] і [[Кома (медицина)|кома]]. Сонна хвороба діагностується за допомогою недорогого [[Серологія|серологічного]] тесту. |
|||
{{Докладніше1|[[Сонна хвороба]]}} |
|||
=== Хвороба Шагаса === |
|||
[[Хвороба Шагаса]] також відома як американський трипаносомоз, що входить до групи [[Трипаносомози|трипаносомозів]]. Близько 15 млн людей інфіковані хворобою Шагаса.<ref name=":0" /> Шанси захворіти підвищуються для осіб з ослабленим імунітетом, дітей і літніх людей, але дуже низькі, якщо пройти лікування на ранній стадії.<ref name=":3">{{Cite web|url=http://www.who.int/neglected_diseases/diseases/chagas/en/|title="Chagas disease (American trypanosomiasis)"|last=|first=|date=|website=|publisher=|language=|accessdate=}}</ref> Хвороба Шагаса не вбиває жертв швидко, викликаючи, натомість, роки виснажливих хронічних симптомів. Вона викликана найпростішими<ref name=":3" /> і передається<ref name=":4">{{Cite web|url=http://www.who.int/neglected_diseases/en/|title=Neglected tropical diseases|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> при контакті з інфікованими фекаліями триатомових клопів. Найпростіші можуть потрапити в організм через укус жука, розриви шкіри або слизових оболонок. [[Інфекція]] може потрапити в тіло шляхом споживання зараженої їжі і контактування із зараженими рідинами тіла.<ref name=":3" /> Хвороби Шагаса можна запобігти, уникаючи укусів комах, облаштовуючи будинок москітними сітками, споживаючи гігієнічні продукти харчування, звертаючись за медичною допомогою та проходячи лабораторні тестування.<ref name=":3" /> ЇЇ можна лікувати [[Етіологія|етіологічно]] або медикаментами, хоча препарати, що використовуються для лікування хвороби Шагаса, мають серйозні побічні ефекти.<ref name=":3" /> Є дві фази хвороби Шагаса. Гостра фаза зазвичай перебігає безсимптомно. Першими симптомами, зазвичай, є [[Пурпуровий колір|пурпуровий]] орбітальний [[набряк]], локальна [[лімфоаденопатія]] і [[лихоманка]], що супроводжуються цілою низкою інших симптомів, залежно від осередку інфекції.<ref name=":3" /> Хронічна фаза виникає в 30 % від загального числа інфекцій<ref name=":0" /> і може приймати три форми: безсимптомну (найбільш поширена), ураження серця, ураження травної системи.<ref name=":3" /> Хвороба Шагаса може бути діагностована за допомогою [[Серологія|серологічного]] тесту, хоча тест дає не дуже чіткі результати.<ref name=":0" /> |
|||
{{Докладніше1|[[Хвороба Шагаса]]}} |
|||
=== Лейшманіози === |
|||
Існують три форми [[Лейшманіоз|лейшманіозів]]: вісцеральний, шкірний і шкірно-слизовий.<ref name=":11">{{Cite web|url=http://www.who.int/leishmaniasis/burden/en/|title=Burden and distribution|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Близько 12 млн чоловік інфіковано.<ref name=":0" /> Він призводить до смерті, якщо його не лікувати, і щорічно фіксують 20000 випадків смерті від вісцерального лейшманіозу.<ref>{{Cite web|url=http://www.who.int/leishmaniasis/en/|title=Leishmaniasis|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Хвороби викликається укусом москітів. Єдиний метод профілактики — вакцина, яка знаходиться в стадії розробки і запобігає укусам москітів. Захворювання можна лікувати за допомогою дорогих препаратів.<ref>{{Cite web|url=http://www.who.int/leishmaniasis/research/en/|title=Access to essential antileishmanial medicines and treatment|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Принаймні 90 % випадків зараження вісцеральним лейшманіозом припадають на [[Бангладеш]], [[Бразилія|Бразилію]], [[Ефіопія|Ефіопію]], [[Індія|Індію]], [[Південний Судан]] і [[Судан]]. Шкірний лейшманіоз зустрічається в [[Афганістан]]і, [[Алжир]]і, [[Бразилія|Бразилії]], [[Колумбія|Колумбії]], [[Іран]]і, [[Пакистан]]і, [[Перу]], [[Саудівська Аравія|Саудівській Аравії]] і [[Сирія|Сирії]]. Близько 90 % випадків шкірно-слизового лейшманіозу припадає на [[Болівія|Болівію]], [[Бразилія|Бразилію]] та [[Перу]].<ref name=":11" /> Діагноз можна поставити шляхом вивчення результатів клінічних, серологічних, паразитологічних тестів.<ref>{{Cite web|url=http://www.who.int/leishmaniasis/surveillance/en/|title=Diagnosis, detection and surveillance|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> |
|||
{{Докладніше1|[[Лейшманіоз]]}} |
|||
=== Проказа(лепра) === |
|||
Було відомо про 189,018 випадків [[Проказа|прокази]] в березні 2013 року, і 232,857 нових випадків було діагностовано у 2012 році.<ref name=":12">{{Cite web|url=http://www.who.int/lep/en/|title=Leprosy Today|website=www.who.int|accessdate=2016-03-24}}</ref> 1-2 млн людей в даний час спотворені через те, що хворіють або хворіли на проказу в минулому.<ref name=":13">{{Cite web|url=http://www.who.int/lep/leprosy/en/|title=Leprosy: the disease|website=www.who.int|accessdate=2016-03-24}}</ref> Проказа викликає спотворення і фізичні вади за відсутності лікування. Вона виліковна на ранній стадії.<ref name=":13" /> Проказа викликана бактеріями і передається повітряно-крапельним шляхом від носа і рота інфікованих людей.<ref name=":14">{{Cite web|url=http://www.who.int/mediacentre/factsheets/fs101/en/|title=Leprosy|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Лікування потребує множинної лікарської терапії.<ref name=":12" /> Вакцина БЦЖ має деякий профілактичний ефект проти прокази. Проказа має 5-20 річний термін інкубації, симптоми: ураження шкіри, нервів, очей і кінцівок.<ref name=":14" /> Території поширення: [[Ангола]], [[Бразилія]], [[Центральноафриканська Республіка|Центрально-Африканська Республіка]], [[Демократична Республіка Конго]], [[Індія]], [[Мадагаскар]], [[Мозамбік]], [[Непал]], [[Танзанія]].<ref name=":12" /> |
|||
{{Докладніше1|[[Проказа]]}} |
|||
=== Лімфатичні філяріїдози === |
|||
Близько 120 млн людей інфіковано<ref name=":15">{{Cite web|url=http://www.who.int/lymphatic_filariasis/epidemiology/en/|title=Epidemiology|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> лімфатичними філяріями і 40 млн мають каліцтва через клінічні [[лімфатичні філяріїдози]].<ref name=":1" /> |
|||
Хвороби рідко закінчується смертельним результатом.<ref name=":16">{{Cite web|url=http://www.who.int/lymphatic_filariasis/epidemiology/epidemiology_forms/en/|title=Forms of Lymphatic Filariasis and diagnosis|website=www.who.int|accessdate=2016-03-24}}</ref> Лімфатичний філяріоз має довічні наслідки, такі як [[слоновість]], хвороби статевих органів і повторювані напади. Більшість людей не відчувають симптомів, але мають лімфатичні пошкодження. До 40 % інфікованих людей мають пошкодження нирок.<ref name=":17">{{Cite web|url=http://www.who.int/lymphatic_filariasis/en/|title=Lymphatic filariasis|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Хвороби викликана [[Нематоди|нематодами]], які передаються через комарів.<ref name=":17" /> Її можна лікувати за допомогою економного та ефективного антигельмінтного лікування,<ref>{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/18235853|title=Triple co-administration of ivermectin, albendazole and praziquantel in zanzibar: a safety study|last=Mohammed|first=Khalfan A.|last2=Haji|first2=Hamad J.|last3=Gabrielli|first3=Albis-Francesco|last4=Mubila|first4=Likezo|last5=Biswas|first5=Gautam|last6=Chitsulo|first6=Lester|last7=Bradley|first7=Mark H.|last8=Engels|first8=Dirk|last9=Savioli|first9=Lorenzo|date=2008-01-01|pages=e171|work=PLoS neglected tropical diseases|volume=2|doi=10.1371/journal.pntd.0000171|issn=1935-2735|pmc=2217668|pmid=18235853|issue=1|accessdate=2016-03-24}}</ref> і гігієна шкіри може уповільнити або навіть спинити розвиток хвороби.<ref>{{Cite web|url=http://www.who.int/lymphatic_filariasis/epidemiology/epidemiology_manifestations/en/|title=Clinical manifestations|website=www.who.int|accessdate=2016-03-24}}</ref> Діагноз можна поставити за допомогою аналізу крові з пальця.<ref name=":16" /> Приблизно дві третини випадків припадають на Південно-Західну Азію і одна третина — на Африку.<ref name=":15" /> |
|||
{{Докладніше1|[[Лімфатичні філяріїдози]]}} |
|||
=== Онхоцеркоз === |
|||
[[Онхоцеркоз]] також відомий як «річкова сліпота». 37 млн чоловік інфіковано,<ref name=":0" /> поширеність вище в сільській місцевості.<ref name=":18">{{Cite web|url=http://www.who.int/mediacentre/factsheets/fs374/en/|title=Onchocerciasis|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Онхоцеркоз призводить до сліпоти, шкірних висипань, пошкоджень, інтенсивного свербіжу і депігментації шкіри.<ref name=":19">{{Cite web|url=http://www.who.int/topics/onchocerciasis/en/|title=Onchocerciasis|website=www.who.int|accessdate=2016-03-24}}</ref> Це захворювання викликається мошками, інфікованими філяріями.<ref name=":19" /> Його можна лікувати за допомогою івермектіна.<ref name=":18" /> Онхоцеркоз можна попередити шляхом розпилення [[Інсектициди|інсектицидів]].<ref name=":18" /> Симптоми: свербіж і ураження шкіри. Більше 99 % випадків зафіксовано в країнах Африки на південь від Сахари.<ref name=":18" /> |
|||
{{Докладніше1|[[Онхоцеркоз]]}} |
|||
=== Сказ === |
|||
60000 випадків смерті від [[сказ]]у фіксують щорічно.<ref name=":20">{{Cite web|url=http://www.who.int/rabies/en/|title=Rabies|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Більш високий показник поширеності в сільській місцевості, в першу чергу страждають діти.<ref name=":21">{{Cite web|url=http://www.who.int/rabies/about/en/|title=About rabies|website=www.who.int|accessdate=2016-03-24}}</ref> Сказ зазвичай призводить до смерті після того, як симптоми розвиваються.<ref name=":22">{{Cite web|url=http://www.who.int/mediacentre/factsheets/fs099/en/|title=Rabies|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> Він викликаний вірусом, що потрапляє в організм через укуси заражених тварин або заражену слину, що потрапляє на рани.<ref name=":21" /> Сказ можна попередити у собак шляхом вакцинації,<ref name=":21" /> а також очищення і дезінфекції ран від укусів (постконтактна профілактика).<ref name=":22" /> Перші симптоми — лихоманка і біль поблизу місця інфекції, які проявляються після 1-3 місяців інкубаційного періоду. Шалений (більш поширений тип) сказ викликає гіперактивність, водофобію, аерофобію, і смерть від зупинки дихання настає протягом декількох днів. Паралітичний сказ викликає повільне прогресування від паралічу до коми і смерті.<ref name=":21" /> Сказ не можна діагностувати до появи симптомів. Він може бути виявлений шляхом тестування тканини після того, як симптоми почнуть розвиватися.<ref name=":21" /> Він поширений в Азії та Африці.<ref name=":20" /> |
|||
{{Докладніше1|[[Сказ]]}} |
|||
=== Шистосомози === |
|||
[[Файл:Schistosomiasis in a child 2.jpg|thumb|11-річний хлопчик хворий на [[асцит]] і [[Портальна гіпертензія|портальну гіпертензію]] внаслідок [[Шистосомоз|шистосомоза]] (Південний Агусан, [[Філіппіни]]).]] |
|||
{{main|Шистосомоз}} |
|||
Зареєстровано більше 200 мільйонів випадків [[Шистосомоз|шистосомозів]].<ref name=":1" /> Сечостатевий шистосомоз спричинює рак сечового міхура і може призвести до смерті.<ref name=":1" /> Вона викликає [[фіброз]] сечового міхура, [[фіброз]] печінки, портальну [[Гіпертензія|гіпертензію]] та ураження шийки матки (які підвищують сприйнятливість [[Вірус імунодефіциту людини|ВІЛ]] для жінок).<ref name=":1" /> Зараження відбувається при контакті із забрудненою водою. Це захворювання є унікальним в тому, що пошкодження відбуваються не з вини самих хробаків, а скоріше через великий обсяг яєць, що черв'яки виробляють.<ref>{{Cite web|url=http://www.cdc.gov/ncidod/dpd/parasites/schistosomiasis/factsht_schistosomiasis.htm|title="Schistosomiasis Fact Sheet"|website=www.cdc.gov|language=en-us|accessdate=2016-03-24}}</ref> Симптоми: [[гематурія]], обструкція сечового міхура, ниркова недостатність, рак сечового міхура, перипортальний фіброз, [[гіпертензія]], [[асцит]], варикозне розширення вен.<ref name=":0" /> Недорогий [[празиквантел]] може бути використаний для лікування людей з шистосомозом, але не може вберегти від повторної інфекції. Вартість профілактики становить 32 центи на дитину в рік.<ref name=":1" /> Масове лікування, дегельмінтизація з [[Празиквантел|празиквантелем]], доступ до чистої питної води, каналізації, санітарна освіта — все це може допомогти з запобіганням шистосомозу.<ref name=":0" /> Вакцини знаходяться в стадії розробки. Шистосомоз може бути діагностованим через [[Серологія|серологічний]] тест, але він часто виявляється помилковим.<ref name=":1" /> Приблизно 85 % випадків припадають на країни Африки на південь від Сахари.<ref name=":1" /> |
|||
=== Гельмінтози, що передаються через ґрунт === |
|||
[[Файл:Adult ascaris worms being removed from the bile duct of a patient in South Africa.png|thumb|Дорослі [[Аскарида|аскариди]] видаляються з жовчних проток пацієнта в [[Південна Африка|Південній Африці]].]] |
|||
Три основних види гельмінтів, відповідальні за передачу [[Гельмінтози|гельмінтозу]] через грунт: [[аскарида людська]] (круглі черв'яки), [[Трихоцефальоз|волосоголовець]], та [[Анкілостомоз|анкілостома і амеркианський некатор]].<ref name=":23">{{Cite web|url=http://www.who.int/mediacentre/factsheets/fs366/en/|title=Soil-transmitted helminth infections|website=World Health Organization|language=en-GB|accessdate=2016-03-24}}</ref> На даний момент є 1,5 млн заражених.<ref name=":23" /> Ризик смертності дуже низький.<ref name=":0" /> Тяжкість симптомів залежить від кількості гельмінтів в організмі, вони можуть включати в себе проблеми з кишечником, нестачу енергії і порушення в фізичному і розумовому розвитку.<ref name=":23" /> Паразитичні черви, як правило, передаються через заражені фекалії людини і грунт.<ref name=":23" /> Найбільш поширеними симптомами є [[анемія]], затримка росту, зниження фізичного тонусу, зниження успішності в школі і відвідуваності.<ref name=":0" /> Найбільш поширеним методом лікування є медичні преперати.<ref name=":23" /> Гельмінтозу можна запобігти шляхом вживання тільки гігієнічно підготовленої їжі і чистої води, поліпшення санітарних умов, періодичної дегельмінтизації.<ref name=":23" /> Всесвітня Організація охорони здоров'я рекомендує масову дегельмінтизацію без попереднього діагнозу.<ref name=":23" /> Зараження гельмінтами найчастіше відбувається в країнах Африки на південь від Сахари, Північній і Південній Америці, Китаї та східній Азії.<ref name=":23" /> |
|||
{{Докладніше1|[[Аскаридоз]]}}{{Докладніше1|[[Трихоцефальоз]]}}{{Докладніше1|[[Анкілостомоз]]}} |
|||
=== Теніази / цистицеркоз === |
|||
[[Цистицеркоз]] — це зараження личинками [[Ціп'як свинячий|свинячого ціп'яка]], в той час як [[теніази]] — зараження дорослими ціп'яками.<ref name=":24">{{Cite web|url=http://www.who.int/taeniasis/transmission/en/|title=Transmission of taeniasis/cysticercosis|website=www.who.int|accessdate=2016-03-24}}</ref> [[Гельмінтози|гельмінтозів]]. Цистицеркоз є найбільш поширеною причиною [[Епілепсія|епілепсії]] в країнах, що розвиваються.<ref name=":25">{{Cite web|url=http://www.who.int/taeniasis/about_disease/en/|title=About Taeniasis/cysticercosis|website=www.who.int|accessdate=2016-03-24}}</ref> Теніози не є смертельними, в той час як цистицеркоз може спричинити епілепсію і бути фатальним.<ref name=":25" /><ref name=":26">{{Cite web|url=http://www.who.int/taeniasis/symptoms/en/|title=Signs, symptoms and treatment of taeniasis/cysticercosis|website=www.who.int|accessdate=2016-03-24}}</ref> Теніїди, зазвичай, проникають в організм через споживання зараженої свинини ([[теніоз]]) та яловичини ([[теніаринхоз]]). Цистицерки — через вживання зараженої їжи, рідше - води, через немиті від ґрунту руки, а також ендогенно.<ref name=":24" /> Теніоз має слабко виражені симптоми: біль у животі, нудота, діарея або запор. Цистицеркоз є причиною утворення [[Кіста|кіст]] і пошкоджень, які можуть зумовити головний біль, сліпоту, судоми, [[Гідроцефалія|гідроцефалію]], [[Люмбальна пункція#Менінгізм|менінгізм]] і слабоумство.<ref name=":26" /> Інфекцію можна попередити за допомогою більш суворих стандартів інспенції м'яса та утримання худоби, поліпшення гігієни та санітарії, безпечного приготування м'яса, а також виявлення та лікування носіїв серед людей і свиней.<ref>{{Cite web|url=http://www.who.int/taeniasis/control/en/|title=Surveillance, prevention and control of taeniasis/cysticercosis|website=www.who.int|accessdate=2016-03-24}}</ref> Хвороби поширені в Азії, Африці, Латинській Америці, зокрема, на фермах.<ref name=":25" /> |
|||
{{Докладніше1|[[Теніази]]}}{{Докладніше1|[[Теніаринхоз]]}}{{Докладніше1|[[Теніоз]]}}{{Докладніше1|[[Цистицеркоз]]}} |
|||
=== Трахома === |
|||
Із 21,4 млн чоловік, які хворіють на [[Трахома|трахому]], 2,2 млн є частково сліпими і 1,2 млн є сліпими. На захворювання, в першу чергу, страждають жінки і діти.<ref name=":27">{{Cite web|url=http://www.who.int/blindness/causes/priority/en/index2.html|title=Priority eye diseases|website=www.who.int|accessdate=2016-03-24}}</ref> Ризик смертності дуже низький, хоча багаторазові повторні інфекції, в кінцевому підсумку, можуть призвести до сліпоти.<ref name=":0" /><ref name=":27" /> Трахома викликана мікроорганізмами, що поширюються через виділення з очей (на руках, тканині і т. д.) і «мух, що шукають очі».<ref name=":27" /> Вона лікується антибіотиками. Єдиний відомий метод профілактики — особиста гігієна. Симптоми: внутрішні травми повік, що призводять до згортання повік всередину.<ref name=":27" /> Трахома зустрічається в країнах Африки, Азії, Центральної та Південної Америки, Близького Сходу та Австралії.<ref name=":27" /> |
|||
{{Докладніше1|[[Трахома]]}} |
|||
== Економічний тягар забутих тропічних хвороб == |
|||
Конте, Енгельс і Моліна приписують низьку вартість лікування забутих хвороб великій кількості програм, безкоштовній доставці лікарських засобів фармацевтичними компаніями, а також неоплачуваній праці добровольців, що поширюють препарати. Вони також стверджують, що економічний тягар забутих хвороб недооцінений і тому відповідна економічна ефективність занижена.<ref name=":28">{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/20109925|title=Socioeconomic aspects of neglected tropical diseases|last=Conteh|first=Lesong|last2=Engels|first2=Thomas|last3=Molyneux|first3=David H.|date=2010-01-16|pages=239–247|work=Lancet (London, England)|volume=375|doi=10.1016/S0140-6736(09)61422-7|issn=1474-547X|pmid=20109925|issue=9710|accessdate=2016-03-24}}</ref> Інвестиційна рентабельність заходів по боротьбі з забутими тропічними хворобами оцінюється між 14-30 %, в залежності від захворювання і області.<ref>{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/15276399|title="Neglected" diseases but unrecognised successes--challenges and opportunities for infectious disease control|last=Molyneux|first=David H.|date=2004-07-24|pages=380–383|work=Lancet (London, England)|volume=364|doi=10.1016/S0140-6736(04)16728-7|issn=1474-547X|pmid=15276399|issue=9431|accessdate=2016-03-24}}</ref> Довгострокові вигоди дегельмінтизації включають підвищення відвідуваності шкіл на 25 %, а також збільшення доходів дорослих на 20 %.<ref>{{Cite web|url=http://www.dewormtheworld.org/why-deworm/the-evidence-for-school-based-deworming|title="Deworm the World: the evidence for school-based deworming".|last=|first=|date=|website=|publisher=|language=|accessdate=}}</ref> |
|||
Однак, вартість лікування деяких з цих захворювань, наприклад, [[Виразка Бурулі|виразки Бурулі]], може більш ніж в два рази перевищувати дохід середнього домашнього господарства за найменш прибутковий квартал, в той час як в період найприбутковішого кварталу, вартість трохи менша, ніж середні доходи домашніх господарств. Ці величезні фінансові витрати часто призводять до відстрочення лікування і фінансового краху, існує нерівність між багатими і бідними з точки зору економічного тягаря. Ці хвороби також завдають шкоди економіці з точки зору витрат на охорону здоров'я та втрати продуктивності праці за рахунок захворюваності та скорочення тривалості життя. У Кенії, наприклад, припускають, що дегельмінтизація збільшить середній дохід дорослого на 40 %. Кожен випадок трахоми оцінюється в $ 118 втраченої продуктивності. Кожен випадок [[Шистосомоз|шистосомозу]] викликає втрату 45,4 днів роботи на рік. Більшість хвороб вартують економіці різних країнах, що розвиваються, мільйони доларів. Очікується, що великі кампанії профілактики збільшать виробництво продукції сільського господарства і підвищать рівень освіти.<ref name=":28" /> |
|||
== Соціальне значення == |
|||
Кілька забутих хвороб, таких як [[проказа]], спричинюють тяжкі каліцтва, які призводять до [[Стигматизація|соціальної стигматизації]]. Лімфатичний філяріоз, наприклад, викликає важкі каліцтва, які можуть стати причиною відмови в шлюбі і нездатності працювати.<ref name=":1" /> Дослідження, проведені в [[Гана|Гані]] і [[Шрі-Ланка|Шрі-Ланці]], показали, що групи підтримки для пацієнтів з лімфатичним філяріозом можуть збільшити самооцінку, якість життя і соціальні відносини хворих через соціальну підтримку і надати їм практичні поради про те, як справлятися з їх хворобою.<ref>{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/18478049|title=Stigma and the social burden of neglected tropical diseases|last=Weiss|first=Mitchell G.|date=2008-01-01|pages=e237|work=PLoS neglected tropical diseases|volume=2|doi=10.1371/journal.pntd.0000237|issn=1935-2735|pmc=2359851|pmid=18478049|issue=5|accessdate=2016-03-24}}</ref> |
|||
Дегельмінтизація [[Кореляція|корелює]] зі збільшенням відвідуваності школи. |
|||
Вплив забутих хвороб тісно пов'язаний із статтю в деяких ситуаціях. Забуті хвороби непропорційно зачіпають жінок, особливо [[шистосомоз]], [[Гарячка денге|денге]], [[анкілостомоз]] під час вагітності, ризик передачі [[Хвороба Шагаса|хвороби Шагаса]] під час вагітності.<ref>{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/24278496|title=NTDs V.2.0: "blue marble health"--neglected tropical disease control and elimination in a shifting health policy landscape|last=Hotez|first=Peter J.|date=2013-11-01|pages=e2570|work=PLoS neglected tropical diseases|volume=7|doi=10.1371/journal.pntd.0002570|issn=1935-2735|pmc=3836998|pmid=24278496|issue=11|accessdate=2016-03-24}}</ref> Дослідження, проведене в Уганді, показало, що жінки легше можуть отримати лікування, тому що у них було менше професійних обов'язків, ніж у чоловіків і вони більш сприйнятливі до лікування, але незнання дії ліків на вагітних жінок стало причиною неналежного догляду. Стать слід враховувати при розробці програм лікування.<ref>{{Cite news|url=http://www.ncbi.nlm.nih.gov/pubmed/23875047|title=Exploring gender dimensions of treatment programmes for neglected tropical diseases in Uganda|last=Rilkoff|first=Heather|last2=Tukahebwa|first2=Edridah Muheki|last3=Fleming|first3=Fiona M.|last4=Leslie|first4=Jacqueline|last5=Cole|first5=Donald C.|date=2013-01-01|pages=e2312|work=PLoS neglected tropical diseases|volume=7|doi=10.1371/journal.pntd.0002312|issn=1935-2735|pmc=3708858|pmid=23875047|issue=7|accessdate=2016-03-24}}</ref> |
|||
== Див. також == |
|||
* [[Тропічні хвороби]] |
|||
* [[Гельмінтози]] |
|||
== Примітки == |
|||
{{Reflist|2}} |
|||
== Джерела == |
|||
== Посилання == |
|||
[[Категорія:Тропічні хвороби]] |
|||
[[Категорія:Інфекційні захворювання]] |
|||
Версія за 17:42, 12 червня 2016
| Ця стаття в процесі редагування користувачем [[Користувач:АВШ (обговорення) 17:42, 12 червня 2016 (UTC)|АВШ (обговорення) 17:42, 12 червня 2016 (UTC)]] певний час. Будь ласка, не редагуйте її, бо Ваші зміни можуть бути втрачені. Якщо ця сторінка не редагувалася кілька днів, будь ласка, приберіть цей шаблон. Це повідомлення призначене для уникнення конфліктів редагування. Останнє редагування зробив користувач Шкурба Андрій Вікторович (внесок, журнали) о 17:42 UTC (4177010 хвилин тому). |

Забу́ті тропі́чні хворо́би (англ. neglected tropical diseases) — група різноманітних з медичної точки зору тропічних інфекційних хвороб, особливо поширених у популяціях, що мають низький рівень доходів і обмежені територією деяких районів Африки, Азії, Північної та Південної Америки. Їх спричинюють різні патогенні мікроорганізми, таки як віруси, бактерії, гельмінти і найпростіші. Різні організації визначають список захворювань по-різному. Всесвітня організація охорони здоров'я (ВООЗ) вважає, що такими слід визнати 17 окремих або груп інфекційних хвороб.[1] У країнах Африки на південь від Сахари ці захворювання мають такий самий вплив, як малярія і туберкульоз.[2] Деякі з цих хвороб мають профілактичні заходи або засоби лікування, доступні в розвинених країнах світу, але недоступні в менш забезпечених районах. У деяких випадках лікування є відносно недорогим. Наприклад, для лікування деяких шистосомозів необхідно 0,20 доларів на одну дитину на рік.[3] Проте, контроль забутих хвороб, за оцінками, буде потребувати фінансування в розмірі від 2 до 3 млрд доларів протягом найближчих п'яти-семи років.[4]
Ці захворювання контрастують з трьома великими захворюваннями (ВІЛ / СНІД, туберкульоз та малярія), які зазвичай отримують більше фінансування для наукових досліджень та лікування. Забуті хвороби також можуть зробити ВІЛ / СНІД та туберкульоз більш смертоносними.[5] Тим не менш, деякі фармацевтичні компанії взяли на себе зобов'язання пожертвувати всі необхідні ліки, і масову дегельмінтизацію успішно провели в ряді країн.[6] Однак такі дії за відсутності попередження заражень не мають тривалого успіху.
Сімнадцять забутих тропічних хвороб є пріоритетними для ВООЗ. Ці хвороби поширені в 149 країнах, на які припадає понад 1,4 млрд людей (в тому числі понад 500 мільйонів дітей)[7], вони збіднюють економіку країн, що розвиваються на мільярди доларів щороку.[8] Кількість смертей, викликаних забутими хворобами, зменшилася від 204000 в 1990 році до 142000 у 2013 році.[9] Із 17, 2 планується викорінити (дракункульоз — до 2015 року[10], фрамбезія — до 2020), ще 4 — ліквідувати (осліплююча трахома, африканський трипаносомоз людини, лепра, лімфатичний філяріоз — до 2020).[8] Станом на кінець 2015 року, було зафіксовано лише 22 випадки дракункульозу.[11]
Список хвороб
Існують деякі суперечки між ВООЗ, основним центром контролю та моніторингу захворювань і експертами з інфекційних захворювань щодо того, які захворювання варто класифікувати як забуті тропічні хвороби. ВООЗ вважає, що цей список мають скласти 17 окремих або груп інфекційних хвороб — гарячка денге, сказ, трахома, виразка Бурулі, фрамбезія, проказа, хвороба Шагаса, сонна хвороба, лейшманіози, теніази та цистицеркоз, дракункульоз (хвороба, яку спричинює ришта), ехінококоз, породжені вживанням їжі трематодози (клонорхоз, опісторхоз, який спричинює Opisthorchis viverrini, фасціольоз), лімфатичні філяріїдози, онхоцеркоз (річкова сліпота), шистосомози, міцетома (мадурська стопа), гельмінтози, які спричинюють геогельмінти (анкілостомоз, стронгілоїдоз, аскаридоз, трихоцефальоз, тощо).[1]
А от Стів Фізі, дослідник забутих тропічних хвороб, відзначає лише 13 забутих тропічних хвороб: виразка Бурулі, хвороба Шагаса, дракункульоз, анкілостомоз, африканський трипаносомоз людини, лейшманіози, проказа, лімфатичні філяріїдози, онхоцеркоз, шистосомози, трахома, аскаридоз, трихоцефальоз.[12]
А. Фенвік визнає 12 «основних» забутих тропічних хвороб : аскаридоз, виразка Бурулі, хвороба Шагаса, дракункульоз, африканський трипаносомоз людини, лейшманіоз, лепра, лімфатичний філяріоз, онхоцеркоз, шистосомоз, трахома і трихоцефальоз.[13]
Ці захворювання є результатом впливу чотирьох різних типів причинних патогенів: (I) найпростіших (хвороба Шагаса, африканський трипаносомоз людини, лейшманіоз); (II) бактерій (виразка Бурулі, проказа, трахома); (III) гельмінтів (цистицеркоз / теніази, дракункульоз, ехінококоз, лімфатичний філаріоз, онхоцеркоз, шистосомоз); (IV) вірусів (денге і чикунгунья, сказ).
Всесвітня організація охорони здоров'я (ВООЗ) визнає сімнадцять захворювань, перелічених нижче, забутими тропічними хворобами.[14]
Виразка Бурулі
Поширеність виразки Бурулі невідома.[12] Ризик смертності є низьким, хоча вторинні інфекції можуть призвести до смерті.[15] Захворювання спричиняє каліцтво, інвалідність і ураження шкіри, яких можна запобігти шляхом раннього лікування.[15] Захворювання викликане бактеріями[15], лікується антибіотиками і хірургічним втручанням.[15] Виразка Бурулі поширена в Африці, Азії і Латинській Америці.[16] Симптоми: набряки і ураження шкіри.[15]
Детальніші відомості з цієї теми ви можете знайти в статті Виразка Бурулі.
Гарячка денге і чикунгунья
50-100 млн випадків інфікування вірусом денге реєструють щорічно.[17] Гарячка денге, як правило, не є смертельною, але інфікований одним з чотирьох серотипів вірусу денге може пізніше стати більш вразливим перед зараженням іншими серотипами, що може призвести до ураження потенційно смертельною хворобою — тяжкою гарячкою денге.[17] Гарячку денге спричинює флававірус і поширюється вона, в основному, через укус комара A.аegypti.[17] Ніякого лікування від класичної гарячки денге або тяжкої гарячки денге станом на 2016 рік не існує.[17]
Детальніші відомості з цієї теми ви можете знайти в статті Гарячка денге.
Чикунгунья — вірусне захворювання, яке спричинює тогавірус. Симптоми можуть бути сплутані з денге і включають гарячку, висип, біль в суглобах і набряк. Вірус передають комарі А.albopictus і A.аegypti. Захворювання зустрічається переважно в Африці і Азії.[18]
Дракункульоз
У 2014 році зафіксовано 126 випадків дракункульозу, в той час як у 2012 році було зафіксовано 512 випадків,[19] а у 1986 — 3500000.[20] Хвороба не смертельна, але може призвести до місяців бездіяльності.[19] Вона викликана вживанням води, забрудненої водяними блохами, що заражені ріштою.[19] Її, зазвичай, лікують добровольці із ВООЗ, які промивають та перев'язують рани, спричинені хробаками, а також повертаються протягом дня, щоб витягнути хробака ще на кілька дюймів.[19] Приблизно через рік після зараження формується болючий пухир, і один або декілька черв'яків виходять назовні. Черви можуть бути до 1 метра завдовжки.[19] Дракункульозу можна уникнути шляхом фільтрації води, негайного виявлення і запобігання поширення хвороби, обробки ставків з ларвіцидами. Програма ліквідації скоротила поширення.[19] Станом на 2014 рік, залишилося чотири ендемічних країни: Чад, Ефіопія, Малі і Південний Судан.[19]
Детальніші відомості з цієї теми ви можете знайти в статті Дракункульоз.
Ехінококоз
Шанси захворіти на ехінококоз вище в сільській місцевості, і є більше мільйона людей, інфікованих на даний момент.[21] Альвеолярний ехінококоз смертельний, якщо його не лікувати.[22] Він викликаний паразитами в фекаліях тварин.[23] Ехінококоз можна лікувати як шляхом хірургічного втручання, так і медикаментами.[22] Є два види захворювання: кістозний і альвеолярний. Обидві версії мають безсимптомний інкубаційний період протягом декількох років. У кістозний версії, кісти печінки викликають болі в животі, нудоту і блювання; кісти в легенях викликають хронічний кашель, біль у грудях і задишку. У випадку зараження альвеолярним ехінококозом, первинна кіста розвивається, як правило, в печінці і є причиною втрати ваги, болю в животі, загального поганого самопочуття, а також симптомів печінкової недостатності.[22] Хворобу можна попередити шляхом дегельмінтизації собак, санітарної обробки, належної утилізації екскрементів тварин і вакцинації великої рогатої худоби.[24] Кістозний ехінококоз поширений у східній частині Середземномор'я, Північної Африки, Південної та Східної Європи, південній частині Південної Америки та Центральній Азії. Альвеолярний ехінококоз (альвеококоз) виявляють у західній і північній частині Китаю, Росії, Європи, на півночі Північної Америки.[23] Захворювання може бути діагностоване за допомогою методів візуалізації та серологічних тестів.[24]
Детальніші відомості з цієї теми ви можете знайти в статті Ехінококоз.
Фрамбезія
Дані про поширеність фрамбезії обмежені, хоча відомо, що вона, в першу чергу, вражає дітей.[25] Ризик смертності дуже низький, але захворювання виникає повторно і призводить до інвалідності за відсутності лікування.[25] Це хронічна бактеріальна інфекція, що передається через контакт шкіри, і викликана трепонемами.[25] Вона лікується антибіотиками.[25] Її можна запобігти шляхом поліпшення гігієни та санітарії.[25] Найбільш поширеним симптомом є ураження шкіри.[25] Вона найбільш поширена в теплих, вологих, тропічних районах Північної і Південної Америки, Африки, Азії і Тихого океану.[25]
Детальніші відомості з цієї теми ви можете знайти в статті Фрамбезія.
Спричинені вживанням їжі трематодози
Інвазії, які спричинюють трематоди та передаються через їжу, включають клонорхоз, опісторхоз, фасціольоз. Ці інфекції, в першу чергу, впливають на домашніх і диких тварин, але передаються й людині. Вони потрапляють в організм при вживанні в їжу таких продуктів харчування, як сира риба, заражена личинками паразитів. Вважають, що принаймні 40 млн чоловік заражені.[26]
Детальніші відомості з цієї теми ви можете знайти в статті Опісторхоз.
Детальніші відомості з цієї теми ви можете знайти в статті Клонорхоз.
Детальніші відомості з цієї теми ви можете знайти в статті Фасціольоз.
Сонна хвороба
Африканський трипаносомоз також відомий як африканська сонна хвороба. Є паразитарною хворобою, що входить до групи трипаносомозів. Зафіксовано менше, ніж 10000 випадків в даний час.[27] Хвороба завжди закінчується смертю, якщо її не лікувати. Африканський трипаносомоз людини поширюються[28] через укус мухи цеце. Існуючі форми лікування є високотоксичними і неефективними. Найбільш поширеними симптомами є лихоманка, головний біль, збільшення лімфатичних вузлів, порушення режиму сну, зміни особистості, зниження когнітивних функцій і кома. Сонна хвороба діагностується за допомогою недорогого серологічного тесту.
Детальніші відомості з цієї теми ви можете знайти в статті Сонна хвороба.
Хвороба Шагаса
Хвороба Шагаса також відома як американський трипаносомоз, що входить до групи трипаносомозів. Близько 15 млн людей інфіковані хворобою Шагаса.[12] Шанси захворіти підвищуються для осіб з ослабленим імунітетом, дітей і літніх людей, але дуже низькі, якщо пройти лікування на ранній стадії.[29] Хвороба Шагаса не вбиває жертв швидко, викликаючи, натомість, роки виснажливих хронічних симптомів. Вона викликана найпростішими[29] і передається[28] при контакті з інфікованими фекаліями триатомових клопів. Найпростіші можуть потрапити в організм через укус жука, розриви шкіри або слизових оболонок. Інфекція може потрапити в тіло шляхом споживання зараженої їжі і контактування із зараженими рідинами тіла.[29] Хвороби Шагаса можна запобігти, уникаючи укусів комах, облаштовуючи будинок москітними сітками, споживаючи гігієнічні продукти харчування, звертаючись за медичною допомогою та проходячи лабораторні тестування.[29] ЇЇ можна лікувати етіологічно або медикаментами, хоча препарати, що використовуються для лікування хвороби Шагаса, мають серйозні побічні ефекти.[29] Є дві фази хвороби Шагаса. Гостра фаза зазвичай перебігає безсимптомно. Першими симптомами, зазвичай, є пурпуровий орбітальний набряк, локальна лімфоаденопатія і лихоманка, що супроводжуються цілою низкою інших симптомів, залежно від осередку інфекції.[29] Хронічна фаза виникає в 30 % від загального числа інфекцій[12] і може приймати три форми: безсимптомну (найбільш поширена), ураження серця, ураження травної системи.[29] Хвороба Шагаса може бути діагностована за допомогою серологічного тесту, хоча тест дає не дуже чіткі результати.[12]
Детальніші відомості з цієї теми ви можете знайти в статті Хвороба Шагаса.
Лейшманіози
Існують три форми лейшманіозів: вісцеральний, шкірний і шкірно-слизовий.[30] Близько 12 млн чоловік інфіковано.[12] Він призводить до смерті, якщо його не лікувати, і щорічно фіксують 20000 випадків смерті від вісцерального лейшманіозу.[31] Хвороби викликається укусом москітів. Єдиний метод профілактики — вакцина, яка знаходиться в стадії розробки і запобігає укусам москітів. Захворювання можна лікувати за допомогою дорогих препаратів.[32] Принаймні 90 % випадків зараження вісцеральним лейшманіозом припадають на Бангладеш, Бразилію, Ефіопію, Індію, Південний Судан і Судан. Шкірний лейшманіоз зустрічається в Афганістані, Алжирі, Бразилії, Колумбії, Ірані, Пакистані, Перу, Саудівській Аравії і Сирії. Близько 90 % випадків шкірно-слизового лейшманіозу припадає на Болівію, Бразилію та Перу.[30] Діагноз можна поставити шляхом вивчення результатів клінічних, серологічних, паразитологічних тестів.[33]
Детальніші відомості з цієї теми ви можете знайти в статті Лейшманіоз.
Проказа(лепра)
Було відомо про 189,018 випадків прокази в березні 2013 року, і 232,857 нових випадків було діагностовано у 2012 році.[34] 1-2 млн людей в даний час спотворені через те, що хворіють або хворіли на проказу в минулому.[35] Проказа викликає спотворення і фізичні вади за відсутності лікування. Вона виліковна на ранній стадії.[35] Проказа викликана бактеріями і передається повітряно-крапельним шляхом від носа і рота інфікованих людей.[36] Лікування потребує множинної лікарської терапії.[34] Вакцина БЦЖ має деякий профілактичний ефект проти прокази. Проказа має 5-20 річний термін інкубації, симптоми: ураження шкіри, нервів, очей і кінцівок.[36] Території поширення: Ангола, Бразилія, Центрально-Африканська Республіка, Демократична Республіка Конго, Індія, Мадагаскар, Мозамбік, Непал, Танзанія.[34]
Детальніші відомості з цієї теми ви можете знайти в статті Проказа.
Лімфатичні філяріїдози
Близько 120 млн людей інфіковано[37] лімфатичними філяріями і 40 млн мають каліцтва через клінічні лімфатичні філяріїдози.[13]
Хвороби рідко закінчується смертельним результатом.[38] Лімфатичний філяріоз має довічні наслідки, такі як слоновість, хвороби статевих органів і повторювані напади. Більшість людей не відчувають симптомів, але мають лімфатичні пошкодження. До 40 % інфікованих людей мають пошкодження нирок.[39] Хвороби викликана нематодами, які передаються через комарів.[39] Її можна лікувати за допомогою економного та ефективного антигельмінтного лікування,[40] і гігієна шкіри може уповільнити або навіть спинити розвиток хвороби.[41] Діагноз можна поставити за допомогою аналізу крові з пальця.[38] Приблизно дві третини випадків припадають на Південно-Західну Азію і одна третина — на Африку.[37]
Детальніші відомості з цієї теми ви можете знайти в статті Лімфатичні філяріїдози.
Онхоцеркоз
Онхоцеркоз також відомий як «річкова сліпота». 37 млн чоловік інфіковано,[12] поширеність вище в сільській місцевості.[42] Онхоцеркоз призводить до сліпоти, шкірних висипань, пошкоджень, інтенсивного свербіжу і депігментації шкіри.[43] Це захворювання викликається мошками, інфікованими філяріями.[43] Його можна лікувати за допомогою івермектіна.[42] Онхоцеркоз можна попередити шляхом розпилення інсектицидів.[42] Симптоми: свербіж і ураження шкіри. Більше 99 % випадків зафіксовано в країнах Африки на південь від Сахари.[42]
Детальніші відомості з цієї теми ви можете знайти в статті Онхоцеркоз.
Сказ
60000 випадків смерті від сказу фіксують щорічно.[44] Більш високий показник поширеності в сільській місцевості, в першу чергу страждають діти.[45] Сказ зазвичай призводить до смерті після того, як симптоми розвиваються.[46] Він викликаний вірусом, що потрапляє в організм через укуси заражених тварин або заражену слину, що потрапляє на рани.[45] Сказ можна попередити у собак шляхом вакцинації,[45] а також очищення і дезінфекції ран від укусів (постконтактна профілактика).[46] Перші симптоми — лихоманка і біль поблизу місця інфекції, які проявляються після 1-3 місяців інкубаційного періоду. Шалений (більш поширений тип) сказ викликає гіперактивність, водофобію, аерофобію, і смерть від зупинки дихання настає протягом декількох днів. Паралітичний сказ викликає повільне прогресування від паралічу до коми і смерті.[45] Сказ не можна діагностувати до появи симптомів. Він може бути виявлений шляхом тестування тканини після того, як симптоми почнуть розвиватися.[45] Він поширений в Азії та Африці.[44]
Детальніші відомості з цієї теми ви можете знайти в статті Сказ.
Шистосомози
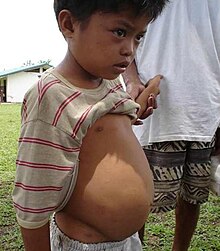
Зареєстровано більше 200 мільйонів випадків шистосомозів.[13] Сечостатевий шистосомоз спричинює рак сечового міхура і може призвести до смерті.[13] Вона викликає фіброз сечового міхура, фіброз печінки, портальну гіпертензію та ураження шийки матки (які підвищують сприйнятливість ВІЛ для жінок).[13] Зараження відбувається при контакті із забрудненою водою. Це захворювання є унікальним в тому, що пошкодження відбуваються не з вини самих хробаків, а скоріше через великий обсяг яєць, що черв'яки виробляють.[47] Симптоми: гематурія, обструкція сечового міхура, ниркова недостатність, рак сечового міхура, перипортальний фіброз, гіпертензія, асцит, варикозне розширення вен.[12] Недорогий празиквантел може бути використаний для лікування людей з шистосомозом, але не може вберегти від повторної інфекції. Вартість профілактики становить 32 центи на дитину в рік.[13] Масове лікування, дегельмінтизація з празиквантелем, доступ до чистої питної води, каналізації, санітарна освіта — все це може допомогти з запобіганням шистосомозу.[12] Вакцини знаходяться в стадії розробки. Шистосомоз може бути діагностованим через серологічний тест, але він часто виявляється помилковим.[13] Приблизно 85 % випадків припадають на країни Африки на південь від Сахари.[13]
Гельмінтози, що передаються через ґрунт
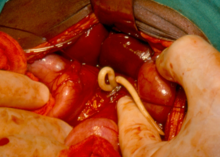
Три основних види гельмінтів, відповідальні за передачу гельмінтозу через грунт: аскарида людська (круглі черв'яки), волосоголовець, та анкілостома і амеркианський некатор.[48] На даний момент є 1,5 млн заражених.[48] Ризик смертності дуже низький.[12] Тяжкість симптомів залежить від кількості гельмінтів в організмі, вони можуть включати в себе проблеми з кишечником, нестачу енергії і порушення в фізичному і розумовому розвитку.[48] Паразитичні черви, як правило, передаються через заражені фекалії людини і грунт.[48] Найбільш поширеними симптомами є анемія, затримка росту, зниження фізичного тонусу, зниження успішності в школі і відвідуваності.[12] Найбільш поширеним методом лікування є медичні преперати.[48] Гельмінтозу можна запобігти шляхом вживання тільки гігієнічно підготовленої їжі і чистої води, поліпшення санітарних умов, періодичної дегельмінтизації.[48] Всесвітня Організація охорони здоров'я рекомендує масову дегельмінтизацію без попереднього діагнозу.[48] Зараження гельмінтами найчастіше відбувається в країнах Африки на південь від Сахари, Північній і Південній Америці, Китаї та східній Азії.[48]
Детальніші відомості з цієї теми ви можете знайти в статті Аскаридоз.
Детальніші відомості з цієї теми ви можете знайти в статті Трихоцефальоз.
Детальніші відомості з цієї теми ви можете знайти в статті Анкілостомоз.
Теніази / цистицеркоз
Цистицеркоз — це зараження личинками свинячого ціп'яка, в той час як теніази — зараження дорослими ціп'яками.[49] гельмінтозів. Цистицеркоз є найбільш поширеною причиною епілепсії в країнах, що розвиваються.[50] Теніози не є смертельними, в той час як цистицеркоз може спричинити епілепсію і бути фатальним.[50][51] Теніїди, зазвичай, проникають в організм через споживання зараженої свинини (теніоз) та яловичини (теніаринхоз). Цистицерки — через вживання зараженої їжи, рідше - води, через немиті від ґрунту руки, а також ендогенно.[49] Теніоз має слабко виражені симптоми: біль у животі, нудота, діарея або запор. Цистицеркоз є причиною утворення кіст і пошкоджень, які можуть зумовити головний біль, сліпоту, судоми, гідроцефалію, менінгізм і слабоумство.[51] Інфекцію можна попередити за допомогою більш суворих стандартів інспенції м'яса та утримання худоби, поліпшення гігієни та санітарії, безпечного приготування м'яса, а також виявлення та лікування носіїв серед людей і свиней.[52] Хвороби поширені в Азії, Африці, Латинській Америці, зокрема, на фермах.[50]
Детальніші відомості з цієї теми ви можете знайти в статті Теніази.
Детальніші відомості з цієї теми ви можете знайти в статті Теніаринхоз.
Детальніші відомості з цієї теми ви можете знайти в статті Теніоз.
Детальніші відомості з цієї теми ви можете знайти в статті Цистицеркоз.
Трахома
Із 21,4 млн чоловік, які хворіють на трахому, 2,2 млн є частково сліпими і 1,2 млн є сліпими. На захворювання, в першу чергу, страждають жінки і діти.[53] Ризик смертності дуже низький, хоча багаторазові повторні інфекції, в кінцевому підсумку, можуть призвести до сліпоти.[12][53] Трахома викликана мікроорганізмами, що поширюються через виділення з очей (на руках, тканині і т. д.) і «мух, що шукають очі».[53] Вона лікується антибіотиками. Єдиний відомий метод профілактики — особиста гігієна. Симптоми: внутрішні травми повік, що призводять до згортання повік всередину.[53] Трахома зустрічається в країнах Африки, Азії, Центральної та Південної Америки, Близького Сходу та Австралії.[53]
Детальніші відомості з цієї теми ви можете знайти в статті Трахома.
Економічний тягар забутих тропічних хвороб
Конте, Енгельс і Моліна приписують низьку вартість лікування забутих хвороб великій кількості програм, безкоштовній доставці лікарських засобів фармацевтичними компаніями, а також неоплачуваній праці добровольців, що поширюють препарати. Вони також стверджують, що економічний тягар забутих хвороб недооцінений і тому відповідна економічна ефективність занижена.[54] Інвестиційна рентабельність заходів по боротьбі з забутими тропічними хворобами оцінюється між 14-30 %, в залежності від захворювання і області.[55] Довгострокові вигоди дегельмінтизації включають підвищення відвідуваності шкіл на 25 %, а також збільшення доходів дорослих на 20 %.[56]
Однак, вартість лікування деяких з цих захворювань, наприклад, виразки Бурулі, може більш ніж в два рази перевищувати дохід середнього домашнього господарства за найменш прибутковий квартал, в той час як в період найприбутковішого кварталу, вартість трохи менша, ніж середні доходи домашніх господарств. Ці величезні фінансові витрати часто призводять до відстрочення лікування і фінансового краху, існує нерівність між багатими і бідними з точки зору економічного тягаря. Ці хвороби також завдають шкоди економіці з точки зору витрат на охорону здоров'я та втрати продуктивності праці за рахунок захворюваності та скорочення тривалості життя. У Кенії, наприклад, припускають, що дегельмінтизація збільшить середній дохід дорослого на 40 %. Кожен випадок трахоми оцінюється в $ 118 втраченої продуктивності. Кожен випадок шистосомозу викликає втрату 45,4 днів роботи на рік. Більшість хвороб вартують економіці різних країнах, що розвиваються, мільйони доларів. Очікується, що великі кампанії профілактики збільшать виробництво продукції сільського господарства і підвищать рівень освіти.[54]
Соціальне значення
Кілька забутих хвороб, таких як проказа, спричинюють тяжкі каліцтва, які призводять до соціальної стигматизації. Лімфатичний філяріоз, наприклад, викликає важкі каліцтва, які можуть стати причиною відмови в шлюбі і нездатності працювати.[13] Дослідження, проведені в Гані і Шрі-Ланці, показали, що групи підтримки для пацієнтів з лімфатичним філяріозом можуть збільшити самооцінку, якість життя і соціальні відносини хворих через соціальну підтримку і надати їм практичні поради про те, як справлятися з їх хворобою.[57]
Дегельмінтизація корелює зі збільшенням відвідуваності школи.
Вплив забутих хвороб тісно пов'язаний із статтю в деяких ситуаціях. Забуті хвороби непропорційно зачіпають жінок, особливо шистосомоз, денге, анкілостомоз під час вагітності, ризик передачі хвороби Шагаса під час вагітності.[58] Дослідження, проведене в Уганді, показало, що жінки легше можуть отримати лікування, тому що у них було менше професійних обов'язків, ніж у чоловіків і вони більш сприйнятливі до лікування, але незнання дії ліків на вагітних жінок стало причиною неналежного догляду. Стать слід враховувати при розробці програм лікування.[59]
Див. також
Примітки
- ↑ а б WHO. Media centre WHO urges governments to increase investment to tackle neglected tropical disease [1]
- ↑ Hotez PJ, Kamath A (2009). Cappello, Michael (ред.). Neglected Tropical Diseases in Sub-Saharan Africa: Review of Their Prevalence, Distribution, and Disease Burden. PLoS Negl Trop Dis. 3 (8): e412. doi:10.1371/journal.pntd.0000412. PMC 2727001. PMID 19707588.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Making the Case to Fight Schistosomiasis. National Public Radio. Процитовано 1 грудня 2008.
- ↑ Hotez PJ (January 2010). How To Cure 1 Billion People? — Defeat Neglected Tropical diseases. Scientific America. 302 (1): 90—4, 96. doi:10.1038/scientificamerican0110-90. PMID 20063641.
- ↑ Mike Shanahan (31 January 2006). Beat neglected diseases to fight HIV, TB and malaria. SciDev.Net.
- ↑ Reddy M, Gill SS, Kalkar SR, Wu W, Anderson PJ, Rochon PA (October 2007). Oral drug therapy for multiple neglected tropical diseases: a systematic review. JAMA. 298 (16): 1911—24. doi:10.1001/jama.298.16.1911. PMID 17954542.
- ↑ http://www.dndi.org/
- ↑ а б http://www.who.int/neglected_diseases/about/en/
- ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet. 385 (9963): 117—71. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
- ↑ Поки не здійснено.
- ↑ Guinea Worm Disease: Worldwide Case Totals. The Carter Center. Процитовано 15 January 2016.
- ↑ а б в г д е ж и к л м н Feasey, Nick; Wansbrough-Jones, Mark; Mabey, David C. W.; Solomon, Anthony W. (1 січня 2010). Neglected tropical diseases. British Medical Bulletin. Т. 93. с. 179—200. doi:10.1093/bmb/ldp046. ISSN 1471-8391. PMID 20007668. Процитовано 24 березня 2016.
- ↑ а б в г д е ж и к Fenwick, A. (1 березня 2012). The global burden of neglected tropical diseases. Public Health. Т. 126, № 3. с. 233—236. doi:10.1016/j.puhe.2011.11.015. ISSN 1476-5616. PMID 22325616. Процитовано 24 березня 2016.
- ↑ World Health Organization. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б в г д Buruli Ulcer. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ Buruli ulcer endemic countries. www.who.int. Процитовано 24 березня 2016.
- ↑ а б в г "Dengue Control". www.who.int. Процитовано 24 березня 2016.
- ↑ Chikungunya. www.who.int. Процитовано 24 березня 2016.
- ↑ а б в г д е ж Dracunculiasis (Guinea-worm disease). World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ Dracunculiasis eradication - global surveillance summary, 2009. Relevé Épidémiologique Hebdomadaire / Section D'hygiène Du Secrétariat De La Société Des Nations = Weekly Epidemiological Record / Health Section of the Secretariat of the League of Nations. Т. 85, № 19. 7 травня 2010. с. 166—176. ISSN 0049-8114. PMID 20449943. Процитовано 24 березня 2016.
- ↑ Echinococcosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б в Signs, symptoms and treatment of echinococcosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Transmission of echinococcosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Surveillance, prevention and control of echinococcosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б в г д е ж Yaws. www.who.int. Процитовано 24 березня 2016.
- ↑ Foodborne trematode infections. www.who.int. Процитовано 24 березня 2016.
- ↑ Human African trypanosomiasis: number of new cases drops to historically low level in 50 years. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Neglected tropical diseases. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б в г д е ж "Chagas disease (American trypanosomiasis)".
- ↑ а б Burden and distribution. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ Leishmaniasis. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ Access to essential antileishmanial medicines and treatment. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ Diagnosis, detection and surveillance. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б в Leprosy Today. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Leprosy: the disease. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Leprosy. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б Epidemiology. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б Forms of Lymphatic Filariasis and diagnosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Lymphatic filariasis. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ Mohammed, Khalfan A.; Haji, Hamad J.; Gabrielli, Albis-Francesco; Mubila, Likezo; Biswas, Gautam; Chitsulo, Lester; Bradley, Mark H.; Engels, Dirk; Savioli, Lorenzo (1 січня 2008). Triple co-administration of ivermectin, albendazole and praziquantel in zanzibar: a safety study. PLoS neglected tropical diseases. Т. 2, № 1. с. e171. doi:10.1371/journal.pntd.0000171. ISSN 1935-2735. PMC 2217668. PMID 18235853. Процитовано 24 березня 2016.
{{cite news}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Clinical manifestations. www.who.int. Процитовано 24 березня 2016.
- ↑ а б в г Onchocerciasis. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б Onchocerciasis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Rabies. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б в г д About rabies. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Rabies. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ "Schistosomiasis Fact Sheet". www.cdc.gov (en-us) . Процитовано 24 березня 2016.
- ↑ а б в г д е ж и Soil-transmitted helminth infections. World Health Organization (брит.). Процитовано 24 березня 2016.
- ↑ а б Transmission of taeniasis/cysticercosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б в About Taeniasis/cysticercosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Signs, symptoms and treatment of taeniasis/cysticercosis. www.who.int. Процитовано 24 березня 2016.
- ↑ Surveillance, prevention and control of taeniasis/cysticercosis. www.who.int. Процитовано 24 березня 2016.
- ↑ а б в г д Priority eye diseases. www.who.int. Процитовано 24 березня 2016.
- ↑ а б Conteh, Lesong; Engels, Thomas; Molyneux, David H. (16 січня 2010). Socioeconomic aspects of neglected tropical diseases. Lancet (London, England). Т. 375, № 9710. с. 239—247. doi:10.1016/S0140-6736(09)61422-7. ISSN 1474-547X. PMID 20109925. Процитовано 24 березня 2016.
- ↑ Molyneux, David H. (24 липня 2004). "Neglected" diseases but unrecognised successes--challenges and opportunities for infectious disease control. Lancet (London, England). Т. 364, № 9431. с. 380—383. doi:10.1016/S0140-6736(04)16728-7. ISSN 1474-547X. PMID 15276399. Процитовано 24 березня 2016.
- ↑ "Deworm the World: the evidence for school-based deworming".
- ↑ Weiss, Mitchell G. (1 січня 2008). Stigma and the social burden of neglected tropical diseases. PLoS neglected tropical diseases. Т. 2, № 5. с. e237. doi:10.1371/journal.pntd.0000237. ISSN 1935-2735. PMC 2359851. PMID 18478049. Процитовано 24 березня 2016.
{{cite news}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Hotez, Peter J. (1 листопада 2013). NTDs V.2.0: "blue marble health"--neglected tropical disease control and elimination in a shifting health policy landscape. PLoS neglected tropical diseases. Т. 7, № 11. с. e2570. doi:10.1371/journal.pntd.0002570. ISSN 1935-2735. PMC 3836998. PMID 24278496. Процитовано 24 березня 2016.
{{cite news}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Rilkoff, Heather; Tukahebwa, Edridah Muheki; Fleming, Fiona M.; Leslie, Jacqueline; Cole, Donald C. (1 січня 2013). Exploring gender dimensions of treatment programmes for neglected tropical diseases in Uganda. PLoS neglected tropical diseases. Т. 7, № 7. с. e2312. doi:10.1371/journal.pntd.0002312. ISSN 1935-2735. PMC 3708858. PMID 23875047. Процитовано 24 березня 2016.
{{cite news}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання)