Трихінельоз
| Трихінельоз | |
|---|---|
 Личинка трихінели у м'язі. | |
| Спеціальність | інфекційні хвороби |
| Симптоми | біль у животі, міалгія, гарячка, набряк і еозинофілія |
| Причини | Трихінела, T. spiralisd і T. nativad |
| Препарати | тіабендазолd[1] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 1F6E |
| МКХ-10 | B75 |
| DiseasesDB | 13326 |
| MedlinePlus | 000631 |
| MeSH | D014235 |
| | |
Трихінельо́з (син. трихіноз, англ. Trichinellosis, trichinosis or trichiniasis) — біогельмінтоз, який спричинюють гельмінти — різні види роду Trichinella[2], характеризується гострим перебігом, гарячкою, мінливими набряками, особливо обличчя, міалгіями і вираженими алергічними проявами.
Історичні відомості[ред. | ред. код]
Дослідження геному трихінел свідчать про те, що вони існували, як окремий вид, із середині міоцену (близько 20 млн років тому)[3]. Те, що інфікування трихінельозом людей відбувалось у давні часи, свідчить виявлення личинок збудника у єгипетській мумії, час муміфікації якої щонайменше 1300 років до н. е.[4]. Релігійні заборони споживання свинини в деяких регіонах і релігіях світу можуть бути пов'язані саме з раннім культурним усвідомленням загрози захворювання на трихінельоз[5]. Личинки збудника в діафрагмі 51-річного італійського каменяра, який начебто помер від туберкульозу, вперше виявив у 1835 році англійський хірург й патолог Джеймс Педжет, який на той час був 21-річним студентом[6][7]. Британський зоолог, палеонтолог й анатом Річард Оуен у той же рік детально описав морфологію паразита, назвавши його Trichina spiralis[8]. У 1859-70 роках австрійський патолог Рудольф Вірхов, німецький патолог Фрідріх Альберт фон Ценкер та зоолог Рудольф Лейкарт детально вивчили перебіг хвороби, встановили етіологічний зв'язок між трихінелами і тифоподібним захворюванням, виявивши гельмінта в м'язах хворої, що загинула з помилковим діагнозом «черевний тиф», відтворили інвазію експериментально шляхом зараження собаки тваринним м'ясом, яке містило личинки трихінел, описали життєвий цикл гельмінта[9][10][11].
Актуальність[ред. | ред. код]
Трихінельоз є одним із найтяжчих гельмінтозів людини, природні осередки виявляють на всіх широтах земної кулі та на всіх континентах, окрім Австралії. Синантропні осередки є в регіонах із розвиненим свинарством, широким вживанням людьми в їжу свинячого м'яса. У деяких регіонах України, зокрема у Вінницькій, Хмельницькій, Одеській областях, сформувалися ендемічні осередки трихінельозу. Цьому посприяв безконтрольний випас свиней з особистих господарств, збільшилось використання м'ясних продуктів без ретельної санітарно-ветеринарної експертизи, особливо в сільській місцевості. Виросла й кількість випадків трихінельозу через вживання в їду інвазованого м'яса диких тварин.

Етіологія[ред. | ред. код]
| Трихінела | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
 Личинка трихінели, яка здійснює спиральне згортання свого тіла перед остаточним формуванням капсули в м'язах.
| ||||||||||||||||
| Біологічна класифікація | ||||||||||||||||
| ||||||||||||||||
Види
| ||||||||||||||||
|
Trichinella spiralis | ||||||||||||||||
Посилання
| ||||||||||||||||
|
Класифікація та морфологія[ред. | ред. код]
Збудники трихінельозу — різні підвиди (Trichinella spiralis spiralis, Trichinella spiralis nativa, Trichinella spiralis nelsoni) їх відносять до виду Trichinella spiralis, роду Trichinella, типу Nematoda. Назва «Trichinella» походить від грец. τριχίνα — опушена, зроблена з волосся. Статевозрілі трихінели дрібних розмірів (завдовжки 1-3 мм, діаметром менше 0,5 мм), тіло їх циліндричне, кутикула прозора, має кільчасту структуру. Трихінели є роздільно-статевими живородними гельмінтами, їх личинки мають паличкоподібну форму, завдовжки до 0,1 мм.
Цикл розвитку[ред. | ред. код]



Трихінел відносять до біогельмінтів. Цикл розвитку трихінел реалізується в одному і тому ж організмі, який відіграє для них спочатку роль остаточного, а потім проміжного хазяїна. У статевозрілій стадії вони паразитують в стінці нижніх відділів тонкої кишки людини або інших ссавців, а в личинковій — у поперечно-смугастій мускулатурі. У біологічному циклі трихінел виділяють кілька стадій. Розвиток від яйцеклітини до личинки відбувається в яєчнику і матці самиці.
Міграційна стадія[ред. | ред. код]
Народжені личинки здійснюють активну міграцію по всіх органах, але остаточно осідають в м'язових волокнах і тільки там розвиваються до інвазійних личинок. У період міграції личинки підростають, кілька разів змінюють свою оболонку (линяють). Трихінели, які мігрують, дуже алергогенні. Личинки надзвичайно стійкі до високих температур, тому звичайні способи кулінарної обробки не спричиняють їх загибель.
М'язова стадія[ред. | ред. код]
Виділяючи гіалуронідазу, личинки проникають в сарколему м'язових волокон. Через 18-20 діб перебування в м'язах вони підростають до 0,8-1 мм, закручуються спірально і стають інвазивними. Через 35-40 днів навколо м'язової трихінели утворюється капсула внаслідок реакції оточуючої тканини[15]. Утворення капсули захищає личинки від імунної системи хазяїна. Зазвичай в капсулі знаходиться одна трихінела, спірально згорнута в 2,5 обороти. При інтенсивній інвазії одна капсула може містити дві та навіть три личинки. Стінка капсули складається з тонкого сполучнотканинного та прозорого гіалінового шарів. Середня величина капсул у людини становить 0,6×0,2 мм. Через 14-18 місяців починається звапнення капсул, яке триває до 2 років. У капсулах личинки трихінел залишаються життєздатними протягом багатьох років.
Кишкова стадія[ред. | ред. код]
При перетравлюванні зараженого м'яса личинки звільняються в шлунку, потім із їжею потрапляють до тонкого кишечника, де через добу вони перетворюються на самців і самиць, які й народжують личинок. Запліднені самиці за допомогою головного стилета прикріплюються до слизової оболонки кишки і за добу досягають статевої зрілості. Через 80—90 годин після зараження людини чи тварини самиці народжують личинок. Дорослі трихінели живуть в кишечнику від 10 до 56 діб у тварин і 45—56 діб у людини. За життя одна самиця в організмі різних тварин народжує від 200 до 2000 личинок, в організмі людини — в середньому 1500.
Епідеміологічні особливості[ред. | ред. код]
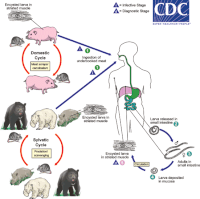
Джерело та резервуар інфекції[ред. | ред. код]
Хазяями трихінел є переважно хижі ссавці, а також деякі ластоногі, гризуни, комахоїдні, всеядні — домашні та дикі свині. Існують природні та синантропні осередки інвазії. У природних осередках джерелом трихінельозу є дикі тварини, переважно м'ясоїдні (вовки, лисиці, борсуки, кабани, ведмеді тощо). Можливе й зараження птахів, які можуть клювати падло, окремих морських безхребетних[16], деяких плазунів, зокрема крокодилів[17]. Циркуляцію трихінельозної інвазії в природі обумовлює хижацтво і поїдання падла, нерідко канібалізм у тварин. Зараження людей відбувається при вживанні в їжу інвазованого личинками трихінел м'яса, частіше свійської свинини, але нерідкі випадки зараження від м'яса дикого кабана, ведмедя, борсука, рідше — від інших тварин, птахів тощо. Так описані спалахи зараження у Польщі, Франції, Італії від конини, адже коні іноді їдять мертвих тварин і саме так заражаються.[18]. Природні осередки трихінельозу первинні за своїм походженням. Серед свійських тварин та синантропних гризунів виникають і підтримуються синантропні осередки інвазії. Поїдання всеїдними свинями заражених померлих пацюків, харчових відходів і продуктів забою, що містять личинки трихінел, підтримує циркуляцію інвазії в синантропних осередках. Людина не бере участі в циркуляції трихінельозу, тому що після зараження стає епідеміологічним тупиком інвазії.
У світі, й в Україні абсолютно переважають випадки трихінельозу, який спричинює вид Trichinella spiralis, що циркулює у домашніх свиней. Ще два види Trichinella nativa і Trichinella nelsoni можуть достатньо часто спричиняти захворювання у людей в світі, але вони поширені в дикій природі за межами України. Інші види трихінел (Trichinella britovi, Trichinella murrelli, Trichinella papuae, Trichinella pseudospiralis) взагалі досить рідко уражають людину, в Україні не циркулюють.
Механізм і шляхи передачі[ред. | ред. код]
Механізм зараження — оральний, шлях передачі — харчовий. Провідним фактором передачі є недостатньо термічно оброблене м'ясо домашніх і диких тварин, що містить живі інкапсульовані личинки трихінел. Личинки стійкі до соління, копчення, нетривалого заморожування і гинуть тільки при нагріванні до певних температур.
Сприйнятливий контингент та імунітет[ред. | ред. код]
Захворюваність часто носить груповий характер, відбуваються часто сімейні спалахи. Імунітет до кінця не прояснений, однак після зараження тривалий час зберігаються високі титри антитіл проти личинок трихінел, хоча цього недостатньо для елімінації тих личинок, які є всередині капсул у м'язах. Можливо, такий інтенсивний гуморальний імунітет захищає від повторних заражень. Дітей вважають певною мірою стійкими до трихінельозу, при захворюванні вони мають менше ускладнень та й видужують швидше. Можливо, це пов'язано ще й з меншим за кількістю вживання м'яса, ніж це відбувається у дорослих.
Патогенез[ред. | ред. код]
Ранній період[ред. | ред. код]
Після перетравлення зараженого м'яса в шлунку і розчинення капсул, які містять личинки, останні проникають у тонку кишку. Через наявність у самиць головного стилета, за допомогою якого вони укорінюються в слизову оболонку кишки, відбувається місцеве подразнення і невелике запалення у кишці, яке проте мало турбує уражену людину. Тільки якщо цих самиць багато, то тоді відбувається розвиток симптомного ентериту.
Початок міграції личинок[ред. | ред. код]
Через 3-4 доби після зараження трихінельозом людини чи тварини самиці народжують личинок, які потрапляють спочатку в лімфатичні, потім в кровоносні судини, і активно мігрують по всьому організму до поперечносмугастих м'язів. У паренхіматозних органах личинки гинуть, але проникаючи в скелетні м'язи, швидко ростуть, набувають спіралеподібної форми і через 3 тижні стають інвазійними.
Сенсибілізація в генезі трихінельозу[ред. | ред. код]
Продукти розпаду загиблих личинок, метаболіти живих особин є високоімуногенними, що обумовлює розвиток під час міграції виражених алергічних імунопатологічних реакцій, які призводять до значних порушень функцій органів і систем. У патогенезі трихінельозу головну роль відіграють саме алергічні реакції організму, сенсибілізованого продуктами обміну і розпаду личинок й статевозрілих трихінел.
Перша фаза специфічної сенсибілізації організму[ред. | ред. код]
Характеризується виникненням загальних алергічних проявів: гарячки, набряків, міалгії, висипу на шкірі, катаральних явищ, загальних неврологічних розладів.
Друга фаза специфічної сенсибілізації організму[ред. | ред. код]
Розвивається при інтенсивному зараженні та характеризується проявами алергічних системних васкулітів і органних пошкоджень. Останні можуть супроводжуватися високою гарячкою, сильним м'язовим болем, висипом. Паразити мігрують через міокард, але не інкапсулюються, проте сильна запальна реакція відбувається з численними еозинофілами, еритроцитами, відкладанням фібрину у вогнищах некротичного міокардиту. Може також мати місце перикардит. Периваскулярні скупчення еозинофілів, лімфоцитів, макрофагів і поліморфноядерних лейкоцитів розгортаються в центральній нервовій системі (ЦНС) та ділянках ішемії мозку. Личинки можуть бути оточені астроцитами і клітинами мікроглії. У міокарді, мозку, печінці та інших органах виникають неспецифічні системні васкуліти з периваскулярними інфільтратами, тромбозами.
Особливості уражень груп м'язів[ред. | ред. код]
Спостерігають неоднакову ураженість личинками трихінел різних груп м'язів. У людини трихінели найчастіше уражають найбільш метаболічно активні м'язи з сильним кровопостачанням — ніжки діафрагми, міжреберні, гортанні, жувальні та черевні м'язи, язик, в них розвиваються ознаки виразного міозиту. Зараженість м'язів личинками трихінел може сягати 15 тисяч на кілограм м'язів.
Пізній період[ред. | ред. код]
Через 4-5 тижнів навколо личинок формується сполучнотканинна капсула, яка з часом кальцифікується. При масивній інвазії можуть спостерігати міокардити, міокардіодистрофія, васкуліти, менінгоенцефаліт, пневмонію, які з'являються на 3-5-му тижні хвороби.
Клінічні прояви[ред. | ред. код]
Класифікація та інкубаційний період[ред. | ред. код]
До МКХ-10 включили «Трихінельоз» за кодом В75. Залежно від виразності клінічних проявів по тяжкості клінічного перебігу вирізняють:
- стертий,
- легкий,
- середньотяжкий
- тяжкий.
Інкубаційний період при трихінельозі частіше триває від 5-8 днів до 6 тижнів. Тривалу інкубацію, як правило, спостерігають при легкому перебігу трихінельозу, при тяжкому — терміни інкубації скорочуються іноді навіть до 1 доби. У випадку зараження Trichinella nativa (наприклад, після вживання ведмежого м'яса) інкубаційний період затягується до 40-45 діб.
На 1-му тижні типового перебігу хвороби[ред. | ред. код]
У частини хворих на 1-му тижні захворювання можуть відбуватися клінічні прояви, пов'язані з перебуванням паразитів у кишечнику. Хворі скаржаться на нудоту, блювання, біль у животі, спостерігають помірні за обсягом рідкі випорожнення без патологічних домішок. Як правило, ці прояви не стають причиною звертання хворих по медичну допомогу. При масивній інвазії можливий тяжкий ентерит.
На 2-му тижні типового перебігу хвороби[ред. | ред. код]
На 2-му тижні на тлі вищеназваних симптомів з'являються й наростають прояви трихінельозу, пов'язані з лімфо-гематогенною дисемінацією личинок. Провідними ознаками в цей період є гарячка, біль у м'язах, набряки (периорбітальні, всього обличчя), стійкий головний біль, висип. Набряк повік у поєднанні з кон'юнктивітом вважається патогномонічним симптомом трихінельозу. Завдяки цьому ознакою трихінельоз отримав назву «одутловатки», в англійських авторів — хвороби «великої голови» (англ. big head disease). Гарячка послаблюючого або неправильного типу зберігається від декількох днів до декількох тижнів, змінюється в подальшому тривалим субфебрилітетом[19], супроводжується вираженою інтоксикацією (головним болем, гіподинамією, загальним занепокоєнням).
Клінічні особливості ураження м'язів[ред. | ред. код]
М'язовий біль спостерігають у переважної більшості хворих. Спочатку з'являється біль в м'язах нижніх кінцівок, потім в інших групах м'язів — сідничних, спини, живота, рук, шиї, жувальних, язика, глотки, очних. При тяжкому перебігу трихінельозу біль може приймати генералізований характер, розвиваються м'язова слабкість, контрактури. У частини хворих при пальпації двоголового м'яза плеча можна виявити дрібні болючі ущільнення (вузлики), які, очевидно, утворюються внаслідок запальної реакції м'язової тканини і судин на проникнення личинок.

Характеристика інших уражень[ред. | ред. код]
У деяких хворих розвивається виразний мінливий набряк обличчя, шиї, тулуба, кінцівок, який тримаються 5-8 діб, іноді до 2-3 тижнів. На шкірі з'являються висипання макуло-папульозного або геморагічного характеру, які зберігаються декілька днів. Спостерігають субкон'юнктивальні та піднігтьові крововиливи. Можливе ураження серцевого м'язу — виникнення тяжкого міокардиту з гострою серцевою недостатністю (ГСН).
Характеристика клінічного перебігу за ступенем тяжкості[ред. | ред. код]
Стертий перебіг[ред. | ред. код]
На тлі короткочасного субфебрилітету і незначного м'язового болю з'являється пастозність обличчя. Кишкові прояви відсутні.
Легкий перебіг[ред. | ред. код]
Захворювання починається з раптового підвищення температури (іноді до 39 °C), в подальшому вона знижується до субфебрильної і може триматися ще протягом 7-10 днів. Весь період хвороби в цьому випадку (до 2 тижнів) зберігаються помірний м'язовий біль, одутлість обличчя, іноді хворі відзначають першіння і, навіть, біль у горлі.
Середньотяжкий перебіг[ред. | ред. код]
Раптово виникає висока гарячка, яка зберігається 7-8 днів, а потім ще 7-10 днів може бути субфебрилітет. Біль у м'язах інтенсивний, ускладнює рухливість хворого. Пастозність шкіри, особливо обличчя, часто поєднується з висипаннями, які сверблять, кон'юнктивітом. З'являються ознаки ураження інших органів — легенів (кашель, хрипи), серця (переважно глухість тонів, зниження артеріального тиску, тахікардія). Можуть збільшуватися лімфатичні вузли. З'являється біль у животі, у деяких хворих — послаблення випорожнень. Тривалість хвороби при такому перебігу сягає 3-4 тижнів.
Тяжкий перебіг[ред. | ред. код]
Хвороба може починатися вже через 1-2 дні після зараження з ознак ураження травної системи — нудоти, блювання, діареї, болю в животі. З перших днів чітко виражений інтоксикаційний синдром у вигляді збудження, марення, безсоння, галюцинацій, іноді виникає менінгеальний синдром. Надалі на тлі шкірних алергічних проявів (набряклість, висипання), високої гарячки, та інтенсивного, часом нестерпного м'язового болю, чітко проявляються ознаки ураження різних органів — легенів, серця, травної системи. Набряки обширні, що обумовлено не тільки дією алергенів, але і прогресуючою гіпопротеїнемією. Набряк мозкових оболон посилює порушення функції ЦНС. Висипання рясні, вони можуть набувати геморагічного характеру. Гарячка стійка, зберігається до 3 тижнів, висота температури тіла досягає 40-41 °C. Біль у животі може бути відсутнім, але у деяких хворих набуває характеру нападів. Уже в перші дні хвороби при цьому перебігу виникають ознаки ураження міокарда алергічної природи (частіше у жінок) — тахікардія, глухість серцевих тонів, порушення серцевого ритму, падіння серцевої діяльності. У міру посилення серцево-судинної недостатності наростають набряки, з'являється випіт до серозних порожнин, посилюються застійні явища в легенях, функція яких і без того порушена. У легенях виникають вогнищеві мігруючі пневмонії, геморагії, наростає випіт у плевру, порушення функції дихання посилюється розвитком бронхоспазму. Приблизно в ті ж терміни, що й ураження серця і легенів, виникають порушення діяльності ЦНС (частіше у чоловіків), у основі яких на ранній стадії лежать циркуляторні розлади внаслідок набряку-набухання мозку, в більш пізніх — органічні. У хворих виявляють симптоми менінгіту, енцефаломієліту, вогнищеві ураження ЦНС, клінічні прояви визначаються переважною локалізацією уражень.
Рецидивування[ред. | ред. код]
Зрідка після видужання через 2-3 дні — 2-3 тижні виникають рецидиви хвороби, які перебігають легко.
Ускладнення[ред. | ред. код]
При інтенсивній інвазії трихінельоз може ускладнюватися органними і системними ураженнями, що розвиваються на 3-4-му, іноді 5-му тижнях захворювання. Найчастіше спостерігають міокардит і пневмонію, іноді менінгоенцефаліт, ураження печінки, нирок, флебіти, тромбози великих кровоносних судин. При трихінельозному міокардиті, перикардиті може виникнути ГСН. Паралічі та парези при трихінельозі пов'язані з неспецифічними васкулітами і дифузно-вогнищевим гранульоматозом у головному і спинному мозку, рідше з тромбозами великих судин. Прогноз при трихінельозі дуже серйозний, летальність досягає 8-12 %.
Діагностика[ред. | ред. код]
Лабораторна і інструментальна діагностика[ред. | ред. код]
Найбільш характерною загальнолабораторною ознакою трихінельозу є еозинофілія[20] крові. Спостерігають пряму залежність між еозинофілією та вираженістю клінічних проявів хвороби. При стертому перебігу відбувається збільшення кількості еозинофілів до 10 %, при легкому — до 20 %, при середньотяжкому — до 40 %, при тяжкому перебігу — аж до 80 %. Вкрай тяжкий перебіг трихінельозу, навпаки, може йти з гіпоеозінофілією, а в термінальному періоді — навіть з анеозінофілією[21]. Максимальної виразності еозинофілія досягає при легкому перебігу на 4-му тижні хвороби, при середньотяжкому і тяжкому — на 2-3-му тижні. Поява тяжких органних ускладнень призводить до різкого зниження відсотка еозинофілів. Зберігання гарячково-інтоксикаційних проявів при зниженні еозинофілів у крові дуже грізна прогностична ознака. Помірна еозинофілія може зберігатися протягом 2-3 місяців і більше після одужання.
У біохімічному дослідженні крові визначають диспротеїнемію (гіпоальбумінемія, гипергаммаглобулінемія) на тлі загальної гіпопротеїнемії, підвищену активність креатинфосфокінази (КФК), лактатдегідрогенази (ЛДГ) 4 і 5, нерідко й аспартатамінотрансферази (АсАТ). У більшості хворих у крові виявляють підвищений вміст антитіл класу IgE. На електрокардіограмі (ЕКГ), ЕхоКГ можуть бути зміни, притаманні міокардіодистрофії чи міокардиту. Електроміографія свідчить про наявність міозитів.
Специфічна діагностика[ред. | ред. код]
Біопсія[ред. | ред. код]
Для специфічної діагностики трихінельозу проводять дослідження м'яса, яке могло бути причиною зараження, на наявність личинок трихінел шляхом компресорної трихінелоскопії[22] або методом перетравлення в штучному шлунковому соку. В окремих випадках для підтвердження діагнозу (але не раніше 9-10-го дня хвороби) вдаються до біопсії м'язів хворого (трапецієподібної, дельтоподібної або литкової) з наступним гістологічним дослідженням біоптату.
ПЛР і серологічні дослідження[ред. | ред. код]
На даний момент у більшості країн із розвиненою медициною у період міграції личинок проводять полімеразну ланцюгову реакцію (ПЛР) крові для виявлення ДНК їх. Серологічні реакції стають позитивними лише на 3-му тижні інвазії, що робить їх корисними, в основному, для ретроспективної діагностики захворювання (використовують реакцію непрямої гемаглютинації (РНГА), реакцію зв'язування комплементу (РЗК), реакцію непрямої імунофлюоресценції (РНІФ), імуноферментний аналіз (ІФА) в парних сироватках).
Критерії сучасної комплексної діагностики трихінельозу[ред. | ред. код]
Через непевність специфічних методів діагностики трихінельозу фахівці в країнах розвиненої медицини вважають необхідним комплексну оцінку клінічних, епідеміологічних та лабораторних критеріїв:
- А — гарячка, набряк обличчя або/і повік, міалгії;
- B — діарея, неврологічні прояви, ураження серця, кон'юнктивіт, піднігтьові крововиливи, шкірний висип;
- C — еозинофілія (>1000 еозинофілів/мл) та/або підвищення рівня IgE, підвищення активності КФК, ЛДГ4 чи ЛДГ5;
- D — позитивні серологічні реакції, сероконверсія[23], позитивний результат м'язової біопсії;
При наявності у хворого не менше 3-х із вищеназваних клінічних критеріїв групи А, 2-х групи С та по одному з груп В й D діагноз трихінельозу вважають підтвердженим. Додає імовірності діагнозу епідеміологічні передумови: вживання свинячого м'яса або м'яса диких тварин перед захворюванням у межах інкубаційного періоду.
Лікування[ред. | ред. код]
| Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Лікування хворих на трихінельоз проводять в стаціонарі. У гострому періоді захворювання призначають постільний режим.
Етіотропна терапія[ред. | ред. код]
Необхідна всім хворим на трихінельоз. Коли паразит перебуває в тонкому кишечнику (кишкова фаза), ефективними будуть практично будь-які антигельмінтні протинематодозні препарати. Але при міграційній і м'язовій фазах більшість препаратів мало ефективні або зовсім неефективні. Терапевтична тактика залежить від клінічної форми захворювання, тяжкості перебігу, наявності ускладнень і преморбідного фону. Лікування проводять індивідуально з урахуванням термінів інвазії, клінічних проявів, а також тяжкості стану хворого. Альбендазол є ефективним при всіх стадій трихінельозу. Його призначають у дозі 0,01 г/кг маси тіла на добу (зазвичай 0,8 г на добу) у 2 прийоми після їди протягом 7-10 днів. Мебендазол також згубно діє на личинки трихінел і стерилізує самиць, убиваючи ембріони, які перебувають у матці. Тому найбільш ефективним періодом для лікування мебендазолом є період інкубації і перші 2 тижні від початку захворювання. Добова доза для дорослих 0,3 г, її поділяють на 3 разових прийоми після їди. Тривалість курсу 5—7 діб, в особливо тяжких випадках до 14 діб. Надалі, коли мігруючих і м'язових личинок стає більше, мебендазол спричиняє їхню масову загибель, що призводить до загострення загальної алергічної реакції, розвитку запальних інфільтратів у м'язах, хронічного міозиту.
Патогенетична терапія[ред. | ред. код]
Для зменшення алергічного компонента захворювання застосовують антигістамінні препарати, неспецифічні протизапальні засоби, інгібітори простагландинів. При вираженій інтоксикації проводять інфузійно-дезінтоксикаційну терапію глюкозо-сольовими розчинами, при вираженій гіпопротеїнемії показано парентеральне введення розчину альбуміну, плазми крові. У випадку розвитку тяжких проявів алергічного характеру, а також ускладнень у вигляді міокардиту, пневмонії і менінгоенцефаліту, призначають глюкокортикостероїди (ГКС), а особливо тоді, коли хворий отримує мебендазол.
Профілактика[ред. | ред. код]
Боротьба з трихінельозом здійснюється за двома основними напрямами:
- посилення ветеринарно-санітарного нагляду;
- широка санітарно-освітня робота.
Основою загальної профілактики трихінельозу служить дослідження свинини за допомогою лупи. Його у цій ситуації називають «трихінелоскопією» і проводять на м'ясокомбінатах, скотозабійних пунктах, м'ясо-молочних і харчових контрольних станціях. Для дослідження свинячих туш на трихінельоз беруть, як правило, ніжки діафрагми. При виявленні хоча б однієї личинки трихінел м'ясо знищують або направляють до технічної утилізації. Санітарно-просвітня робота повинна бути спрямована на поширення серед населення відомостей про трихінельоз.
Щодо природних осередків трихінельозу важливою профілактичною мірою служить закопування мисливцями тушок хижих тварин після зняття шкурок, ретельна термічна обробка м'яса диких тварин (ведмедів, кабанів тощо) при вживанні його в їду, неприпустимість згодовування домашнім тваринам сирого м'яса диких тварин.
Є певні настанови щодо запобігання зараження трихінельозом при вживанні м'яса у побуті. Так, ефективне знезараження м'яса від личинок може бути при його заморожуванні при −20 °C протягом 3-х днів або при нагріванні до 58,5 °C протягом 10 хвилин[24]. Міністерство сільського господарства США рекомендує:
- піддавати термічній обробці непевне м'ясо свійських тварин таким чином, щоб у найтовщому місці шмата м'яса була температура, виміряна за допомогою харчового термометра, не менше ніж 63 °C (145 °F), не вживаючи приготовлену таким чином м'ясну страву ще не менше 3-х хвилин після припинення безпосередньої термічної обробки через те, що всередині м'яса ще зберігається така температура, яка знешкоджує личинки;
- для приготування дичини така температура має бути не менша ніж 71 °C (160 °F);
- для птиці — не менше 74 °C (165 °F) з тими ж самими, як і для свійського м'яса, подальшими діями[25].
Згідно з офіційною європейською директивою для запобігання трихінельозу рекомендують заморожування м'яса при температурі −25 °C (-13 °F) принаймні на 10 днів для шматків м'яса менше, ніж 25 см (10 дюймів) товщини[26]. Відповідно до настанов Міжнародної комісії з трихінельозу м'ясо повинно бути нагріте до 65 °C (149 °F) протягом принаймні однієї хвилини; личинки гинуть, коли при готуванні забарвлення м'яса змінюється з рожевого на коричневе[27].
Цікавий факт[ред. | ред. код]

Від трихінельозу у 1897 році, скоріше за все, загинула полярна шведська експедиція під головуванням відомого дослідника Соломона Августа Андре. Він з двома своїми сподвижниками спробував досягти Північного полюса на повітряній кулі та скинути над ним спеціальний буй. 11 липня 1897 року мандрівники вилетіли з Шпіцбергена в напрямку полюса, але куля потім зазнала аварії. 15 липня того ж року шкіпер норвезького судна підстрелив поштового голуба, у якого була знайдена спокійного змісту записка Андре, датована ще 13 липня. Через кілька років виявили на норвезькому узбережжі прибиті хвилями п'ять буйків, у двох з яких були короткі повідомлення, зроблені через кілька годин після вильоту повітряної кулі. Тільки в 1930 році на острові Квітоя були виявлені рештки членів експедиції[28]. Два скелети були знайдені на березі, ще один був похований під камінням. З щоденника Андре стало відомо, що повітряна куля потрапила в аварію 16 липня 1897 року, лише в жовтні полярники прибули на острів. А потім померли. Після проведеного ретельного аналізу записів в щоденнику Андре в 1952 році шведський лікар Ернест Трайд зробив висновок, що члени експедиції змушені були ловити і їсти арктичних ссавців[29], через що заразилися на трихінельоз і померли від нього[30]. Хоча й не виключають можливість й інших причин смерті експедиції[31].
Примітки[ред. | ред. код]
- ↑ NDF-RT
- ↑ Pozio, E., & Murrell, D. K. (2006). Systematics and Epidemiology of Trichinella. Advances in Parasitology, 63, 368—439.
- ↑ Zarlenga DS, Rosenthal BM, La Rosa G, Pozio E, Hoberg EP. Post-Miocene expansion, colonization, and host switching drove speciation among extant nematodes of the archaic genus Trichinella. Proc Natl Acad Sci U S A. May 9 2006;103(19):7354-9.
- ↑ Neghina R, Moldovan R, Marincu I, Calma CL, Neghina AM. The roots of evil: the amazing history of trichinellosis and Trichinella parasites. Parasitol Res. Feb 2012;110(2):503-8.
- ↑ upouy-Camet, Bruschi F. Management and Diagnosis of Human Trichinellosis. FAO/WHO/OIE Guidelines for the Surveillance, Prevention, and Control of Trichinellosis. Trichinellosis.org. Available at [1][недоступне посилання з липня 2019]
- ↑ «Paget, Sir James». Royal College of Surgeons. Retrieved 23 October 2012. [2] [Архівовано 2016-03-03 у Wayback Machine.].
- ↑ Discovery of Trichinella Spiralis. Архів оригіналу за 2 травня 2015. Процитовано 1 лютого 2015.
- ↑ Richard Owen (1835) "Description of a microscopic entozoon infesting the muscles of the human body, " Transactions of the Zoological Society of London.
- ↑ Rudolf Leuckart Untersuchungen über Trichina spiralis, Leipzig, Winter 1860, 2. Aufl. 1866
- ↑ FA. von Zenker Ueber die Trichinenkrankheit des Menschen. Archiv für pathologische Anatomie und Physiologie und für klinische Medicin 1860, Volume 18, Issue 5-6, pp 561—572
- ↑ Blumer G. «Some remarks on the early history of Trichinosis (1822—1866).» Yale Journal of Biology and Medicine 07. 1939. — 1(6)581-588.
- ↑ а б підвид Trichinella spiralis
- ↑ Перераховані вище види та підвили на сьогодні відомі як такі, що спричинюють інвазії не тільки в тварин, але й у людей.
- ↑ У людей не була ще знайдена.
- ↑ Trichinella papuae, Trichinella pseudospiralis, Trichinella zimbabwensis капсул не утворюють.
- ↑ Odevskaia IM. [Role of birds in the epizootology of trichinosis in arctic marine mammals]. Med Parazitol (Mosk). 2010 Jul-Sep;(3):32-7.
- ↑ Pozio E The broad spectrum of Trichinella hosts: from cold- to warm-blooded animals. Vet Parasitol. 2005 Sep 5;132(1-2):3-11.
- ↑ Murrell KD. Djordjevic M. et al. Epidemiology of Trichinella infection in the horse: the risk from animal product feeding practices. Vet Parasitol. 2004. 123:223-33.
- ↑ Підвищення температури в межах 37-38 °C.
- ↑ Збільшення кількості еозинофілів.
- ↑ Повна відсутність еозинофілів.
- ↑ Роздавлювання м'язової тканини після чого її оглядають під лупою або світловим мікроскопом.
- ↑ Поява титрів антитіл після першої негативної реакції.
- ↑ Kapel CM. Pozio E. Sacchi L. Prestrud P. Freeze tolerance, morphology, and RAPD-PCR identification of Trichinella nativa in naturally infected arctic foxes. J Parasitol. 1999. 85:144-7.
- ↑ Centers for Disease Control and Prevention Parasites — Trichinellosis (also known as Trichinosis)/Prevention & Control [3]
- ↑ Council Directive 77/96/EEC of 21 December 1976 on the examination for trichinae (Trichinella spiralis) upon importation from third countries of fresh meat derived from domestic swine. O.J. No L26 of 31.1.1977, p. 67.
- ↑ Gamble HR, Bessonov AS, Cuperlovic K, Gajadhar AA, van Knapen F, Noeckler K, Schenone H, Zhu X. International Commission on Trichinellosis: recommendations on methods for the control of Trichinella in domestic and wild animals intended for human consumption. Veterinary Parasitology 1 December 2000; 93(3-4):393-408.
- ↑ Arctic Mystery Of Andree's Fate Now Solved Popular Mechanics, November 1930
- ↑ В шведському музеї Гренна є фотографія Андре, що стоїть з рушницею над вбитим ним білим ведмедем.
- ↑ Ernst Adam Tryde, De döda på Vitön. Sanningen om Andrée. Bonniers förlag, Stockholm, 1952.
- ↑ ANDRZEJ M. KOBOS «ORŁEM» DO BIEGUNA. O wyprawie Andrée'go balonem do Bieguna Północnego [4] [Архівовано 30 вересня 2007 у Wayback Machine.]
Джерела[ред. | ред. код]
- Інфекційні хвороби (підручник) (за ред. О. А. Голубовської). — Київ: ВСВ «Медицина» (2 видання, доповнене і перероблене). — 2018. — 688 С. + 12 с. кольор. вкл. (О. А. Голубовська, М. А. Андрейчин, А. В. Шкурба та ін.) ISBN 978-617-505-675-2
- Возіанова Ж. І. Інфекційні і паразитарні хвороби: В 3 т. — К.:"Здоров'я",2008. — Т.1.; 2-е вид., перероб. і доп. — 884 с. ISBN 978-966-463-012-9
- Darvin Scott Smith, Stephanie A Nevins Trichinosis. /eMedicine Specialties/Infectious Diseases/Parasitic Infections (Chief Editor Burke A Cunha) Updated: Apr 16, 2013 [5] (англ.)
- L Kristian Arnold Trichinellosis/Trichinosis. /eMedicine Specialties/Emergency Medicine/Infectious Diseases (Chief Editor Rick Kulkarni) Updated: May 12, 2014 [6] (англ.)
- Паразитарные болезни человека (Шабловская Е. А., Падченко И. К., Мельник М. Н. и др.). — К.: Здоров'я, 1984. — 160 с. (рос.)
- Зюков А. М. (за участі Падалки Б. Я.) Гострі інфекційні хвороби та гельмінтози людини. К. 1947.
- Бронштейн А. М. Паразитарные болезни человека: Протозоозы и гельминтозы / А. М. Бронштейн, А. К. Токмалаев. — Москва: Издательство Российского университета дружбы народов, 2004. — 206 с. (рос.)
- Паразитарные болезни человека (протозоозы и гельминтозы): руководство для врачей / под ред. В. П. Сергиева, Ю. В. Лобзина, С. С. Козлова. — С.Пб. : ООО «Издательство Фолиант», 2008. — 592 с. (рос.)
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|