Пневмонія
| Ця стаття містить правописні, лексичні, граматичні, стилістичні або інші мовні помилки, які треба виправити. (жовтень 2015) |
Пневмоні́я — запалення легень, яке відбувається перш за все у повітряних міхурцях, які називаються альвеолами.[10][11] Зазвичай виникає при інфікуванні бактеріями, значно рідше — вірусами та іншими мікроорганізмами, ураженні деякими медичними препаратами, при автоімунних захворюваннях, дії деяких токсичних факторів тощо[10][12].
Зазвичай при пневмонії спостерігають наступні симптоми: кашель, біль за грудиною, гарячка, ускладнене дихання.[13] Для діагностики застосовують рентгенографію легень і бактеріологічний посів мокротиння. Існують вакцини для запобігання пневмонії, яку спричиняють деякі збудники. Лікування залежить від причини захворювання. Бактеріальну пневмонію лікують антибіотиками. При гострій формі пневмонії хворий, зазвичай, проходить лікування у стаціонарі.
Актуальність[ред. | ред. код]
Щороку на пневмонію хворіють близько 450 мільйонів людей: 7 відсотків населення планети; вона також стає причиною близько 4 мільйонів смертей. Хоча Вільям Ослер в ХІХ столітті назвав пневмонію «водієм ешелону смерті»,[14] поява антибіотикотерапії та вакцин у ХХ столітті значно збільшила кількість людей, що одужали.[15] Тим не менш, в країнах, які розвиваються, а також серед людей похилого віку, дітей та осіб з хронічними захворюваннями, пневмонія залишається великою загрозою.[15][16]
Етіологія[ред. | ред. код]

Найчастіше причиною пневмонії бувають бактерії, віруси, і набагато рідше — грибки та найпростіші. Хоча існує більш 100 видів виявлених збудників запалення легень, лише декілька з них спричинюють більшість випадків пневмонії. Вірусно-бактеріальна асоціація може спричинити до 45 % випадків пневмонії у дітей та 15 % випадків у дорослих.[15] Збудник не виявляється приблизно у половині випадків, незважаючи на ретельне тестування.[17]
Термін пневмонія іноді застосовується більш широко до будь-якого стану, результатом якого стає запалення легень (спричинене, наприклад, автоімунними захворюваннями, хімічними опіками чи реакціями на препарати); однак, такі запалення слід називати точнішим терміном пневмоніт.[18][19] Збудників пневмонії раніше поділяли на «типові» та «атипові», на основі їх очікуваного прояву, але такий поділ не був підтриманий доказами, таким чином, його більше не підкреслюють.[20]
Умови та фактори ризику, що провокують виникнення пневмонії, включають: тютюнопаління, імунодефіцит, алкоголізм, хронічну обструктивну хворобу легень, хронічну хворобу нирок та хворобу печінки.[21] Застосування кислотопригнічуючих медикаментів — таких як інгібітори протонної помпи чи блокатори H2 — пов'язане з підвищеним ризиком[22] пневмонії. Похилий вік також підвищує ризик виникнення пневмонії[21].
Бактерії[ред. | ред. код]
Бактерії є найбільш поширеною причиною позалікарняної пневмонії (англ. Community acquired pneumonia, CAP), причому пневмококи виділяють приблизно у 50 % випадків.[23][24] Серед інших бактерій, що виділяють часто: гемофільна паличка — 20 %, Chlamydophila pneumoniae — 13 %, та мікоплазма — 3 %;[23] золотистий стафілокок; Moraxella catarrhalis; Legionella pneumophila та грам-негативні бактерії.[17] Деякі стійкі до препаратів варіанти вищевказаних інфекцій стають все більш поширеними, включаючи стійкий до препаратів пневмокок (DRSP) та метицилін-резистентний золотистий стафілокок(MRSA).[21]
Поширення бактерій прискорюється за наявності факторів ризику.[17] Алкоголізм пов'язують із пневмонією, зумовленою пневмококом, анаеробними організмами і на тлі туберкульозу; куріння сприяє виникненню пневмонії, спричиненої пневмококом, Haemophilus influenzae, Moraxella catarrhalis і Legionella pneumophila. Ураження легень відбувається після контакту з птахами, що пов'язують з Chlamydophila psittaci (орнітоз); після контакту з сільськогосподарськими тваринами, що пов'язують з Coxiella burnetii (Ку-гарячка); аспірація вмісту шлунку призводить до пневмонії, спричиненої анаеробними мікроорганізмами, а при кістозному фіброзі частою причиною ураження легень є Pseudomonas aeruginosa і золотистий стафілокок[17]. Пневмокок більш поширений взимку[17].
Віруси[ред. | ред. код]
У дорослих, на віруси припадає близько третини випадків пневмонії,[15] а в дітей ця кількість складає близько 15 %[25]. Вірус простого герпесу дуже рідко стає причиною пневмонії, за виключенням наступних груп: новонароджені, хворі на рак, пацієнти після пересадки органів та люди, що мають значні опіки.[26] Серед пацієнтів після трансплантації органів чи тих, що з іншої причини мають імунну недостатність, достатньо високий рівень пневмонії, спричиненої цитомегаловірусом.[25][26] Хворі, що мають вірусні інфекції, можуть бути вторинно інфіковані такими бактеріями, як пневмококи, золотисті стафілококи чи гемофільна паличка, особливо за наявності інших проблем зі здоров'ям.[21][25] В різні періоди року домінують різні віруси, наприклад, протягом сезону грипу інфлюенца є причиною майже половини випадків, спричинених вірусом.[25] Спалахи інших вірусів також можуть іноді мати місце, включаючи хантавіруси та коронавірус.[25]
Грибки[ред. | ред. код]
Пневмонія, спричинена грибками, не є типовою, але трапляється частіше в пацієнтів з послабленим імунітетом при СНІДі, тривалому прийомі імуносупресивних препаратів або при певних інших медичних проблемах[17][27]. Найчастіше таку пневмонію спричинюють Histoplasma capsulatum, бластоміцети, Cryptococcus neoformans, Pneumocystis jiroveci та Coccidioides immitis. Гістоплазмоз найбільш поширений у басейні річки Міссісіпі, а кокцидіоїдомікоз найпоширеніший у південно-західних штатах США[17]. Кількість таких випадків зросла в другій половині ХХ століття через зростання кількості мандрівок і послаблення імунітету в населення.[27]
Найпростіші[ред. | ред. код]
Деякі види найпростіших або гельмінти здатні уражати легені[28]. За виключенням Paragonimus westermani, більшість паразитів не впливають прямо на легені, але пошкоджують легені вторинно, після ураження інших місць.[28] Деякі паразити: аскариди, кишкова вугриця тощо спричинюють сильну еозинофільну реакцію, що може зумовити еозинофільну пневмонію.[28] При інших інфекціях, таких як малярія, вплив на легені, в першу чергу, спричинений цитокін-індукованим системним запаленням[28]. У розвинутих країнах ці інфекції найчастіше зустрічаються в людей, що повертаються з мандрів або імігрантів[28]. Загалом, ці інфекції найбільш поширені у людей з імунодефіцитом[29].
Невизначене походження[ред. | ред. код]
Ідіопатична інтерстиціальна пневмонія або неінфекційна пневмонія[30] — це група дифузних захворювань легень. Вони включають: дифузне альвеолярне ураження, неспецифічну інтерстиціальну пневмонію, лімфоцитарну інтерстиціальну пневмонію, десквамативну інтерстиціальну пневмонію, респіраторне бронхіолітичне інтерстиціальне захворювання легень та звичайну інтерстиціальну пневмонію, що потрібно називати правильніше пневмонітом[31].
Епідеміологічні особливості[ред. | ред. код]
Пневмонія — це розповсюджена хвороба, яка уражає приблизно 450 мільйонів людей по всьому світу щорічно.[15] Це — найчастіша причина смерті в усіх вікових групах — приблизно 4 мільйони смертей (7 % загальних випадків смертей у світі) щорічно.[15][33] Найвищі показники смертності спостерігаються серед дітей віком до п'яти років та літніх людей старше 75 років.[15] Показники захворюваності у країнах, що розвиваються, приблизно у п'ять разів вище у порівнянні з розвиненими країнами.[15] На вірусну пневмонію припадає приблизно 200 мільйонів випадків.[15] За даними 2009 року пневмонія займає 8-у позицію серед найчастіших причин смерті у Сполучених Штатах.[21]
Діти[ред. | ред. код]
У 2008 році було зафіксовано приблизно 156 мільйонів випадків пневмонії серед дітей (151 мільйон — у країнах, що розвиваються, та 5 мільйонів — у розвинених країнах).[15] Це призвело до 1,6 мільйона смертей, або 28—34 % усіх смертей за п'ять років, 95 % яких припадають на країни, що розвиваються.[15][34] Країни, населення яких найбільше страждає від хвороби: Індія (43 мільйони), Китай (21 мільйон) та Пакистан (10 мільйонів).[35] Це — найпоширеніша причина смерті серед дітей у країнах з низьких рівнем доходу.[15][33] Велика частка цих смертей припадає на новонароджений період. Всесвітня організація охорони здоров'я припускає, що причиною кожного третього випадку смерті серед новонароджених є пневмонія.[36] Приблизно половину цих смертей можна попередити, оскільки їхньою причиною є бактерії, для боротьби з якими існують відповідні вакцини.[37]
Патогенез[ред. | ред. код]

Пневмонія часто починається як інфекція верхніх дихальних шляхів, що переміщується до нижньої частини дихальних шляхів.[38]
Вірусне пошкодження[ред. | ред. код]
Віруси уражають легені у кілька способів. Респіраторно-сінцитіальним вірусом іноді заражаються, коли торкаються заражених об'єктів, а потім — очей чи носа.[25] Інші вірусні інфекції потрапляють до організму повітряно-крапельним механізмом через носову чи ротову порожнини.[21] Як тільки вірус опиняється у верхніх дихальних шляхах, він пробирається до легень, проникаючи у поверхневий шар клітин верхніх дихальних шляхів, альвеоли чи легеневу паренхіму[25]. Ураження легень може призвести відмирання клітин різних ступенів.[25] Реакція імунної системи на пошкодження легень мікробами може їх ще більше уразити.[25] Білі кров'яні тільця, переважно мононуклеарні клітини, в першу чергу провокують інфекцію.[39] Разом із легенями також уражаються інші органи, що призводить до порушення інших функцій організму. Віруси здатні активізувати бактеріальні інфекції в організмі і таким чином може розпочатися бактеріальна пневмонія як ускладнення.[40].
Бактерії[ред. | ред. код]
Ураження відбувається повітряно-крапельним механізмом[21]. Як тільки бактерія потрапляє у легені, вона прагне проникнути у простір між клітинами та між альвеолами, де макрофаги та нейтрофіли (захисні білі кров'яні тільця) намагаються блокувати активність бактерій.[41] Нейтрофіли виділяють цитокіни, спричинюючи загальну активацію імунної системи.[42] Все це призводить до жару, ознобу та втоми, що притаманні бактеріальній пневмонії.[42] Нейтрофіли, бактерії та рідина із навколишніх кров'яних судин заповнюють альвеоли. Це виявляється на флюорограмі у вигляді ущільнення легеневого малюнку.[43]
Класифікація[ред. | ред. код]
Типово пневмонію класифікують за тим, де та як вона набута: позагоспітальна, аспіраційна, пов'язана із наданням медичної допомоги, внутрішньолікарняна та вентиляторна пневмонія.[23] Пневмонію також класифікують за областю враження легень: дольова пневмонія, бронхіальна пневмонія та гостра інтерстиціальна пневмонія;[23] чи за збудником.[44] Пневмонія у дітей має ще одну допоміжну класифікацію, що базується на ознаках та симптомах: легка, важка та дуже важка.[45]
Клінічні ознаки[ред. | ред. код]
| Частота появи симптомів[46] | |
|---|---|
| Симптом | Частота появи |
| Кашель | |
| Втома | |
| Підвищена температура тіла | |
| Задишка | |
| Мокротиння | |
| Біль у грудях | |

У хворих на пневмонію часто спостерігають кашель із мокротою, гарячку разом з ознобом, задишкою, гострим або різким болем у грудях при намаганні глибоко вдихнути, а також підвищену частоту дихання,[47] ознаки інтоксикації. У людей похилого віку затьмарення свідомості може бути найбільш вираженою ознакою.[47] Типовими ознаками та симптомами в дітей віком до п'яти років є: гарячка, кашель, швидке чи ускладнене дихання.[34]
Гарячку не можна вважати характерною ознакою, адже вона є також і при інших захворюваннях, і може бути відсутня у хворих із тяжким перебігом пневмонії чи з недостатнім харчуванням. На додачу, кашель також, в основному, відсутній у дітей віком менше 2-х місяців.[34] Серйозніші ознаки та симптоми можуть включати: ціаноз, блювання, зневоднення, судоми, дуже високу чи дуже низьку температуру або затьмарення свідомості.[34][21]
Бактеріальна та вірусна пневмонії зазвичай супроводжуються однаковими симптомами.[48] Легіонельоз, при якому частим є ураження легень, може супроводжуватися болем в животі, діареєю або затьмаренням свідомості[49], при пневмонії, спричиненій пневмококами, часто є іржаве мокротиння,[50] при пневмонії, спричиненій клебсієлою, у хворих спостерігається кров'янисте мокротиння, яке часто називають «смородиновим желе».[46] Кров'янисте мокротиння (відоме як кровохаркання) може також мати місце при туберкульозі, грам-негативній пневмонії та абсцесах легень, а також при гострому бронхіті.[21] Пневмонія, яку спричинює мікоплазма, може мати місце разом із набряком лімфовузлів шиї, болем у суглобах, або інфекцією середнього вуха.[21] При вірусній пневмонії аускультативні дані менш виразні, аніж при бактеріальній пневмонії[48].
Діагностика[ред. | ред. код]
Діагностика пневмонії звичайно базується на сполученні клінічних ознак та даних рентгенографії грудної клітки[51]. Проте, кінцевий діагноз поставити буде важко через те, що не існує таких тестів, за результатами яких можна було б розрізнити походження інфекції: бактеріальне чи не бактеріальне.[15][51] Всесвітня організація охорони здоров'я визначає пневмонію у дітей, клінічно опираючись на наявність у них кашлю чи важкості дихання та прискореної частоти дихання, втягнення грудної клітки чи зменшений рівень свідомості.[52] Прискорена частота дихання — більша, ніж 60 вдихів на хвилину у дітей до 2-х місяців, 50 вдихів на хвилину у дітей від 2-х місяців до року або більша, ніж 40 вдихів на хвилину у дітей від року до 5-ти років.[52] У дітей із прискореною частотою дихання та втягненням грудної клітки швидше виявляється чутливість, ніж вологі хрипи у грудній клітці під час прослуховування стетоскопом.[34]
У дорослих обстеження загалом непотрібні у випадках середньої важкості[53]: ризик наявності пневмонії малий, якщо всі життєві ознаки та аускультація у нормі.[54] Особам, які потребують госпіталізації, слід провести обстеження: пульсоксиметрію, радіограму грудної клітки та забір крові — включаючи загальний аналіз крові, аналіз на електроліти сироватки, аналіз на рівень C-реактивного білка, а можливо і печінкові проби[53] Діагноз грипоподібного захворювання можна ставити, базуючись на ознаках та симптомах; однак, для підтвердження зараження саме інфлюенцою слід провести необхідні для цього аналізи.[55] Таким чином, лікування часто ґрунтується на наявності грипу у певній громаді чи на швидкому аналізі на інфлюенцу.[55]
Фізикальне обстеження[ред. | ред. код]
Фізикальне обстеження може показати низький кров'яний тиск, високий серцевий ритм чи низьке насичення киснем шляхом застосування пульсоксиметрії.[21] Частота дихання може бути пришвидшеною, і може передувати іншим симптомам за день-два.[21][20] Обстеження грудної клітки може показати норму, але також і зменшену екскурсію грудної клітки в ураженій частині. Звуки важкого дихання, що чути у великих дихальних шляхах, які передаються через запалені легені, мають назву бронхіальне дихання; його чути через аускультацію стетоскопом.[21] Вологі хрипи (хрипи) можна почути у враженій частині під час інгаляції.[21] Перкусія може бути приглушеною у враженій частині легень та швидше збільшеною, ніж зменшеною; голосовий резонанс відрізняє пневмонію від плеврального випоту.[47]
Рентгенологічне дослідження[ред. | ред. код]
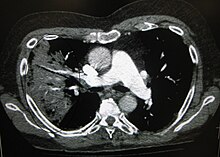
Рентгенографія часто використовується у діагностиці.[34] Пацієнтам із хворобою середньої важкості її проводять лише тоді, коли можливе ускладнення або ж тоді, коли діагноз непевний.[34][53] Якщо особа важко хвора і підлягає госпіталізації, то рентгенографія обов'язкова.[53] Результати не завжди збігаються із важкістю хвороби, і також за ними не можна впевнено розрізнити бактеріальну інфекцію від вірусної.[34]
За результатами рентгенограми можна класифікувати дольову пневмонію, бронхопневмонію (відому також як лобулярна пневмонія) та інтерстиціальну пневмонію.[56] Бактеріальна, позалікарняна, пневмонія класично показує ущільнення легень однієї сегментарної долі , що у свою чергу відоме як дольова пневмонія.[23] Проте, результати можуть різнитися, й інші зразки можуть показати інші типи пневмонії.[23] Аспіраційна пневмонія може бути у вигляді двостороннього затемнення в першу чергу в основі легень та з правого боку.[23] Рентгенограми вірусної пневмонії можуть виглядати як норма, занадто розширені легені, наявні осередкові області з обох боків або ж показувати типове для бактеріальної пневмонії дольове ущільнення.[23] Радіологічні показники можуть і не відобразитись на перших стадіях хвороби, особливо, якщо присутнє зневоднення; чи, коли їх важко інтерпретувати у пацієнтів з ожирінням або у тих, хто має захворювання легень в анамнезі.[21] Сканування КТ може надати додаткову інформацію у невизначених випадках.[23]
Бактеріологічне дослідження[ред. | ред. код]
Пацієнтам, які проходять лікування вдома, не варто проводити дослідження на визначення збудника хвороби. Це неефективно і зазвичай не впливає на хід та вибір лікування.[34] Хворим, які не реагують на лікування, слід провести посів мокроти, а хворим із хронічним вологим кашлем — посів на мікобактерії туберкульозу.[53] Аналіз на інші специфічні організми рекомендовано проводити під час спалахів хвороби, у цілях громадської охорони здоров'я.[53] Госпіталізованим пацієнтам із важкою формою хвороби слід провести обидва аналізи: посів мокроти та аналіз крові,[53] а також варто зробити аналіз сечі на антигени до легіонели та стрептококу.[57] Вірусні інфекції можуть бути виявлені за допомогою посіву або полімеразної ланцюгової реакції (ПЛР), серед інших методів.[15] За допомогою звичайних мікробіологічних аналізів збудник виявляють лише у 15 % випадків.[47]
Диференціальна діагностика[ред. | ред. код]
Ряд хвороб має той же набір ознак та симптомів, що і пневмонія, як то: хронічна обструктивна хвороба легень (ХОХЛ), астма, набряк легень, бронхоектазія або розширення бронхів, рак легень та емболія судин легень.[47] На відміну від пневмонії, астма та ХОХЛ типово представлені хрипами, набряком легень із нетиповою електрокардіограмою. Рак та бронхоектазія супроводжуються довготривалим кашлем, а емболія судин легень — гострим нападом різкого болю у грудях та задишкою.[47]
Лікування[ред. | ред. код]
| CURB-65 | |
|---|---|
| Симптом | Бали |
| Сплутаність свідомості | |
| Сеча >7 ммоль/л | |
| Частота дихання >30 | |
| СКТ<90 мм рт. ст., ДКТ<60 мм рт. ст. | |
| Вік >=65 | |
Зазвичай, пероральні антибіотики, відпочинок, прості анальгетики та споживання великої кількості рідини є достатніми для повного одужання.[53] Проте, хворі із додатковими медичними ускладненнями, літні люди або хворі зі значно утрудненим диханням можуть потребувати інтенсивнішого лікування.[53] У всьому світі близько 7—13 % випадків захворювання у дітей закінчуються госпіталізацією,[34] тоді як у розвинених країнах 22—42 % дорослих випадків припадають на побутову пневмонію.[53] За шкалою оцінювання CURB-65 визначають потребу у госпіталізації хворого.[53] Якщо показник 0 чи 1, хворого лікують у домашніх умовах; 2 — потрібна коротка госпіталізація чи нагляд за протіканням хвороби; при оцінці 3—5 балів рекомендується госпіталізація.[53] Діти із задишкою чи рівнем насичення киснем, меншим від 90 %, мають бути госпіталізовані.[58] Користь фізіотерапії грудної клітки під час пневмонії досі не визначена.[59] Неінвазивна вентиляція може бути корисною для пацієнтів у реанімації.[60] Ефективність безрецептурних ліків проти кашлю не визнана,[61] так само як і застосування цинку у дітей.[62] Доказів на користь використання муколітиків недостатньо.[61]
Бактеріальна пневмонія[ред. | ред. код]
Антибіотики покращують результати у хворих на бактеріальну пневмонію.[33] Вибір лікування антибіотиками першочергово залежить від особистих характеристик хворого, наприклад, від віку, загального стану здоров'я та місця зараження інфекцією. У Великій Британії емпіричне лікування антибіотиком амоксицилін рекомендована в першу чергу у випадку побутової пневмонії; доксицилін чи кларитроміцин використовують як альтернативні засоби.[53] У Північній Америці, де «атипові» форми побутової пневмонії більш розповсюджені, макроліди (такі як азитроміцин чи еритроміцин) та доксициклін замінили амоксицилін як препарат першого вибору в амбулаторному лікуванні дорослих пацієнтів.[24][63] У дітей із симптомами середньої важкості амоксициклін залишається препаратом першої лінії.[58] Використання фторхінолонів не рекомендується у нескладних випадках через проблеми з побічними ефектами та резистентність, що вони викликають, за відсутності значної клінічної користі.[24][64] Термін лікування традиційно займає 7—10 днів, але все більше доказів того, що коротші курси лікування (3-5 днів) мають таку саму ефективність.[65] У випадку внутрішньолікарняної пневмонії використовують цефалоспорини, карбапенеми, фторхінолони, аміноглікозиди та ванкоміцин третього та четвертого поколінь.[66] Ці антибіотики завжди вживаються внутрішньовенно та використовуються комбіновано.[66] 90 % госпіталізованих хворих виліковуються за допомогою антибіотиків першої лінії.[20]
Вірусна пневмонія[ред. | ред. код]
Інгібітори нейрамінідази можуть використовуватися у лікуванні вірусної пневмонії, яку спричинює вірус грипу типу A та B.[15] Для вірусних пневмоній, які спричинюють інші збудники, (включаючи коронавірус ТОРС, аденовірус, хантавірус та вірус параінфлюенца) ніяких специфічних противірусних препаратів не рекомендують.[15] Грип на сьогодні лікують озелтамивіром, занамивіром або перамивіром.[15] Їх вважають найефективнішими, якщо почати їх приймати протягом 48 годин після появи перших симптомів.[15] Багато різновидів грипу А (зокрема, H5N1, також відомих як «пташиний грип», мають стійкість до римантадину та амантадину.[15] Вживання антибіотиків при вірусній пневмонії рекомендовано деякими експертами, оскільки неможливо виключити складну бактеріальну інфекцію.[15] Британське торакальне товариство рекомендує уникати вживання антибіотиків у випадках середньої важкості.[15] Вживання кортикостероїдів є спірним.[15]
Дихання[ред. | ред. код]
Загалом аспіраційний пневмоніт лікується консервативно антибіотиками, призначеними тільки для аспіраційної пневмонії.[67] Вибір антибіотиків буде залежати від декількох факторів, включаючи підозрюваний збудник та місце зараження пневмонією (у побуті чи у лікарні). Звичайний вибирають кліндаміцин, комбінацію бета-лактамного антибіотику та метронідазолу, чи аміноглікозид.[68] Іноді при аспіраційній пневмонії призначають кортикостероїди, але доказів на користь їхньої ефективності недостатньо.[67]
Прогноз[ред. | ред. код]
При лікуванні розвиток більшості типів бактеріальної пневмонії стабілізується через 3—6 днів.[69] Часто для повного зникнення симптомів потрібно декілька тижнів.[69] Знімки рентгену звичайно проясняються протягом 4-х тижнів, і рівень смертності низький (менший від 1 %).[21][70] У літніх людей та пацієнтів з іншими легеневими захворюваннями одужання може зайняти більше 12-ти тижнів. В осіб, яких госпіталізували, смертність може перевищувати 10 %, а у пацієнтів в реанімації може досягати більше 30—50 %.[21] Пневмонія вважається найбільш розповсюдженою внутрішньолікарняною інфекцією із летальним наслідком.[20] Перед тим, як почали лікувати антибіотиками, смертність серед госпіталізованих була зазвичай 30 %.[17]
Ускладнення можуть виникати особливо у літніх людей та в осіб із основними проблемами зі здоров'ям.[70] Серед інших, ускладнення можуть бути такими: емпієма, абсцес легень, облітеруючий бронхоліт, синдром гострої дихальної недостатності, сепсис та погіршення загального стану здоров'я або погіршення основних проблем зі здоров'ям.[70]
Правила клінічного прогнозу[ред. | ред. код]
Правила клінічного прогнозу було складено задля більш об'єктивного передбачення результатів пневмонії.[20] Ці правила часто використовують, щоб визначити необхідність госпіталізації хворого.[20]
- індекс тяжкості пневмонії (або «шкала PSI»)[20]
- шкала CURB-65, у якій враховується тяжкість симптомів, важливі фонові хвороби та вік.[71]
Ексудативний плеврит, емпіема та абсцес[ред. | ред. код]

При пневмонії у просторі, що оточує легеню, може накопичуватися рідина.[72] Час від часу наявність мікроорганізмів призводить до зараження цієї рідини, що стає причиною емпієми.[72] Щоб відрізнити емпієму від більш загального та простого випадку парапневмонічного випоту, рідину збирають за допомогою голки (виконуючи забір плевральної пункції) та проводять аналізи.[72] Якщо зібрані зразки містять ознаки емпієми, то необхідно повністю видалити рідину, що часто вимагає встановлення дренажного катетера.[72] У тяжких випадках емпієми може знадобитися оперативне втручання.[72] Якщо не видалити інфіковану рідину, інфекція може повторитися, оскільки антибіотики недостатньо глибоко проникають у плевральну порожнину. Якщо аналіз показав, що рідина чиста, то її видалення необхідне, лише це викликає симптоми або якщо її кількість із часом не зменшується.[72]
Дуже рідко бактерії у легенях можуть формувати дивертикул з інфікованою рідиною; цей процес називається легеневий абсцес.[72] Легеневі абсцеси зазвичай помітні на рентгенівських знімках грудної клітини, однак для підтвердження діагнозу найчастіше необхідний знімок КТ грудної клітини.[72] Абсцеси зазвичай розвиваються при аспіраційній пневмонії та часто містять декілька видів бактерій. Тривале приймання антибіотиків найчастіше допомагає при лікуванні легеневих абсцесів, однак іноді може знадобитися дренування абсцесу хірургом або радіологом.[72]
Порушення дихання та кровообігу[ред. | ред. код]
Пневмонія може призвести до порушення дихання, викликаючи гострий респіраторний дистрес-синдром (ГРДС), причиною якого може бути ціла низка факторів від комбінованої інфекції до запальної реакції. Легені швидко наповнюються рідиною та стають нерухливими. Така нерухливість у сполученні з ускладненим через наявність альвеолярної рідини процесом виділення кисню може вимагати тривалих періодів механічної вентиляції для забезпечення виживання пацієнта.[25]
Потенційним ускладненням пневмонії є сепсис, та однак це явище характерне лише для пацієнтів з ослабленим імунітетом або гіпоспленізом. Найбільш розповсюдженими збудниками хвороби є пневмококи, гемофільна паличка та клебсієла пневмонії. Серед інших причин, які викликають відповідні симптоми, можна назвати інфаркт міокарда або легеневу емболію.[73]
Профілактика[ред. | ред. код]
Профілактика включає щеплення, дослідження середовища та адекватне лікування інших проблем зі здоров'ям.[34] Вважають, що за вжиття необхідних профілактичних заходів, проведених у всьому світі, смертність серед дітей можна зменшити на 400 000, а якщо повсюдно застосувати доступне правильне лікування, то дитячу смертність можна знизити ще на 600 000.
Щеплення[ред. | ред. код]
Щеплення — профілактика певних бактеріальних та вірусних пневмоній. Вакцина від грипу вважається помірно ефективною проти грипу A і Б.[15][74] Центр профілактики і контролю захворюваності (ЦПКЗ) радить щорічне щеплення особам віком від 6 місяців.[75] Щеплення працівників сфери охорони здоров'я знижує ризик вірусної пневмонії серед пацієнтів.[57]
Щеплення від гемофільної палички та пневмококу мають доведену ефективність.[38] Щеплення дітей від пневмококів призвело до зниження випадків зараження цими інфекціями серед дорослих, тому що більшість дорослих інфікуються саме від дітей. Пневмококова вакцина доступна для дорослих та була винайдена задля зниження ризику інвазивного пневмококового захворювання.[76] Інші визнанні ефективними у профілактиці пневмонії вакцини включають: вакцини від коклюшу, вітрянки та кору.[77]
Інше[ред. | ред. код]
Відмова від куріння[53] та зменшення забруднення повітря всередині приміщення, як, наприклад, під час приготування їжі на дровах, чи на гною, рекомендується у профілактичних цілях.[34][48] Виявилось, що куріння є єдиним найбільшим фактором ризику пневмококової пневмонії у тих дорослих, які не мають проблем зі здоров'ям.[57] Гігієна рук та прикривання роту під час кашлю також може стати ефективним профілактичним заходом.[77] Застосування хірургічних масок хворими теж може запобігти хворобі.[57]
Належне лікування основних хвороб (таких як ВІЛ/СНІД, цукровий діабет та неповноцінне харчування) може знизити ризик пневмонії.[48][77][78] У дітей, молодших 6-ти місяців, виключно грудне вигодовування знижує обидва фактори: ризик та важкість хвороби.[48] У хворих на ВІЛ/СНІД та з числом маркерів Т-хелперів меншим 200 клітин/мкл, ризик пневмоциститу знижує антибіотик триметоприм/сульфаметоксазол;[79] також він може стати профілактичним засобом для тих, у кого послаблений імунітет, але немає ВІЛу.[80]
Проведення обстеження вагітних на стрептокок групи Б та хламідію трахоматіс і призначення лікування антибіотиками, за необхідності, знижує рівень пневмонії у новонароджених;[81][82] профілактичні заходи проти передачі ВІЛу від матері до дитини також можуть бути дієвими.[83] Наповнення роту та горла новонародженого амніотичною рідиною, насиченою меконієм, не визнано методом, що знижує рівень аспіраційної пневмонії, та більше того, це може завдати шкоди здоров'ю.[84] Таким чином, такі дії не рекомендовані у більшості ситуацій.[84] В ослаблених літніх людей належний догляд за ротовою порожниною може знизити ризик аспіраційної пневмонії.[85]
Історичні факти[ред. | ред. код]

Пневмонія була дуже поширеною хворобою протягом всієї історії людства.[86] Її симптоми описав Гіппократ (460—370 роки до н. е.):[86]«При періпневмонії та плевральних випотах спостерігаються: гостра лихоманка та болі з одного чи обох боків, а також кашель при спробах видихання, відкашлюване мокротиння має білуватий або блідий колір та скоріше за все являє собою негусту пінисту з червоним вкрапленням масу або має будь-який інший нехарактерний для загальних випадків вигляд… Коли розвиток хвороби досягає апогею, то випадок, за відсутності можливості видалення рідини, стає невиліковним і ще більше погіршується, коли дихання стає ускладненим, а сеча — рідкою та набуває різкого запаху; окрім того, на шиї та голові проступає піт, який є поганою ознакою, виходячи з ядухи, хрипів та жорсткості захворювання, яке прогресує.»[87] Однак Гіппократ називає пневмонію хворобою, «названою стародавніми жителями.» Він також описує результати хірургічного дренажу емпієм. Маймонід (1135—1204 н. е.) зауважив: «Основними неодмінними симптомами пневмонії є гостра лихоманка, пронизливий плевритний біль у боці, поверхневе швидке дихання, стрибкоподібний пульс та кашель.»[88] Такий клінічний опис значною мірою схожий на описи з сучасних підручників та відображає рівень медичних знань в період з часів Середньовіччя до 19-ого сторіччя.
Едвін Клебс був першим, хто знайшов бактерії у дихальних шляхах померлої від пневмонії людини у 1875 році.[89] Початкову роботу з визначення двох найрозповсюдженіших бактеріальних збудників — пневмокока та клебсієли пневмонії — провели Карл Фрідлендер[90] та Альберт Франкель[91] у 1882 та 1884 роках відповідно. У початковій роботі Фрідлендера було введено фарбування за Грамом — фундаментальний лабораторний аналіз, який досі використовується для визначення та класифікації бактерій. Робота Крістіана Грама з описом процедури у 1884 році допомогла розрізнити два види бактерій та зрозуміти, що пневмонію можуть викликати різні мікроорганізми.[92]
Сер Вільям Ослер, відомий як «батько сучасної медицини», у 1918 році надав оцінку смертності та порушення дієздатності через пневмонію, яку він назвав «водієм ешелону смерті», при цьому також вказавши на туберкульоз як на одну з найголовніших причин смертності в той час. Цей вислів належав Джону Баньяну та був використаний у відношенні «сухоти» (туберкульозу).[93][94] Ослер також називав пневмонію «другом старих людей», оскільки смерть від неї часто була швидкою та безболісною на відміну від багатьох інших повільніших та більш болісних способів померти.[17]
Деякі дослідження першого десятиріччя 20-ого сторіччя дозволили зменшити показники смертності від пневмонії. Після винаходу пеніциліну та інших антибіотиків, сучасних хірургічних технік та інтенсивної терапії у 20-ому сторіччі, смертність від пневмонії наблизилась до 30 % і навіть нижче (для розвинених країн). З 1988 року було впроваджено вакцинацію дітей проти гемофільної палички типу B, що невдовзі призвело до значного зменшення смертності.[95] Також було впроваджено вакцинацію проти пневмококу — з 1977 року для дорослих, а з 2000 року — і для дітей. Це також дозволило зменшити рівень смертності від пневмонії.[96]
Суспільство та культура[ред. | ред. код]
Через високий рівень захворюваності у країнах, що розвиваються, та через відносно низький рівень інформованості щодо захворювання у розвинених країнах Всесвітня організація охорони здоров'я оголосила 12-е листопада Всесвітнім днем боротьби з пневмонією — днем проведення небайдужими громадянами та політичними діячами відповідних заходів.[97] Загальна економічна вартість ліків на позалікарняну пневмонію становить приблизно 17 мільярдів доларів США.[21]
Див. також[ред. | ред. код]
Примітки[ред. | ред. код]
- ↑ а б в г д е https://medlineplus.gov/spanish/ency/article/000145.htm
- ↑ а б https://www.malacards.org/card/pneumonia
- ↑ Disease Ontology — 2016.
- ↑ Lim W. S., Baudouin S. V., George R. C. et al. BTS guidelines for the management of community acquired pneumonia in adults: update 2009 // Thorax — BMJ, 2009. — Vol. 64, Iss. Suppl 3. — P. iii1–iii55. — ISSN 0040-6376; 1468-3296 — doi:10.1136/THX.2009.121434
- ↑ а б в г д е ж и к л м н п р с т у ф х ц ш Drug Indications Extracted from FAERS — doi:10.5281/ZENODO.1435999
- ↑ Inxight: Drugs Database
- ↑ Inxight: Drugs Database
- ↑ Inxight: Drugs Database
- ↑ Inxight: Drugs Database
- ↑ а б McLuckie, [editor] A. (2009). Respiratory disease and its management. New York: Springer. с. 51. ISBN 978-1-84882-094-4.
- ↑ Leach, Richard E. (2009). Acute and Critical Care Medicine at a Glance (вид. 2nd). Wiley-Blackwell. ISBN 1-4051-6139-6. Архів оригіналу за 19 жовтня 2018. Процитовано 21 квітня 2011.
- ↑ Jeffrey C. Pommerville (2010). Alcamo's Fundamentals of Microbiology (вид. 9th). Sudbury MA: Jones & Bartlett. с. 323. ISBN 0-7637-6258-X. Архів оригіналу за 17 березня 2017.
- ↑ Ashby, Bonnie; Turkington, Carol (2007). The encyclopedia of infectious diseases (вид. 3rd). New York: Facts on File. с. 242. ISBN 0-8160-6397-4. Архів оригіналу за 17 березня 2017. Процитовано 21 квітня 2011.
- ↑ Osler, William (1901). Principles and Practice of Medicine, 4th Edition. New York: D. Appleton and Company. с. 108. Архів оригіналу за 8 липня 2007. Процитовано 7 лютого 2014.
- ↑ а б в г д е ж и к л м н п р с т у ф х ц ш щ ю Ruuskanen, O; Lahti, E, Jennings, LC, Murdoch, DR (9 квітня 2011). Viral pneumonia. Lancet. 377 (9773): 1264—75. doi:10.1016/S0140-6736(10)61459-6. PMID 21435708.
- ↑ George, Ronald B. (2005). Chest medicine : essentials of pulmonary and critical care medicine (вид. 5th ed.). Philadelphia, PA: Lippincott Williams & Wilkins. с. 353. ISBN 9780781752732. Архів оригіналу за 18 лютого 2017. Процитовано 7 лютого 2014.
- ↑ а б в г д е ж и к Ebby, Orin (Dec 2005). Community-Acquired Pneumonia: From Common Pathogens To Emerging Resistance. Emergency Medicine Practice. 7 (12). Архів оригіналу за 15 грудня 2019. Процитовано 7 лютого 2014.
- ↑ Lowe, J. F.; Stevens, Alan (2000). Pathology (вид. 2nd). St. Louis: Mosby. с. 197. ISBN 0-7234-3200-7. Архів оригіналу за 16 березня 2017.
- ↑ Snydman, editors, Raleigh A. Bowden, Per Ljungman, David R. (2010). Transplant infections (вид. 3rd). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. с. 187. ISBN 978-1-58255-820-2. Архів оригіналу за 9 травня 2013. Процитовано 7 лютого 2014.
- ↑ а б в г д е ж Murray and Nadel (2010). Chapter 32.
- ↑ а б в г д е ж и к л м н п р с т у ф Nair, GB; Niederman, MS (November 2011). Community-acquired pneumonia: an unfinished battle. The Medical clinics of North America. 95 (6): 1143—61. doi:10.1016/j.mcna.2011.08.007. PMID 22032432.
- ↑ Eom, CS; Jeon, CY; Lim, JW; Cho, EG; Park, SM; Lee, KS (22 лютого 2011). Use of acid-suppressive drugs and risk of pneumonia: a systematic review and meta-analysis. CMAJ : Canadian Medical Association journal = journal de l'Association medicale canadienne. 183 (3): 310—9. doi:10.1503/cmaj.092129. PMC 3042441. PMID 21173070.
- ↑ а б в г д е ж и к Sharma, S; Maycher, B, Eschun, G (May 2007). Radiological imaging in pneumonia: recent innovations. Current Opinion in Pulmonary Medicine. 13 (3): 159—69. doi:10.1097/MCP.0b013e3280f3bff4. PMID 17414122.
- ↑ а б в Anevlavis S; Bouros D (February 2010). Community acquired bacterial pneumonia. Expert Opin Pharmacother. 11 (3): 361—74. doi:10.1517/14656560903508770. PMID 20085502.
- ↑ а б в г д е ж и к л Murray and Nadel (2010). Chapter 31.
- ↑ а б Behera, D. (2010). Textbook of pulmonary medicine (вид. 2nd). New Delhi: Jaypee Brothers Medical Pub. с. 391—394. ISBN 8184487495. Архів оригіналу за 8 грудня 2014. Процитовано 7 лютого 2014.
- ↑ а б Maskell, Nick; Millar, Ann (2009). Oxford desk reference. Oxford: Oxford University Press. с. 196. ISBN 9780199239122. Архів оригіналу за 18 лютого 2017. Процитовано 7 лютого 2014.
- ↑ а б в г д Murray and Nadel (2010). Chapter 37.
- ↑ Vijayan, VK (2009 May). Parasitic lung infections. Current opinion in pulmonary medicine. 15 (3): 274—82. PMID 19276810.
- ↑ Clinical infectious diseases : a practical approach. New York, NY [u.a.]: Oxford Univ. Press. 1999. с. 833. ISBN 978-0-19-508103-9. Архів оригіналу за 9 травня 2013. Процитовано 7 лютого 2014.
{{cite book}}:|first=з пропущеним|last=(довідка) - ↑ Diffuse parenchymal lung disease : ... 47 tables (вид. [Online-Ausg.]). Basel: Karger. 2007. с. 4. ISBN 978-3-8055-8153-0.
{{cite book}}:|first=з пропущеним|last=(довідка) - ↑ WHO Disease and injury country estimates. World Health Organization (WHO). 2004. Архів оригіналу за 11 листопада 2009. Процитовано 11 листопада 2009.
- ↑ а б в Kabra SK; Lodha R, Pandey RM (2010). Kabra, Sushil K (ред.). Antibiotics for community-acquired pneumonia in children. Cochrane Database Syst Rev. 3 (3): CD004874. doi:10.1002/14651858.CD004874.pub3. PMID 20238334.
- ↑ а б в г д е ж и к л м н Singh, V; Aneja, S (March 2011). Pneumonia — management in the developing world. Paediatric respiratory reviews. 12 (1): 52—9. doi:10.1016/j.prrv.2010.09.011. PMID 21172676.
- ↑ Rudan, I; Boschi-Pinto, C, Biloglav, Z, Mulholland, K, Campbell, H (May 2008). Epidemiology and etiology of childhood pneumonia. Bulletin of the World Health Organization. 86 (5): 408—16. doi:10.2471/BLT.07.048769. PMC 2647437. PMID 18545744.
- ↑ Garenne M; Ronsmans C, Campbell H (1992). The magnitude of mortality from acute respiratory infections in children under 5 years in developing countries. World Health Stat Q. 45 (2–3): 180—91. PMID 1462653.
- ↑ WHO (1999). Pneumococcal vaccines. WHO position paper. Wkly. Epidemiol. Rec. 74 (23): 177—83. PMID 10437429.
- ↑ а б Ranganathan, SC; Sonnappa, S (February 2009). Pneumonia and other respiratory infections. Pediatric clinics of North America. 56 (1): 135—56, xi. doi:10.1016/j.pcl.2008.10.005. PMID 19135585.
- ↑ Fleisher, Gary R.; Ludwig, Stephen, ред. (2010). Textbook of pediatric emergency medicine (вид. 6th). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins Health. с. 914. ISBN 978-1-60547-159-4. Архів оригіналу за 8 травня 2021. Процитовано 27 січня 2020.(англ.) Наведено за англійською вікіпедією.
- ↑ Figueiredo LT (September 2009). Viral pneumonia: epidemiological, clinical, pathophysiological and therapeutic aspects. J Bras Pneumol. 35 (9): 899—906. doi:10.1590/S1806-37132009000900012. PMID 19820817.
- ↑ Hammer, edited by Stephen J. McPhee, Gary D. (2010). Pathophysiology of disease : an introduction to clinical medicine (вид. 6th ed.). New York: McGraw-Hill Medical. с. Chapter 4. ISBN 0071621679.
- ↑ а б Fein, Alan (2006). Diagnosis and management of pneumonia and other respiratory infections (вид. 2nd ed.). Caddo, OK: Professional Communications. с. 28—29. ISBN 1884735630. Архів оригіналу за 18 лютого 2017. Процитовано 7 лютого 2014.
- ↑ Kumar, Vinay (2010). Robbins and Cotran pathologic basis of disease (вид. 8th ed.). Philadelphia, PA: Saunders/Elsevier. с. Chapter 15. ISBN 1416031219.
- ↑ Dunn, L (2005 June 29-July 5). Pneumonia: classification, diagnosis and nursing management. Nursing standard (Royal College of Nursing (Great Britain) : 1987). 19 (42): 50—4. PMID 16013205.
- ↑ organization, World health (2005). Pocket book of hospital care for children : guidelines for the management of common illnesses with limited resources. Geneva: World Health Organization. с. 72. ISBN 978-92-4-154670-6. Архів оригіналу за 9 травня 2013. Процитовано 7 лютого 2014.
- ↑ а б Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. с. 480. ISBN 0-07-148480-9.
- ↑ а б в г д е Hoare Z; Lim WS (2006). Pneumonia: update on diagnosis and management. BMJ. 332 (7549): 1077—9. doi:10.1136/bmj.332.7549.1077. PMC 1458569. PMID 16675815. Архів оригіналу (PDF) за 9 квітня 2020. Процитовано 7 лютого 2014.
- ↑ а б в г д Pneumonia (Fact sheet N°331). World Health Organization. August 2012. Архів оригіналу за 18 липня 2016. Процитовано 7 лютого 2014.
- ↑ Darby, J; Buising, K (October 2008). Could it be Legionella?. Australian family physician. 37 (10): 812—5. PMID 19002299.
- ↑ Ortqvist, A; Hedlund, J, Kalin, M (December 2005). Streptococcus pneumoniae: epidemiology, risk factors, and clinical features. Seminars in respiratory and critical care medicine. 26 (6): 563—74. doi:10.1055/s-2005-925523. PMID 16388428.
- ↑ а б Lynch, T; Bialy, L, Kellner, JD, Osmond, MH, Klassen, TP, Durec, T, Leicht, R, Johnson, DW (6 серпня 2010). Huicho, Luis (ред.). A systematic review on the diagnosis of pediatric bacterial pneumonia: when gold is bronze. PLoS ONE. 5 (8): e11989. doi:10.1371/journal.pone.0011989. PMC 2917358. PMID 20700510.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ а б Ezzati, edited by Majid; Lopez, Alan D., Rodgers, Anthony, Murray, Christopher J.L. (2004). Comparative quantification of health risks. Genève: Organisation mondiale de la santé. с. 70. ISBN 978-92-4-158031-1. Архів оригіналу за 9 травня 2013. Процитовано 7 лютого 2014.
- ↑ а б в г д е ж и к л м н п р Lim, WS; Baudouin, SV, George, RC, Hill, AT, Jamieson, C, Le Jeune, I, Macfarlane, JT, Read, RC, Roberts, HJ, Levy, ML, Wani, M, Woodhead, MA, Pneumonia Guidelines Committee of the BTS Standards of Care, Committee (October 2009). BTS guidelines for the management of community acquired pneumonia in adults: update 2009. Thorax. 64 (Suppl 3): iii1—55. doi:10.1136/thx.2009.121434. PMID 19783532.
- ↑ Saldías, F; Méndez, JI, Ramírez, D, Díaz, O (April 2007). [Predictive value of history and physical examination for the diagnosis of community-acquired pneumonia in adults: a literature review]. Revista medica de Chile. 135 (4): 517—28. PMID 17554463.
- ↑ а б Call, SA; Vollenweider, MA, Hornung, CA, Simel, DL, McKinney, WP (23 лютого 2005). Does this patient have influenza?. JAMA: the Journal of the American Medical Association. 293 (8): 987—97. doi:10.1001/jama.293.8.987. PMID 15728170.
- ↑ Helms, editors, William E. Brant, Clyde A. Fundamentals of diagnostic radiology (вид. 4th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. с. 435. ISBN 9781608319114. Архів оригіналу за 11 грудня 2014. Процитовано 7 лютого 2014.
- ↑ а б в г Mandell, LA; Wunderink, RG; Anzueto, A; Bartlett, JG; Campbell, GD; Dean, NC; Dowell, SF; File TM, Jr; Musher, DM; Niederman, MS; Torres, A; Whitney, CG; Infectious Diseases Society of, America; American Thoracic, Society (1 березня 2007). Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 44 (Suppl 2): S27—72. doi:10.1086/511159. PMID 17278083.
- ↑ а б Bradley, JS; Byington, CL, Shah, SS, Alverson, B, Carter, ER, Harrison, C, Kaplan, SL, Mace, SE, McCracken GH, Jr, Moore, MR, St Peter, SD, Stockwell, JA, Swanson, JT (31 серпня 2011). The Management of Community-Acquired Pneumonia in Infants and Children Older Than 3 Months of Age: Clinical Practice Guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 53 (7): e25—76. doi:10.1093/cid/cir531. PMID 21880587.
- ↑ Yang, M; Yuping, Y, Yin, X, Wang, BY, Wu, T, Liu, GJ, Dong, BR (17 лютого 2010). Dong, Bi Rong (ред.). Chest physiotherapy for pneumonia in adults. Cochrane database of systematic reviews (2): CD006338. doi:10.1002/14651858.CD006338.pub2. PMID 20166082.
- ↑ Zhang, Y; Fang, C; Dong, BR; Wu, T; Deng, JL (14 березня 2012). Dong, Bi Rong (ред.). Oxygen therapy for pneumonia in adults. Cochrane database of systematic reviews. 3: CD006607. doi:10.1002/14651858.CD006607.pub4. PMID 22419316.
- ↑ а б Chang CC, Cheng AC, Chang AB (2012). Chang, Christina C (ред.). Over-the-counter (OTC) medications to reduce cough as an adjunct to antibiotics for acute pneumonia in children and adults. Cochrane Database Syst Rev. 2: CD006088. doi:10.1002/14651858.CD006088.pub3. PMID 22336815.
- ↑ Haider, BA; Lassi, ZS; Ahmed, A; Bhutta, ZA (5 жовтня 2011). Bhutta, Zulfiqar A (ред.). Zinc supplementation as an adjunct to antibiotics in the treatment of pneumonia in children 2 to 59 months of age. Cochrane database of systematic reviews (10): CD007368. doi:10.1002/14651858.CD007368.pub2. PMID 21975768.
- ↑ Lutfiyya MN; Henley E, Chang LF, Reyburn SW (February 2006). Diagnosis and treatment of community-acquired pneumonia (PDF). Am Fam Physician. 73 (3): 442—50. PMID 16477891. Архів оригіналу (PDF) за 9 квітня 2012. Процитовано 7 лютого 2014.
- ↑ Eliakim-Raz, N; Robenshtok, E; Shefet, D; Gafter-Gvili, A; Vidal, L; Paul, M; Leibovici, L (12 вересня 2012). Eliakim-Raz, Noa (ред.). Empiric antibiotic coverage of atypical pathogens for community-acquired pneumonia in hospitalized adults. Cochrane database of systematic reviews. 9: CD004418. doi:10.1002/14651858.CD004418.pub4. PMID 22972070.
- ↑ Scalera NM; File TM (April 2007). How long should we treat community-acquired pneumonia?. Curr. Opin. Infect. Dis. 20 (2): 177—81. doi:10.1097/QCO.0b013e3280555072. PMID 17496577.
- ↑ а б American Thoracic Society; Infectious Diseases Society of America (February 2005). Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia. Am J Respir Crit Care Med. 171 (4): 388—416. doi:10.1164/rccm.200405-644ST. PMID 15699079.
- ↑ а б Marik, PE (May 2011). Pulmonary aspiration syndromes. Current Opinion in Pulmonary Medicine. 17 (3): 148—54. doi:10.1097/ MCP.0b013e32834397d6.
{{cite journal}}: Перевірте значення|doi=(довідка); Проігноровано невідомий параметр|=(довідка) - ↑ O'Connor S (2003). Aspiration pneumonia and pneumonitis. Australian Prescriber. 26 (1): 14—7. Архів оригіналу за 9 липня 2009. Процитовано 7 лютого 2014.
- ↑ а б Behera, D. (2010). Textbook of pulmonary medicine (вид. 2nd). New Delhi: Jaypee Brothers Medical Pub. с. 296—297. ISBN 9788184487497. Архів оригіналу за 8 грудня 2014. Процитовано 7 лютого 2014.
- ↑ а б в Cunha (2010). Pages6-18.
- ↑ Rello, J (2008). Demographics, guidelines, and clinical experience in severe community-acquired pneumonia. Critical care (London, England). 12 Suppl 6: S2. PMID 19105795.
- ↑ а б в г д е ж и к Yu, H (2011 Mar). Management of pleural effusion, empyema, and lung abscess. Seminars in interventional radiology. 28 (1): 75—86. PMID 22379278.
- ↑ Cunha (2010). Pages 250—251.
- ↑ Jefferson, T; Di Pietrantonj, C, Rivetti, A, Bawazeer, GA, Al-Ansary, LA, Ferroni, E (7 липня 2010). Jefferson, Tom (ред.). Vaccines for preventing influenza in healthy adults. Cochrane database of systematic reviews (7): CD001269. doi:10.1002/14651858.CD001269.pub4. PMID 20614424.
- ↑ Seasonal Influenza (Flu). Center for Disease Control and Prevention. Архів оригіналу за 21 липня 2016. Процитовано 29 червня 2011.
- ↑ Moberley, SA; Holden, J, Tatham, DP, Andrews, RM (23 січня 2008). Andrews, Ross M (ред.). Vaccines for preventing pneumococcal infection in adults. Cochrane database of systematic reviews (1): CD000422. doi:10.1002/14651858.CD000422.pub2. PMID 18253977.
- ↑ а б в Pneumonia Can Be Prevented — Vaccines Can Help. Centers for Disease Control and Prevention. Архів оригіналу за 28 липня 2016. Процитовано 22 жовтня 2012.
- ↑ Gray, DM; Zar, HJ (May 2010). Community-acquired pneumonia in HIV-infected children: a global perspective. Current opinion in pulmonary medicine. 16 (3): 208—16. doi:10.1097/MCP.0b013e3283387984. PMID 20375782.
- ↑ Huang, L; Cattamanchi, A; Davis, JL; den Boon, S; Kovacs, J; Meshnick, S; Miller, RF; Walzer, PD; Worodria, W; Masur, H; International HIV-associated Opportunistic Pneumonias (IHOP), Study; Lung HIV, Study (June 2011). HIV-associated Pneumocystis pneumonia. Proceedings of the American Thoracic Society. 8 (3): 294—300. doi:10.1513/pats.201009-062WR. PMC 3132788. PMID 21653531.
- ↑ Green H, Paul M, Vidal L, Leibovici L (2007). Green, Hefziba (ред.). Prophylaxis for Pneumocystis pneumonia (PCP) in non-HIV immunocompromised patients. Cochrane Database Syst Rev (3): CD005590. doi:10.1002/14651858.CD005590.pub2. PMID 17636808.
- ↑ Taminato, M; Fram, D; Torloni, MR; Belasco, AG; Saconato, H; Barbosa, DA (November–December 2011). Screening for group B Streptococcus in pregnant women: a systematic review and meta-analysis. Revista latino-americana de enfermagem. 19 (6): 1470—8. PMID 22249684.
- ↑ Darville, T (October 2005). Chlamydia trachomatis infections in neonates and young children. Seminars in pediatric infectious diseases. 16 (4): 235—44. doi:10.1053/ j.spid.2005.06.004. PMID 16210104.
{{cite journal}}: Перевірте значення|doi=(довідка) - ↑ Global Action Plan for Prevention and Control of Pneumonia (GAPP) (PDF). World Health Organization. 2009. Архів оригіналу (PDF) за 17 жовтня 2013. Процитовано 7 лютого 2014.
- ↑ а б Roggensack, A; Jefferies, AL; Farine, D; Basso, M; Delisle, MF; Hudon, L; Mundle, WR; Murphy-Kaulbeck, LC; Ouellet, A; Pressey, T (April 2009). Management of meconium at birth. Journal of obstetrics and gynaecology Canada : JOGC = Journal d'obstetrique et gynecologie du Canada : JOGC. 31 (4): 353—4, 355—7. PMID 19497156.
- ↑ van der Maarel-Wierink, CD; Vanobbergen, JN; Bronkhorst, EM; Schols, JM; de Baat, C (6 березня 2012). Oral health care and aspiration pneumonia in frail older people: a systematic literature review. Gerodontology: no. doi:10.1111/j.1741-2358.2012.00637.x. PMID 22390255.
- ↑ а б al.], Ralph D. Feigin ... [et (2003). Textbook of pediatric infectious diseases (вид. 5th). Philadelphia: W. B. Saunders. с. 299. ISBN 978-0-7216-9329-3. Архів оригіналу за 9 травня 2013. Процитовано 7 лютого 2014.
- ↑ Hippocrates On Acute Diseases wikisource link
- ↑ Maimonides, Fusul Musa («Pirkei Moshe»).
- ↑ Klebs E (10 грудня 1875). Beiträge zur Kenntniss der pathogenen Schistomyceten. VII Die Monadinen. Arch. Exptl. Pathol. Parmakol. 4 (5/6): 40—488.
- ↑ Friedländer C (4 лютого 1882). Über die Schizomyceten bei der acuten fibrösen Pneumonie. Virchow's Arch pathol. Anat. U. Physiol. 87 (2): 319—324. doi:10.1007/BF01880516.
- ↑ Fraenkel A (21 квітня 1884). Über die genuine Pneumonie, Verhandlungen des Congress für innere Medicin. Dritter Congress. 3: 17—31.
- ↑ Gram C (15 березня 1884). Über die isolierte Färbung der Schizomyceten in Schnitt- und Trocken-präparaten. Fortschr. Med. 2 (6): 185—9.
- ↑ al.], edited by J.F. Tomashefski, Jr ... [et (2008). Dail and Hammar's pulmonary pathology (вид. 3rd). New York: Springer. с. 228. ISBN 978-0-387-98395-0. Архів оригіналу за 9 травня 2013. Процитовано 7 лютого 2014.
- ↑ William Osler, Thomas McCrae (1920). The principles and practice of medicine: designed for the use of practitioners and students of medicine (вид. 9th). D. Appleton. с. 78.
One of the most widespread and fatal of all acute diseases, pneumonia has become the "Captain of the Men of Death," to use the phrase applied by John Bunyan to consumption.
- ↑ Adams WG; Deaver KA, Cochi SL, et al. (January 1993). Decline of childhood Haemophilus influenzae type B (Hib) disease in the Hib vaccine era. JAMA. 269 (2): 221—6. doi:10.1001/jama.269.2.221. PMID 8417239.
- ↑ Whitney CG; Farley MM, Hadler J,et al. (May 2003). Decline in invasive pneumococcal disease after the introduction of protein-polysaccharide conjugate vaccine. N. Engl. J. Med. 348 (18): 1737—46. doi:10.1056/NEJMoa022823. PMID 12724479.
- ↑ World Pneumonia Day Official Website. World Pneumonia Day Official Website. Fiinex. Архів оригіналу за 2 вересня 2011. Процитовано 13 серпня 2011.
Джерела[ред. | ред. код]
- Murray and Nadel's textbook of respiratory medicine (вид. 5th). Philadelphia, PA: Saunders/Elsevier. 2010. ISBN 1416047107.
{{cite book}}:|first=з пропущеним|last=(довідка) - Cunha, edited by Burke A. (2010). Pneumonia essentials (вид. 3rd ed.). Sudbury, MA: Physicians' Press. ISBN 0763772208. Архів оригіналу за 8 грудня 2014. Процитовано 7 лютого 2014.
Додаткова література[ред. | ред. код]
- Пневмонія: Монографія. Вид. шосте, доп. та перероб. / Регеда М. С., Регеда М. М., Фурдичко Л. О. — Львів, 2012. — 162 с. [Архівовано 16 січня 2017 у Wayback Machine.]
- Фенотипи пневмоній: сучасний погляд на особливості етіології, діагностики та лікування хворих на негоспітальну пневмонію за наявності факторів ризику: навч. посіб. / Т. О. Перцева [та ін.] ; Держ. закл. «Дніпропетров. мед. акад. М-ва охорони здоров'я України». — Дніпро: Герда, 2017. — 103 с. : іл., табл. — Бібліогр.: с. 100—103 (42 назви). — ISBN 978-617-7097-71-5
Посилання[ред. | ред. код]
- Пневмонія [Архівовано 16 січня 2017 у Wayback Machine.] // Словник іншомовних слів / Під ред. О. С. Мельничука. — К. : Головна редакція Української Радянської Енциклопедії АН УРСР, 1974.
| Це незавершена стаття про хворобу, синдром або розлад. Ви можете допомогти проєкту, виправивши або дописавши її. |
| |||||||||||||||||||||||||||||||||||||||||||||||||||||
|

