Гарячка Ласса
| Гарячка Ласса | |
|---|---|
 У межах проєкту вивчення гарячки Ласса відбувалось дослідження крові на наявність антитіл до вірусу (1977 р., клініка в місті Сегбвєма, Сьєрра-Леоне) | |
| Спеціальність | інфекційні хвороби |
| Симптоми | гарячка, інтоксикація[d], головний біль, міалгія, перевтома, нудота, блювання[1], діарея[1], біль у животі, запаморочення, гіперемія, набряк, кон'юнктивіт, біль у горлі, крововилив, висип, стоматит, кашель, біль за грудиною, гіповолемічний шок, гепатит, енцефалопатія, пневмонія, плеврит, набряк легень, міокардит, ДВЗ-синдром, серцева недостатність, алопеція, вади слуху, асцит[1] і кровотеча[1] |
| Причини | Lassa virusd |
| Метод діагностики | фізикальне обстеження і вірусна культура |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 1D61.2 |
| МКХ-10 | A96 |
| DiseasesDB | 7272 |
| MeSH | D007835 |
| | |
Гаря́чка Ла́сса (геморагічна / геморагійна гарячка Ласса, англ. Lassa fever, лат. febris Lassa) — гостра висококонтагіозна зоонозна природно-осередкова хвороба, яка характеризується в типових випадках гарячкою, тромбогеморагічним синдромом, виразковим стоматитом і фарингітом, міокардитом, ураженням органів дихання, печінки, нирок, судинної і центральної нервової системи, нерідко — тяжким перебігом із досить високою летальністю. Разом із тим високий відсоток людей у певних ендемічних регіонах, що мають у себе високі титри антитіл до вірусу, і раніше не мали ознак цієї хвороби або мали легкі прояви гарячки без тромбгеморагічного синдрому, дало право науковцям констатувати, що хворобу не слід називати геморагічною гарячкою Ласса, адже це лише частка в клінічному перебігу цього захворювання.
Гарячка Ласса входить до групи тих хвороб, які виявили здатність чинити серйозний вплив на здоров'я населення і можуть швидко поширюватися в міжнародних масштабах та увійшли до переліку подій, які можуть являти надзвичайну ситуацію в галузі охорони здоров'я й попадають під регуляцію сучасними Міжнародними медико-санітарними правилами 2005 року.[2]
Збудника гарячки Ласса внесено до переліку біологічних агентів, які офіційно визнано чинниками біологічної зброї[3]
Перші випадки були помічені ще в 1950-і роки, однак їх вважали атиповим перебігом відомої тоді жовтої гарячки. Хворобу чітко відокремили від інших у 1969 р., коли в місті Ласса (північно-західна Нігерія) виник спалах з внутрішньолікарняними випадками зараження. У січні в християнській місії цього населеного пункту від невідомої тяжкої хвороби померла 45-річна медична сестра. Напередодні захворювання вона при догляді за хворим у місії випадково його виділеннями забруднила свій палець, на якому був невеликий поріз. Услід за цим захворіли дві інші медсестри, які доглядали за померлою. Одна з них також померла. Загинув прозектор, що розтинав трупи. Потім у 1970 році в містечку Джос у північній Нігерії захворіли 32 людини, померло 10. 1972 року в Зарзорі (Ліберія) заразилися 11 людей, померло 4. Ці два спалахи були результатом внутрішньолікарняного поширення. Впродовж 1970—1972 років у східній провінції Сьєрра-Леоне було госпіталізовано ще 63 людини з подібною хворобою. У 1970 р. Д. Казалс-Арієт, С. Баклі та У. Даунс виділили збудника, при цьому Д. Казалс-Арієт тяжко захворів на гарячку Ласса, але вижив. Один з його медичних техніків заразився й помер. Надалі в деяких медичних закладах спостерігали тяжкі летальні випадки гарячки Ласса у медичного персоналу внаслідок зараження від хворих. У 1972 р. з організму здорової багатососкової миші[4](Mastomys natalensis) було виділено збудника гарячки Ласса, що стало доказом того, що цей гризун є основним джерелом і резервуаром інфекції в природі[5].
ВООЗ вважає, що ця гарячка є ендемічною — найчастіше зустрічається в країнах Західної (Сьєрра-Леоне, Нігерія, Ліберія, Бенін, Гана, Гвінея, Сенегал, Малі) і Центральної Африки (Демократична Республіка Конго, Буркіна-Фасо), у Центральноафриканській Республіці. Є можливість, що хвороба присутня і в інших країнах Африки. При цьому щорічно відбувається від 350 до 500 тисяч випадків зараження місцевих жителів, однак у більшості гарячка перебігає без смертельних випадків. Загальний коефіцієнт летальності становить 1 % (близько 5 000 осіб), а серед госпіталізованих пацієнтів (переважно тяжкі форми), внутрішньолікарняно заражених медиків — аж до 15 %[6]. Смерть зазвичай настає протягом 14 днів від початку хвороби. Особливо тяжко хвороба перебігає у жінок на пізніх термінах вагітності — під час третього триместру вагітності смерть матері та/або загибель плода відбувається більш ніж у 80 % випадків.
Актуальність інфекції полягає ще й в тому, що зареєстровано окремі завізні випадки в Європі, США, Японії, Ізраїлі, що при несвоєчасних та недостатніх протиепідемічних заходах може призвести до серйозних спалахів. У США, починаючи з 1969 р., гарячку Ласса було завезено 5 разів із Нігерії й Сьєрра-Леоне, з 1976 р. відбулось 6 випадків завезення до Великої Британії. До 2021 року відзначено, що при наданні допомоги первинно хворим на гарячку Ласса заразились: 9 лікарів (3 померло), 12 медсестер (3 померло), 3 працівників лабораторії (2 померло), 20 санітарів (7 померло).
27 січня 2016 року влада Нігерії повідомила, що від серпня 2015 року до 23 січня 2016 року у країні тривав спалах гарячки Ласса. 19 штатів країни сповістили про 159 підозрюваних випадків, зокрема 82 смерті. З цих випадків 54 (включаючи 34 смертельних), з яких 4 відбулись у медичних працівників, були лабораторно підтверджені як такі, що їх спричинив вірус Ласса. Проведдені невідкладні заходи по усуненню епідемії, здійснено спостереження за 1380 контактами.[7] Станом на 17 травня 2016 року в країні вже зареєстрували 273 випадки, з них 149 смертельних. Випадки захворювання відбулись у 23 штатах Нігерії. Загалом захворіло 10 медичних працівників, двоє померло.[8]
Влада Беніну 25 січня 2016 року повідомила ВООЗ про спалах гарячки Ласса на своїй території. Його було виявлено 21 січня 2015 року, коли звернули увагу на незрозумілі захворювання в групі медичних працівників, які до цього надавали допомогу хворому на геморагічну гарячку в департаменті Боргу. Між 21 січня і 16 лютого 2016 року зареєстрували 71 випадок в 7 департаментах країни, зокрема 23 смерті[9]. 23 травня 2016 року влада Беніну повідомила про ліквідацію спалаху на теренах країни. Цього дня сплив 42-денний термін від другого негативного результату дослідження на вірус Ласса у останнього виявленого хворого (10 квітня 2016 року). Зрештою офіційно зареєстрували 54 випадки хвороби, зокрема 28 смертей.[10]
Станом на 9 березня 2016 року влада Того повідомила ВООЗ про перші 2 випадки гарячки Ласса на своїй території. Захворів медичний працівник, якого терміново відправили на лікування до Німеччини, де він помер, а діагноз було встановлено посмертно. Від нього заразився ще один медичний працівник. У країні проводені відповідні епідеміологічні розслідування стосовно осередку інфекції, здійснені актуальні протиепідемічні заходи[11]. Тоді ж медична влада Німеччини сповістила про 2 випадки гарячки Ласса у країні. Одним з них був медичний працівник, який захворів у Того і якого евакуювали звідти, він помер у медичному закладі 26 лютого 2016 року. Труп було видано додому, де відбулися певні заходи щодо поховання. Через це заразився працівник поховальної контори, який начебто не мав контакту з рідинами померлого під час передпоховальних дій. Його спочатку обстежували вдома, перший результат у ПЛР був негативним, але 15 березня 2016 року другий тест ПЛР дав позитивний результат, через що хворого госпіталізували до лікарні у Франкфурті. Стосовно першого хворого, результат про наявність вірусу Ласса було отримано тільки після його смерті 9 березня 2016 року.[12] Станом на 20 квітня 2016 року другий хворий на території Німеччини видужав, в нього отримали другий негативний результат на наявність вірусу і виписали додому. Ті особи, що з ним контактували, на 21-й день від початку його хвороби залишилися здоровими.[13]
8 квітня 2016 року Швеція повідомила про перший випадок гарячки Ласса на своїй території. Громадянка країни, 73 років, захворіла 8 березня 2016 року після шеститижневої подорожі по Ліберії, з якої вона повернулась 2 березня. Лише 17 березня 2016 року її госпіталізували до стаціонару з ознаками енцефаліту. 1 квітня 2016 року отримано позитивний результат дослідження ПЛР на наявність РНК вірусу Ласса. На момент інформації хвора знаходилася в ізоляторі, видужувала, однак у неї зник слух внаслідок хвороби. У країні проведено спостереження за 74 контактами хворої.[14]
18 травня 2016 року влада Ліберії сповістила, що з 1 січня 2016 року в країні зафіксували 38 випадків гарячки Ласса, зокрема 15 смертей, в 6 префектурах країни. Проведено спостереження на момент повідомлення за 134 контактами та інші заходи, які спрямовані на знешкодження спалаху[15]
ВООЗ повідомила, що станом на 5 червня 2017 року в Нігерії відбувається спалах гарячки Ласса. З грудня 2016 року відбулось 501 випадок, зокрема 104 смерті. Випадки зафіксовано в 17 штатах країни, на червень зберігалася активність хвороби в 9 з них. Нігерійська влада і міжнародні організації продовжили здійснювати необхідні протиепідемічні заходи, спрямовані на припинення епідемії в країні[16]
ВООЗ повідомила 1 березня 2018 року, що впродовж 1 січня — 25 лютого 2018 року в Нігерії відбувся спалах гарячки Ласса, захворіло 1082 хворих у 18 штатах країни, з них померло 90 осіб. 14 медичних працівників захворіло, з них померло 4 (29 %). Декілька випадків хвороби відбулось у Беніні внаслідок завезення з Нігерії. Проводено інтенсивні протиепідемічні дії[17]. Станом на 18 березня 2018 року у 19 штатах країни зареєстровано 1495 випадків і 119 смертей. 17 медичних працівників заразилося, 4 з них померли[18]. За уточненими даними хворобу станом на 15 квітня з 1 січня 2018 року діагностовано у 413 людей за допомогою діагностичних тестів, тоді як у 1422, в яких підозрювалася хвороба, тести були негативними. Серед підтверджених випадків 114 закінчилися смертю хворих, летальність склала 27 %. Захворіло 27 медичних працівників, 9 з яких померло[19]. 14 лютого 2019 року влада цієї країни повідомила ВООЗ про новий спалах гарячки Ласса. Упродовж 1 січня — 10 лютого цього року зареєстровано 327 випадків, 72 з яких закінчилися смертю захворілих (летальність дорівнює 22 %). 12 медичних працівників захворіло, з яких один помер[20]
Влада Нігерії 14 лютого 2022 року повідомила ВООЗ про спалах хвороби у 14 штатах країни, де впродовж січня виявлено 211 підтверджених випадків, з яких 5 відбулося у медичних працівників. Померло 40 осіб, летальність — 19 %[21].
18 лютого 2022 року органи охорони здоров'я Великої Британії повідомили ВООЗ про три підтверджених випадки захворювання гарячкою Ласса. Один хворий помер. Це перші зареєстровані випадки цієї хвороби у Сполученому Королівстві з 2009 року і є другим відомим випадком вторинної передачі її в Європі. Перший хворий заразився в Малі, де був наприкінці 2021 року, після повернення до Великої Британії від нього заразилися двоє членів його родини[22].
| Вірус Ласса — Lassa Virus (LASV) | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
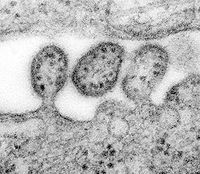 Найвище збільшення електронної мікрографії вірусу Ласса, що дає змогу побачити ультраструктурні деталі віріона.
| ||||||||||
| Класифікація вірусів | ||||||||||
| ||||||||||
Посилання
| ||||||||||
|
Збудник — РНК-вмісний вірус роду Arenavirus, родини Arenaviridae. Віріон має сферичну форму, ліпідну оболонку, на якій розміщені ворсинки. При електронній мікроскопії всередині частинок вірусу виявлено близько 10 дрібних рибосом, що нагадують пісок (лат. arenaceus — піщаний), звідки й пішла назва родини вірусів. Його добре культивують у клітинах нирок зеленої мавпи і зумовлює на 4-5-й день цитопатичний ефект. При зараженні новонароджених білих мишей розвивається безсимптомна інфекція, при якій вірус тривалий час (80 днів) виділяється з сечею. Дорослі миші при введенні вірусу гинуть. Вірус стійкий у зовнішньому середовищі, зберігається в крові та біологічних секретах впродовж тривалого часу. Чутливий до ефіру, хлороформу, його інактивує β-пропіонлактон у концентрації 0,1-1,15 %. Збудника гарячки Ласса відносять до I групи особливо небезпечних патогенів (Україна) або до IV групи ризику за сучасними міжнародними стандартами ВООЗ, робота з ним вимагає забезпечення максимального рівня захисту.


Первинним джерелом інфекції в природних осередках є багатососкова миша Mastomys natalensis, широко поширена у Західній, Центральній та Південній Африці. Вона живе як у африканській саванні, так і в урбанізованих районах, особливо там, де існують погані санітарні умови. Ці гризуни, як правило, залишаються клінічно здоровим, але виділяють протягом усього життя вірус з фекаліями та сечею. Вторинним джерелом інфекції може стати хвора людина впродовж всього захворювання, при цьому заразними можуть бути всі виділення.
Передача вірусу між гризунами реалізується контактним механізмом при тісному контакті. Зараження людей в природних осередках також відбувається контактно, частіше у сухий сезон, різними шляхами — під час вживання води з джерел, інфікованих сечею гризунів, термічно необроблених продуктів, забруднених багатососковими мишами, а також при вдиханні контамінованого (забрудненого) виділеннями гризунів пилу. При цьому вірус проникає в організм людини через мікропошкодження шкіри і слизових оболонок. Зараження часто може відбутися і побутовим шляхом при низькій санітарній гігієні в домашніх умовах за наявності в житлі гризунів.
Передача вірусу серед людей реалізується різними шляхами: через кров, фекалії, сечу хворих (через мікротравми шкіри, при контакті з інфікованими предметами), зрідка статевим шляхом, вертикальним механізмом. Епідеміологічних даних, що підтверджують повітряно-крапельний механізм передачі інфекції гарячки Ласса між людьми, немає. Раніше було зареєстровано часті внутрішньолікарняні спалахи гарячки Ласса через зараження медичного персоналу внаслідок роботи з інструментами, інфікованими кров'ю. Однак на сьогодні внутрішньолікарняні спалахи стали нечастими, а більшість спалахів відбувається в общинах, де збудник передається від людини до людини при тісному контакті.
Хвороба тяжче перебігає у осіб, які вперше прибули в ендемічні осередки. Антитіла до вірусу Ласса виявляють у 50 % корінного населення Західної Африки, переважно у чоловіків віком 20-40 років, у 10 % працівників медичних лікувальних закладів, тоді як клінічні ознаки хвороби — тільки у 0,2 % населення. Це свідчить про значне поширення інапарантних (стертих) форм інфекції, можливість легкого перебігу хвороби. У тих, хто перехворів, виявляють антитіла впродовж 5-7 років після хвороби. Імунітет майже не вивчений[23].
Вірус проникає через кон'юнктиву, слизові оболонки органів дихання, ротоглотки, пошкоджену шкіру. На місці вхідних воріт інфекції жодних змін немає. В інкубаційному періоді вірус реплікується в системі мононуклеарних фагоцитів і через 3-17 (в середньому, 7-10 днів) проникає в кров, обумовлюючи розвиток клінічних проявів хвороби. У крові вірус циркулює близько 2 тижнів.
Надалі відбувається генералізація інфекції з гематогенною дисемінацією вірусу та ураженням багатьох органів і систем. Після стадії первинного розмноження вірусу відбувається дисеміноване ураження кровоносних судин, розмноження в клітинах паренхіматозних органів, що супроводжується розвитком патологічних змін у міокарді, легенях, печінці, нирках, селезінці, наявністю вірусу у великих концентраціях у всіх рідинах організму, особливо в крові, сечі, серозних випотах і ексудатах, взагалі — у всіх секретах організму.
Важливою патогенетичною ланкою є пошкодження кровоносних судин із збільшенням їх проникності, яке призводить до виходу білка плазми, води, іонів в позасудинний простір і, відповідно, розвиток гіповолемічного шоку (ГШ) і гемоконцентрації. Втрати рідини можливі також через кровотечі, блювання та діарею. Виникають глибокі розлади гемостазу, розвивається синдром дисемінованого внутрішньосудинного згортання (ДВЗ-синдром). Крововиливи частіше дифузного характеру найбільше виражені в міокарді, легенях, головному мозку, кишці, печінці. Велике значення в розвитку описаних змін надають імунним комплексам з фіксацією їх на базальних мембранах клітин[24]. Розмножуючись в клітинах печінки, вірус спричинює розвиток тяжкого гепатиту з вогнищами еозинофільного і ацидофільного некрозів печінкових часток. Виражені дистрофічні та некробіотичні зміни виявляють у ниркових клубочках. Але до рівня гострої печінкової та ниркової недостатності процес не доходить.
У МКХ-10 виділяють «Гарячку Ласса» (А96.2). Клінічна симптоматика хвороби характеризується широким спектром проявів — від інапарантних і субклінічних форм до блискавичних. Легкі та, навіть, субклінічні форми гарячки Ласса нерідко лише випадково виявляють у природних осередках. При тяжких маніфестних формах інкубаційний період триває 3-17 днів, в середньому 7-10 днів. Продромальних симптомів немає. Початок хвороби гострий. На першому тижні досить швидко наростає гарячка, до якої приєднуються симптоми загальної інтоксикації. Хворі скаржаться на загальну слабкість, нездужання, м'язовий і головний біль, запаморочення, часто є блювання, діарея, іноді одразу кривава, біль у животі, запаморочення. Помітне набрякання й гіперемія обличчя, кон'юнктивіт. Нерідко турбує біль і сухість в горлі, пов'язані з розвитком виразкового фарингіту, порушення ковтання, сухий кашель і біль у грудях при диханні. Наростають симптоми загальної інтоксикації (розбитість, астенізація, міальгія, проявляються розлади свідомості). Спостерігають нерідко екзантема, частіше за все геморагічного характеру. У ротоглотці на 3-й день хвороби на дужках, мигдаликах, м'якому піднебінні спостерігають некротично-виразкові ураження жовтувато-сірого забарвлення, оточені зоною яскравої гіперемії. Надалі кількість виразково-некротичних елементів зростає, вони можуть зливатись, нашарування можуть бути фібринозними плівками. На 5-у добу може нарости біль в епігастрії, нудота, блювання, діарея. Нерідко розвивається гіповолемічний шок (сухість шкіри і слизових, зниження тургору шкіри, ціаноз, тахікардія, зниження артеріального тиску, олігурія, судоми).
Надалі приєднуються клінічні прояви множинних органних уражень — гепатит, енцефалопатія[25], пневмонія, ексудативний плеврит, набряк легень, міокардит, чітко проявляється ДВЗ-синдром із численним внутрішніми та зовнішніми кровотечами, розвивається гостра серцева недостатність. При тяжкому перебігу хвороба триває до 2-3 тижнів і закінчується смертю. Виразний геморагічний синдром — дуже несприятлива ознака. На 4-му тижні хвороби при сприятливому перебігу починається зворотний розвиток патологічних проявів. Видужання наступає повільно, тривало зберігаються загальна слабкість, підвищена втомлюваність, нерідкі облисіння, зниження слуху. Слух у половини пацієнтів через декілька місяців відновлюється[26]. Вірус виділяється з сечею протягом трьох до дев'яти тижнів, з спермою — протягом трьох місяців.
Можливі профузні кровотечі, делірій, психози, загострення хронічних або активація латентних інфекцій. Летальність коливається від 41-50 % у африканців до 64 % у європейців. Особливо несприятливий перебіг хвороби у вагітних: смерть наступає майже у 80 % випадків.
Ґрунтується на результатах клінічного і лабораторного обстеження. Велике значення в клінічній діагностиці відіграє факт перебування в ендемічній зоні (Західна або Центральна Африка) не більше, ніж за 17 днів до розвитку хвороби, факт догляду за хворими з гарячкою та геморагічним синдромом. Відрізнити по інших клінічних симптомах від інших геморагічних гарячок гарячку Ласса вкрай важко, тому потрібно проводити негайну специфічну діагностику. У загальному аналізі крові є лейкопенія зі зміною на лейкоцитоз, лімфопенія, тромбоцитопенія, підвищення швидкості осідання еритроцитів. У загальному аналізі сечі — протеїнурія, гематурія, циліндрурія. У біохімічному дослідженні підвищення активності аланінамінотрансферази (АлАТ), але більше аспартатамінотрансферази (АсАТ), якщо остання > ніж втричі вище норми — то це вважають несприятливим показником для подальшого прогнозу. Відбуваються зміни в коагулограмі та тромбоеластограмі, які свідчать про ДВЗ-синдром, гіперазотемію, ацидоз.
Абсолютним підтвердженням гарячки Ласса є виділення вірусу (в спеціальних лабораторіях) із крові та носоглоткових змивів хворого впродовж 2 тижнів від початку хвороби, а з сечі — впродовж 1 місяця. Стабільно високий рівень віремії > 6-8 логарифмів на початку хвороби разом з високою активністю АсАТ є дуже несприятливим для прогнозування видужання (до 80 % хворих з такими результатами гинуть). Серологічні дослідження проводять за допомогою РНІФ (у половини хворих вже до 5-го дня хвороби є IgM, до 2-го тижня вони позитивні вже у 100 % захворілих). Використовують імуноферментний аналіз. Також за допомогою моноклональних антитіл виявляють антиген вірусу, використовують ПЛР.
| Зауважте, Вікіпедія не дає медичних порад! Якщо у вас виникли проблеми зі здоров'ям — зверніться до лікаря. |
Усіх хворих обов'язково госпіталізують в спеціалізовані інфекційні відділення з режимом ізоляції, їхні виділення підлягають негайному знезараженню. Потрібно мінімально використовувати процедури, що травмують шкіру, не вводити препарати внутрішньом'язово.
ВООЗ вважає ефективним призначення хворим на гарячку Ласса рибавірину з початком в ранню фазу захворювання — в/в 2 г (30 мг/кг) перша доза, потім 1 г (15 мг/кг) кожні 6 годин 4 дні, потім 0,5 г (7,5 мг/кг) кожні 8 годин ще 6 днів, який загалом знижує тяжкість перебігу і летальність[27]. Як специфічний терапевтичний захід іноді використовували введення 250—500 мл плазми крові тих осіб, які видужали від гарячки Ласса. Але застосування плазми обмежено 1-м тижнем хвороби, при введенні у пізніші терміни стан хворих може тільки гіршати. Останнього часу переважають думки, що за наявності рибавірину введення плазми тих осіб, які видужали від гарячки Ласса, не є доцільним. Отримані позитивні результати експериментального застосування препарату ремдесивір.
Залишається наразі основою лікування. Використовують комплекс засобів, які відновлюють водний баланс, нормалізують об'єм циркулюючої плазми, усувають геморагічні розлади, покращують функцію печінки, нирок. Проводять регідратацію різними збалансованими сольовими розчинами внутрішньовенно крапельно, проводять боротьбу з ДВЗ-синдромом, призначають еритромасу, кріопреципітат, судинні і дихальні аналептики, оксигенотерапію. При розвитку ниркових уремічних уражень сліл провести гемодіаліз, плазмаферез. При ускладненнях призначаються антибіотики, глюкокортикоїди. При вагітності на III триместру негайне переривання її призводить до видужання жінки. Плід має тільки один з десяти шансів на виживання незалежно від того, яку тактику застосовують, тому дії мають бути завжди направлені на порятунок життя матері. Після переривання вагітності жінки повинні отримувати таке ж лікування, як й інші пацієнти з гарячкою Ласса.
Необхідне суворе дотримання і проведення карантинних заходів. Хворого ізолюють в бокс, при можливості в спеціальні пластикові або скляно-металеві кабіни з автономним життєзабезпеченням і негативним тиском. Тривалість ізоляції хворих не менше 30 днів від початку захворювання. Персоналу слід застосовувати додаткові заходи інфекційного контролю для запобігання контакту з кров'ю та іншими біологічними рідинами організму пацієнта і забрудненими поверхнями або матеріалами, такі як одяг і постіль. Персонал у випадку тісного контакту в межах 1 метра із хворим повинен працювати в захисному одязі (чистий, нестерильний з довгими рукавами халат і рукавички, навіть стерильні для виконання деяких процедур). Також необхідними є захисні маски чи щиток для обличчя, захисні окуляри. Проводять ретельну текучу і заключну дезінфекцію, спалюють трупи померлих. При необхідності транспортування хворих дотримуються строгих заходів профілактики поширення інфекції. Небезпечними є кров і сеча, тому не тільки вірусологічні, але й звичайні клінічні та біохімічні дослідження проводять з дотриманням всіх заходів безпеки. Лабораторії, які досліджують матеріал від хворих, повинні працювати в режимі роботи з біоагентами I групи патогенності (Україна) або IV групи ризику за градацією ВООЗ.
Контактних осіб госпіталізують в ізолятори. Переконливих даних на користь застосування рибавірину для постекспозиційної профілактики гарячки Ласса згідно ВООЗ немає. За людьми, які контактували з хворими на гарячку Ласса, проводять спостереження впродовж 17 днів (максимальний термін інкубації).
Профілактичні заходи в природних осередках спрямовані на знищення гризунів та запобігання контакту з ними. Необхідно пояснювати жителям ендемічних осередків небезпеку самостійного відлову багатососкових мишей. Особливо слід захищати предмети побуту і харчові продукти від забруднення сечею гризунів і пилом, що містить їх екскременти, ефективним є зберігання зерна та інших харчових продуктів в недоступних гризунам контейнерах, розташування сміттєзвалищ далеко від будинків, утримання домашніх господарств в чистоті та заохочення місцевого населення до утримання кішок. Специфічну профілактику на сьогодні не розроблено.
- ↑ а б в г Disease Ontology — 2016.
- ↑ International Health Regulations (2005) (PDF). Архів оригіналу (PDF) за 14 липня 2015. Процитовано 3 квітня 2016.
- ↑ Список товарів подвійного використання, що можуть бути використані у створенні бактеріологічної (біологічної) та токсинної зброї, затверджений постановою Кабінету Міністрів України від 28.01.2004 р. № 86 (у редакції постанови Кабінету Міністрів України від 05.04.2012). Архів оригіналу за 7 липня 2018. Процитовано 8 червня 2022.
- ↑ Дуже часто її називають неправильно щуром, однак цей гризун належить до родини Мишеві (Muridae)
- ↑ Monath, T.P.; Newhouse, V.F.; Kemp, G.E.; Setzer, H.W.; Cacciapuoti, A. Lassa virus isolation from Mastomys natalensis rodents during an epidemic in Sierra Leone. Science 1974, 185, 263—265.
- ↑ Risk maps of Lassa fever in West Africa. Архів оригіналу за 20 вересня 2016. Процитовано 7 вересня 2013.
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 27 January 2016 [1] [Архівовано 28 січня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 27 May 2016 [2] [Архівовано 28 травня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Benin. Disease outbreak news 19 February 2016 [3] [Архівовано 20 лютого 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Benin. Disease outbreak news 13 June 2016 [4] [Архівовано 16 червня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response Lassa Fever — Togo. Disease outbreak news 23 March 2016 [5] [Архівовано 15 квітня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response Lassa Fever — Germany. Disease outbreak news 23 March 2016 [6] [Архівовано 27 березня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response Lassa Fever — Germany. Disease outbreak news 27 April 2016 [7] [Архівовано 1 травня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Sweden. Disease outbreak news 8 April 2016 [8] [Архівовано 11 квітня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Liberia. Disease outbreak news 18 May 2016 [9] [Архівовано 19 травня 2016 у Wayback Machine.]
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 28 June 2017 [10] [Архівовано 1 липня 2017 у Wayback Machine.] (англ.)
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 1 March 2018 [11] [Архівовано 6 березня 2018 у Wayback Machine.] (англ.)
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 23 March 2018 [12] [Архівовано 29 березня 2018 у Wayback Machine.] (англ.)
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 20 April 2018 [13] [Архівовано 26 квітня 2018 у Wayback Machine.] (англ.)
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 14 February 2019 [14] [Архівовано 29 березня 2019 у Wayback Machine.] (англ.)
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — Nigeria. Disease outbreak news. 14 February 2022 [15] [Архівовано 16 лютого 2022 у Wayback Machine.] (англ.)
- ↑ WHO. Emergencies preparedness, response. Lassa Fever — United Kingdom of Great Britain and Northern Ireland. Disease outbreak news. 21 February 2022 [16] [Архівовано 25 лютого 2022 у Wayback Machine.] (англ.)
- ↑ Viral Hemorrhagic Fevers./chiefs Sunit K. Singh, Daniel Ruze. CRC Press, 2013 — 596 р.
- ↑ Pathogenesis of Lassa Fever. Архів оригіналу за 12 листопада 2012. Процитовано 7 вересня 2013.
- ↑ Незапальне судинне ураження головного мозку.
- ↑ Cummins D, M.J.B.B.D.; et al. Acute sensorineural deafness in Lassa fever. JAMA-J. Am. Med. Assoc. 1990, 264, 2093—2096.
- ↑ Парентеральна форма не завжди доступна і при спалахах гарячки Ласса ВООЗ звертається безпосередньо до виробників задля поставок її в уражені райони.
- WHO. Media centre Lassa fever. Fact sheet Updated March 2016 [17] [Архівовано 5 червня 2015 у Wayback Machine.] (англ.)
- Sandra G Gompf, Kevin M Smith, Ulyee Choe Arenaviruses Updated: Oct 05, 2015 Medscape. Infectious Diseases Sections. Viral Infections / Chief Editor: Pranatharthi Haran Chandrasekar [18] [Архівовано 16 листопада 2015 у Wayback Machine.] (англ.)
- Інфекційні хвороби (підручник) (за ред. О. А. Голубовської). — Київ: ВСВ «Медицина» (2 видання, доповнене і перероблене). — 2018. — 688 С. + 12 с. кольор. вкл. (О. А. Голубовська, М. А. Андрейчин, А. В. Шкурба та ін.) ISBN 978-617-505-675-2 С. 598—604
- Возіанова Ж. І. Інфекційні і паразитарні хвороби: У 3 т. — К.: «Здоров'я»,2003. — Т.3.; — 848 с. ISBN 5-311-01326-5
- Centers for Disease Control and Prevention (CDC) Lassa Fever Last reviewed: June 2, 2015 [19] [Архівовано 18 березня 2021 у Wayback Machine.] (англ.)
- Viral Hemorrhagic Fever Consortium Lassa Fever [20] (англ.)
- Health Grades Inc. Lassa fever 13 August, 2015 [21] [Архівовано 21 березня 2016 у Wayback Machine.] (англ.)
|
| ||||||||||||||||||||||||||||||||
- Вірусні захворювання
- Епідемії
- Тропічні хвороби
- Міжнародні медико-санітарні правила 2005 року
- Інфекційні хвороби, що передаються контактним механізмом передачі
- Гемоконтактні інфекції
- Хвороби, які передаються статевим шляхом
- Біологічна зброя
- Внутрішньолікарняні інфекції
- Геморагічні гарячки
- Хвороби, які передаються від гризунів
- Судинні ураження шкіри
- Вірусні хвороби з ураженням шкіри
