Недоношена дитина
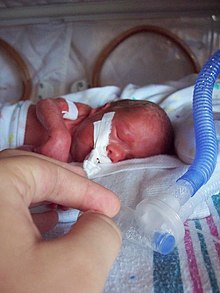
Недоношена дитина — дитина, яка народилася у термін вагітності від 22 повного тижня вагітності до 36 тижнів і 6 днів вагітності (154-258 діб).
В Україні всіх новонароджених, які при народженні виявляли хоча б одну з ознак життя, вважають «живими», незалежно від гестаційного віку та/або маси тіла при народженні. З 1 січня 2007 року в Україні кожен малюк, який народився з 22-го тижня вагітності та/або вагою від 500 г, реєструється як дитина. Це положення було затверджено згідно з Державною програмою переходу України на міжнародну систему обліку і статистики[1] з метою дотримання Конвенції ООН про права дитини та рекомендацій ВООЗ.
Народжені в терміні вагітності до 22 тижня та/або зростом менше 25 см, вагою тіла до 500 г підлягають виходжуванню з обов'язковим заповненням «Карти розвитку новонародженого» (форма № 097/о). Відомості про народження такої дитини вносяться в окремий «Журнал обліку новонароджених у відділенні (палаті)». Після того, як вона прожила понад 7 повних діб (168 годин після народження), відомості про її народження вносяться в загальний «Журнал обліку новонароджених у відділенні (палаті)» (форма № 102/о). Після 7 повних діб життя така особа вважається дитиною, народженою від передчасних пологів.
Причини передчасних пологів[ред. | ред. код]
| Частина серії | ||||||
| Жіноче здоров'я | ||||||
|---|---|---|---|---|---|---|
|
||||||
|
Нерепродуктивне здоров'я |
||||||
|
Фактори
|
||||||
|
Портал | ||||||
Фактори ризику передчасних пологів (код за МКХ-10 — О60) включають соціально-демографічні, поведінкові, медичні характеристики.[2] Має значення перебіг вагітності (загроза переривання, гінекологічна патологія, інфекції під час виношування дитини), соматичні та гінекологічні патології, на які жінка хворіла до вагітності, психічні та фізичні травми, стреси, вроджені вади розвитку дитини.
Зменшення частоти пологів до 37 тижня вагітності, складеться із наступних стратегій:
- вивчення факторів ризику;
- виділення жінок групи високого ризику;
- покращення якості спостереження за вагітними.
За останніми даними ризик виникнення передчасних пологів вищий у незаміжніх жінок. Низький рівень освіти, економічний статус, безробіття, дефіцит харчування матері, а також — куріння, вживання наркотичних речовин, підвищують імовірність народження недоношеної дитини.[3] Але навіть оцінка всіх факторів ризику не дозволяє прогнозувати результат передчасних пологів для плода]
Класифікація недоношених за морфологічною та функціональною зрілістю[ред. | ред. код]
«Протокол медичного догляду за новонародженою дитиною з малою масою тіла при народженні» не передбачає розподіл недоношеності за ступенями залежно від ваги тіла при народженні.[4] Всім новонародженим з масою тіла при народженні менш, ніж 2500 г необхідно визначати гестаційний вік за шкалою Балард з 12 до 36 годин життя.
За критеріями ВООЗ та за Наказом МОЗ України № 584, дитину, народжену вагою менш, ніж 2500 г, вважають:
- дитиною з малою вагою тіла, якщо маса тіла при народженні <2500 грамів;
- дитиною з дуже малою вагою тіла, якщо маса тіла при народженні <1500 грамів;
- дитина з надзвичайно малою вагою тіла, якщо маса тіла при народженні <1000 грамів.
«Надзвичайно мала дитина» — це дитина, яка при народженні важить менше ніж 1000 г.[5] У зв'язку з особливостями акушерської тактики та виходжування дітей, вважається доцільним вказувати, що дитина народилась в терміні гестації:
- 22-27 тижнів;
- 28-33 тижні;
- 34-36 тижні + 6 днів гестації.
Недоношена новонароджена дитина, яка народилась передчасно у термін вагітності до 37 повного тижня (154—259 діб) та має показники фізичного розвитку менші за відповідні для цього гестаційного віку (<10 перцентиля за перцентильними таблицями), вважається недоношеною з затримкою внутрішньоутробного розвитку.
Ознаки недоношеності та прояви морфофункціональної незрілості[ред. | ред. код]
Передчасно народжений малюк відрізняється за зовнішнім виглядом від доношеного новонародженого. Поза дитини флексорна або напівфлексорна: голова дещо приведена до грудей, руки помірно зігнуті в ліктьових суглобах, ноги помірно зігнуті в колінних і кульшових суглобах. Крик голосний або середньої потужності, емоційний.
Морфологічні особливості недоношеного новонародженого:
- непропорційність розмірів тіла;
- відносно велика голова;
- мозковий череп переважає над лицевим;
- відкриті шви та мале тім'ячко:
- м'які кістки;
- стоншена шкіра;
- пушкового волосся багато, воно тонке, вкриває в більшості випадків спину і розгинальні поверхні кінцівок;
- підшкірно-жирова клітковина стоншена чи відсутня;
- ареола грудної залози плоска, сосок не виступає над поверхнею шкіри;
- вушні раковини помірно закручені, м'які, повільно розправляються;
- грудна клітка симетрична, нижня апертура розвернута, хід ребер — косий;
- живіт округлої форми, печінка виступає на 1-2 см з-під краю реберної дуги;
- місце прикріплення пуповини зміщене до лобка;
- Статеві органи: у хлопчиків калитка може бути порожньою або яєчка можуть знаходитись у верхній частині каналу, у дівчаток великі статеві губи не повністю прикривають малі, клітор виступає.
- помірно знижені м'язовий тонус і спонтанна рухова активність
- фізіологічні рефлекси новонароджених пригнічені, швидко згасають.
Новонародженим з малою масою тіла при народженні гестаційний вік визначають за шкалою Балард[6] з 12 до 36 години життя. Визначення гестаційного віку ґрунтується на сумарному врахуванні показників нейром'язової та фізичної зрілості. Для організму передчасно народжених характерна функціональна та морфологічна незрілість: ЦНС, легеневої, серцево-судинної систем (гіпотонія м'язів, гіпорефлексія, гіпотермія, первинне недостатнє розправляння легень тощо)
Основні проблеми новонародженої дитини з малою масою тіла при народженні[ред. | ред. код]
Новонароджені з малою масою тіла при народженні мають підвищений ризик порушення адаптації та розвитку патологічних станів, що зумовлює необхідність контролю та відповідної корекції щодо:
- дотримання нормальної температури тіла;
- становлення та стабілізації дихання і кровообігу;
- забезпечення оптимального вигодовування;
- метаболічних розладів;
- інфекцій;
- запобігання патологічним наслідкам жовтяниці новонароджених.
Основні розлади адаптації та патологічні стани у дітей з малою масою тіла при народженні [Архівовано 9 листопада 2018 у Wayback Machine.]
| Недоношений новонароджений | Новонароджений з затримкою
внутрішньоутробного розвитку | ||
| 1. | Респіраторний дистрес-синдром | 1. | Гіпотермія |
| 2. | Гіпоглікемія | 2. | Гіпоглікемія |
| 3. | Гіпотермія | 3. | Проблеми з вигодовуванням |
| 4. | Проблеми з вигодовуванням | 4. | Гіпербілірубінемія |
| 5. | Гіпербілірубінемія | 5. | Інфекції |
| 6. | Інфекції | 6. | Поліцитемія |
| 7. | Апное | 7. | Вроджені аномалії розвитку |
| 8. | Гіпокальціемія | 8. | Гіпокальціемія |
| 9. | Анемія | ||
Американська асоціація неонатологів вказує такі основні фактори перинатального ризику для недоношених дітей, що визначають їх адаптаційні можливості:
- Соціально-економічне становище родини: житлові умови, обмежені можливості отримання медичної допомоги, недостатній рівень санітарної культури, несприятливі впливи зовнішнього середовища.
- Хвороби, що передаються статевим шляхом: гонорея, сифіліс, простий герпес, ВІЛ-інфекція, гепатит B, гепатит C, стрептококова інфекція, бактеріальний вагіноз.
- Медична допомога під час пологів: положення плода, метод ведення і тривалість пологів, інфекції, хвороби матері, анестезія.
Медичне ведення недоношених дітей потребує особливої уваги. Оцінка стану, адаптаційних можливостей, невідкладна допомога і корекція патологічних станів належить до І етапу виходжування, здійснюється у пологовому будинку. II етап виходжування здорових недоношених і лікування хворих недоношених дітей — у відділеннях патології новонароджених. На II етап виходжування переводять дітей із масою тіла на 7-10-й день життя менш як 2000 г. Недоношених дітей, які за станом здоров'я потребують штучної вентиляції легень (ШВЛ) або інтенсивної терапії, госпіталізують до реанімаційного відділення в будь-якому віці. Диспансерний нагляд за недоношеними дітьми — здійснюється сімейним лікарем або дільничним педіатром.
Особливості догляду за недоношеним новонародженим[ред. | ред. код]
У разі фізіологічної адаптації новонародженого, можливості раннього початку грудного вигодовування, відсутності вроджених вад розвитку або інших порушень в стані дитини, з врахуванням результатів лікарського огляду, недоношену дитину можна вважати здоровою. Така дитина після народження в пологовому залі може перебувати в умовах контакту «шкіра-до-шкіри» з наступним переведенням у палату спільного перебування матері та дитини. Будь-яка передчасно народжена дитина потребує оцінки ризиків та запобігання розвитку патологічних станів.
| 1. Як фізика дозволяє рятувати недоношених дітей // Канал «Цікава наука» на YouTube, 7 грудня 2020. | |
Догляд за недоношеною дитиною характеризується:
- Оцінкою наявності дихальних розладів та можливості виникнення апное.
- Забезпеченням додаткового тепла і більш ретельного контролю температури тіла, що включають використання теплих кімнат, методу «кенгуру», інкубаторів, ламп-обігрівачів, ліжок-грілок і матраців-грілок.
- Профілактикою і корекцією гіпоглікемії.
Важливо забезпечити ретельне спостереження за дитиною, консультування матері щодо догляду, вигодовуванню, профілактики захворювань. Лікар-неонатолог інформує мати про можливі загрожуючи стани: нерегулярне і неадекватне дихання, епізоди апное, зниження активності або, навпаки — збудження, виникнення судом, порушення смоктання, діарею, часті зригування, в разі виникнення яких мати повинна негайно звернутись до медичного працівника. Залучення родини у виходжуванні, сприяє кращої адаптації недоношеної дитини.
Вигодовування недоношених[ред. | ред. код]
Проблеми з ентеральним вигодовуванням залежать від терміну гестації, функціональної зрілості, важкості стану. У новонароджених із терміном гестації 36 тижнів і більше смоктання, ковтання та дихання координовані, тому ці діти можуть смоктати груди без догодовування. Новонароджених, що не здатні смоктати груди матері, можна годувати з чашки. В разі відсутності рефлексів смоктання та ковтання — використовують годування через зонд.
Найкращій харчовий продукт для недоношеного новонародженого — молоко матері. У разі відсутності грудного молока, дитину годують адаптованою сумішшю, спеціально розробленою для немовлят з низькою вагою. Розмір шлунка новонародженої дитини становить приблизно 20 мл/кг маси тіла, тому кількість молока, яку може отримати недоношена дитина на одне годування, значно менша порівняно з доношеним новонародженим. При неможливості ентерального харчування через важкість стану дитини, фізіологічна потреба в рідині, енергії та білках забезпечується парентеральним живленням.
Вакцинація недоношених[ред. | ред. код]
Недоношені діти мають підвищений ризик захворюваності та ускладнень, зумовлених вакцинокерованими інфекціями. Діти, народжені з низькою масою тіла (< 2500 г), і навіть діти з дуже низькою масою тіла при народженні (< 1500 г) повинні бути вакциновані відповідно до Календаря профілактичних щеплень в разі відсутності протипоказань. У дітей з надзвичайно малою масою тіла при народженні, імунна відповідь може бути частково знижена.[7] Вакцинація БЦЖ рекомендується дітям з масою тіла ≥ 2500 г. Недоношені діти, народжені від HBsAg-позитивних матерів та матерів з невідомим статусом HbsAg, повинні отримати специфічний імуноглобулін разом із вакциною проти гепатиту В протягом 12 годин після народження незалежно від ваги тіла при народженні. Новонародженим з масою тіла < 2000 г, що народилися від HBsAg-негативних матерів, вакцинація проводиться при досягненні дитиною ваги 2000 г або при досягненні віку 1 місяць. Дітям, що народились недоношеними, рекомендується провести додаткову вакцинація від грипу та пневмококової інфекції. Якщо новонароджена дитина у тяжкому стані, то її імунізацію слід проводити після покращення стану перед випискою дитини з лікарні.
Відомі люди, що народились недоношеними[ред. | ред. код]
- Ісаак Ньютон (1642—1727)
- Наполеон Бонапарт (1769—1821)
- Марк Твен (1835—1910)
- Вінстон Черчіль (1874—1965)
- Альберт Ейнштейн (1879—1955)
Цікаві факти[ред. | ред. код]
- Національні дані зі Швеції показали, що хлопчики частіше народжуються передчасно, складаючи 55-60 % всіх новонароджених в термінах гестації 23-32 тижні. . [Архівовано 9 листопада 2018 у Wayback Machine.]
- Хлопчики, що народилися недоношеними, мають вищий ризик захворюваності та смертності порівняно з передчасно народженими дівчатками [Архівовано 13 листопада 2018 у Wayback Machine.].
- Найменша людина, яка вижила, Емілія Грабарчик, народилась в Західній Німеччині. Вона мала вагу при народженні 226 г, зріст — 22 см. [Архівовано 10 листопада 2018 у Wayback Machine.]
- Метод кенгуру вперше був використаний в вересні 1979 року в Боготі, Колумбія, лікарями Едгаром Рей Санабрія і Гектором Мартинецем Гомезом через нестачу кувезів для виходжування недоношених. [Архівовано 10 листопада 2018 у Wayback Machine.]
- Конструктором першого скляного інкубатора у 1891 році був Олександр Лайон (Alexander Lion). Але лікарні відмовилися впроваджувати винахід. [Архівовано 16 листопада 2018 у Wayback Machine.] Лікар Лайон випросив у лікарнях недоношених дітей та влаштував виставку кувезів з «живими експонатами» на місцевому ярмарку. До новітньої технології виходжування проявив цікавість доктор Мартін Коні та у 1903 році у Coney Island's Luna Park побудував павільйон із величезною вивіскою All the world loves baby — «Весь світ любить дитину».
- Всесвітній день передчасно народженого малюка — 17 листопада.
Примітки[ред. | ред. код]
- ↑ Наказ МОЗ України від 29.03.2006 № 179 і Постанова КМУ КМУ від 04.05.1993 р. № 326 [Архівовано 15 листопада 2018 у Wayback Machine.]
- ↑ Архівована копія. Архів оригіналу за 9 листопада 2018. Процитовано 9 листопада 2018.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ [1] [Архівовано 9 листопада 2018 у Wayback Machine.] [2] [Архівовано 9 листопада 2018 у Wayback Machine.]
- ↑ Архівована копія. Архів оригіналу за 8 листопада 2018. Процитовано 7 листопада 2018.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Архівована копія. Архів оригіналу за 27 листопада 2018. Процитовано 12 листопада 2018.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Архівована копія. Архів оригіналу за 20 листопада 2017. Процитовано 16 листопада 2018.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Наказ «Перелік медичних протипоказань до проведення профілактичних щеплень» від 11.08.2014 № 595
Див. також[ред. | ред. код]
Література[ред. | ред. код]
- Медицина дитинства: Навч. посібник: У 4 т. / За ред. П. С. Мощича. — К.: Здоров'я, 1994. — Т. 1. — С. 385—429.
- Акушерство. Том 1. Базовий курс/В.К. Ліхачов. - Вінниця: Нова книга, 2021 - 20 с.
- Перинатологія: Підручник / За ред. В. М. Запорожана. — Одеса: Одес. держ. мед. ун-т, 2000. — 302 с.
- ПРОФІЛАКТИКА ПЕРЕДЧАСНИХ ПОЛОГІВ (методичні рекомендації). Вінницький медичний — Вінницький національний медичний університет ім. М. І. Пирогова Одеський національний медичний університет ДУ «Інститут педіатрії, акушерства та гінекології» НАМН України ЗАО «МП Симур» — 2017 р. [Архівовано 8 листопада 2018 у Wayback Machine.]
- «ВАКЦИНАЦІЯ ГРУП РИЗИКУ» СИМПОЗІУМ № 178 [Архівовано 15 листопада 2018 у Wayback Machine.]
Посилання[ред. | ред. код]
- Особливості фізіології доношеної і недоношеної дитини [Архівовано 19 березня 2017 у Wayback Machine.]
- Недоношена дитина: ступені зрілості
- Наказ МОЗ України від 29.03.2006р № 179 "Про затвердження Інструкції з визначення критеріїв перинатального періоду, живонародженості та мертвонародженості, Порядку реєстрації живонароджених і мертвонароджених " [Архівовано 5 листопада 2018 у Wayback Machine.]
- Наказ МОЗ України від 29.08.2006р № 584р «Про затвердження Протоколу медичного догляду за новонародженою дитиною з малою масою тіла при народженні» [Архівовано 8 листопада 2018 у Wayback Machine.]
- Наказ МОЗ України № 624 від 03.11.2008р «Про внесення змін до наказу МОЗ України від 15 грудня 2003 року № 582 „Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги“, наказу МОЗ від 31.12.2004 року № 676 „Про затвердження клінічних протоколів з акушерської та гінекологічної допомоги“» [Архівовано 8 листопада 2018 у Wayback Machine.]
- Наказ МОЗ України № 595 від 11. 08. 2014 р. «Про удосконалення проведення профілактичних щеплень в Україні [Архівовано 15 листопада 2018 у Wayback Machine.]»
|